出血性可逆性脑血管收缩综合征一例
2022-08-26韩晓琛范丹峰曹凡姚生
韩晓琛 范丹峰 曹凡 姚生
1 病例报告患者女,36岁。因“突发剧烈头痛16 d,左侧肢体无力9 d”于2018-09-30入院。患者2018-09-14(妊娠35周+时)18时左右突发剧烈头痛,呈雷击样全头痛,疼痛视觉模拟评分法(VAS)评分9分,自测血压190/120 mmHg,头痛持续12 h不缓解,且出现胎儿宫内窘迫,次日在腰硬膜联合麻醉下行剖宫产术,术程顺利。术后头痛持续不缓解,行头部MRI提示:双侧额顶枕叶多发稍长T1、稍长T2信号,DWI及FLAIR高信号,磁共振静脉血管成像(MRV)未见异常。神经内科会诊后给予硫酸镁解痉、间断甘露醇降颅压治疗,患者头痛缓解。9月19 日17:08患者再次出现雷击样剧烈头痛、恶心、喷射性呕吐及视物模糊;9月21日凌晨3时患者言语不清、表达困难及左侧肢体无力。急查头颅CT发现右额叶脑出血,破入蛛网膜下腔。当日晨7时突发意识不清、四肢强直、双眼上翻,约3 min后经静注地西泮注射液10 mg后缓解。9月26日行脑血管CT造影(CTA)检查(图1)发现颅内血管多发局限性狭窄、串珠样改变。患者既往甲状腺功能减低病史6年,长期口服左甲状腺素片 25 μg/d。入科时内科查体:浅昏迷,发育正常,营养中等,耻骨联合上缘长约15 cm横向手术瘢痕。神经系统检查:浅昏迷,表情淡漠、痛苦面容,右利手。双眼向左侧凝视麻痹,双侧瞳孔等大等圆,对光反射灵敏,双侧额纹对称,左侧鼻唇沟浅,下颌反亢进。痛刺激左侧肢体肌力0~1级,右侧肢体肌力3+级;左肢体腱反射较右侧活跃;双侧Hoffmann征、Babinski征、Chaddock征阳性。颈抵抗,下颌距胸骨4横指。
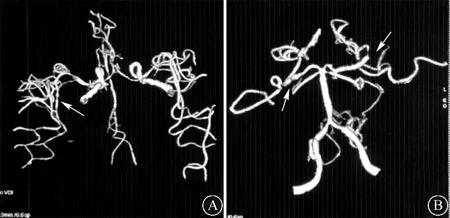
图1 患者头部CT血管造影(CTA)表现(2018-09-26):双侧大脑中动脉主干纤细、粗细不均,右侧大脑中动脉远端分支(箭头处)可见明显串珠样改变(A);双侧大脑后动脉存在明显狭窄(B图中箭头处)
入院后查心脏、腹部、下肢血管、颈部血管超声均未见异常。血常规、凝血功能、D-二聚体、生化全套正常;血类风湿因子、免疫球蛋白、补体、狼疮抗凝物、血管炎组套、易栓症、肿瘤全套等指标均未见异常。9月30日行腰穿查脑脊液示:脑压290 mmH2O,脑脊液蛋白659 mg/L、红细胞12 001×106/L、白细胞67×106/L、葡萄糖3.1 mmol/L、氯化物125 mmol/L,涂片未查到细菌、真菌孢子及抗酸杆菌。10月9日头颅MRI+MRA(图2A)提示:右侧额叶亚急性期血肿;脑动脉粗细不均、多发狭窄。入院后予持续泵入尼莫地平2周缓解脑血管痉挛、间断静滴甘露醇及甘油果糖脱水降颅压、静滴依达拉奉注射液清除自由基、口服丙戊酸钠抗癫痫以及抗感染、营养支持、肢体康复训练等综合治疗。10月19日出院时查体:神清,构音障碍,高级皮层检查正常。左侧鼻唇沟浅;左上肢肌力1级,左下肢肌力近端4级、远端3级,左侧肢体腱反射活跃;右侧肢体肌力5级。双侧Babinski征、Chaddock征阳性。脑膜刺激征阴性。2019-03-07复查头颅MRI+MRA(图2B)提示:右侧额叶陈旧性出血灶;颅内狭窄血管明显改善。2020-04-23电话随访,患者精神状态佳,言语流利,能独立行走,左手肌力仍较差,远端明显,肌张力较高,余基本正常。
2 讨论可逆性脑血管收缩综合征(reversible cerebral vasoconstriction syndrome,RCVS)是一种临床神经影像综合征,主要特征为严重头痛的超急性发作和脑动脉节段性血管收缩,动态观察可见收缩血管呈可逆性改变至完全恢复。发病机制可能是由于交感神经过度兴奋、血管内皮功能障碍和氧化应激导致的脑血管张力的改变[1]。临床观察发现妊娠和产后状态、服用血管活性药物、输血或使用促红细胞生成素是诱发RCVS的主要因素,而颅脑创伤和代谢紊乱等少见因素也可导致RCVS的发生[2]。
RCVS多发于20~50岁,女性多于男性(2.4︰1)[1]。典型的“雷击样”头痛表现存在于94%~100%的RCVS患者中,且在70%~76%的患者中是惟一的症状[1],部分RCVS患者可仅有雷击样头痛而无其他神经功能缺损表现。“雷击样”头痛是RCVS的一个决定性临床症候,多在发作后1 min左右达到峰值,呈双侧弥漫的搏动性疼痛[3],特点为此起彼伏,3 h内可完全消失,但1~3周内会反复发作[4]。RCVS可出现神经功能缺损,包括全身性癫痫发作、局灶性神经功能缺损、精神状态改变、短暂性脑缺血发作、缺血性脑卒中、颅内出血和脑水肿等。出血性并发症如蛛网膜下腔和实质内出血多在头痛发生后第1周出现,缺血事件通常在1~2周出现。雷击样疼痛的发作次数可在1~20次之间,洗澡、压力大、性活动、体位改变、劳累和咳嗽等因素可诱发头痛。该患者围生期发病,首发为经典的“雷击样”头痛,后出现癫痫发作和神经功能缺损,符合RCVS的临床演变过程。RCVS影像学检查可发现多个血管区域中到大动脉“串珠状”特征性改变[5]。通过对RCVS患者进行多次MRA检查发现,节段性脑血管收缩程度在首发症状出现后2周左右达到高峰,大多数患者在1个月后明显改善[6]。本例患者症状达高峰时头CTA及MRA均表现为典型的“串珠样”血管改变,头CT及MRI检查发现脑出血。半年后复查头MRI及MRA发现,脑出血已吸收,颅内血管已恢复正常,符合RCVS的影像学特点。
RCVS2评分方法[7]对诊断RCVS有较高的敏感性(90%)和特异性(99%),可用于区分RCVS与烟雾病、原发性中枢神经系统血管炎等非RCVS颅内血管病。在进行数字减影血管造影(DSA)脑血管检查的同时进行维拉帕米动脉注射,测量管径变化可以为RCVS的诊断提供更为可靠的依据[8]。鉴别诊断需要排除动脉瘤性蛛网膜下腔出血、原发性头痛、垂体卒中、脑静脉窦血栓形成、颈动脉夹层和第三脑室胶样囊肿等。
本例患者在发病3周左右出院,经过1年半的康复训练,仍遗留左上肢瘫,未遗留反复发作的癫痫,认知功能基本正常。尽管RCVS的头痛难以忍受,但总体预后良好,呈自限性单相病程。3周至1个月后发病后的症状通常消失。少数患者在头痛症状出现后的最初几周表现出延迟的临床恶化,最常见的原因是脑卒中的进展,本例患者即为脑出血引起,也支持RCVS。5%~10%的严重RCVS患者可能导致永久残疾或死亡[5]。
