他克莫司致周围神经病的临床特点分析
2022-08-26黄骁张倩傅瑜
黄骁 张倩 傅瑜
他克莫司(tacrolimus,Tac)又名FK506,是一种大环内酯类药物,与环孢素(cyclosporine A,CsA)同属于钙调磷酸酶抑制剂(calcineurin inhibitor,CNI)[1];其可与FK结合蛋白相结合形成药物-受体复合物,进而特异性和竞争性的结合钙调磷酸酶并抑制其活性,阻止活化T细胞核因子(nuclear factor of activated T cells,NFAT)家族转录因子易位到细胞核,减少白细胞介素-2(interlukin-2,IL-2)、IL-4和CD40L激活及T淋巴细胞增殖,起到免疫抑制作用[2]。1994年,美国食品药品监督管理局批准其用于预防肝移植术后的排异反应;随后,Tac逐渐成为多种实体器官移植后抗排异反应的一线药物,并可用于多种自身免疫性疾病如特应性皮炎、类风湿性关节炎等[2-3]。Tac的治疗窗狭窄,临床使用中可出现肾毒性、神经毒性、糖尿病等多种不良反应[4],其中神经毒性可表现为震颤、高血压脑病、运动不能性缄默、痫性发作、精神症状、疼痛等[5-7],多数不良反应为中枢神经毒性,经电生理检查证实的周围神经病的报道相对少见,且缺乏系统性分析。基于此,本研究通过检索Tac致周围神经病的临床研究文献,回顾性分析其发生规律及特点,以期为Tac的临床合理用药提供参考。
1 材料和方法
1.1 文献检索策略参考《系统综述和荟萃分析优先报告的条目(Preferred Reporting Items for Systematic Reviews and Meta-Analyses,PRISMA)》指南中纳入标准、信息来源、检索策略相关内容[8]制定入排标准及筛选流程。以“他克莫司”“FK506”“tacrolimus”“周围神经病”“外周神经毒性”“peripheral nervous system diseases”“peripheral neuropathy”为检索词,检索Pubmed、Web of Science、Embase、中国知网、万方数据库和维普数据库中Tac引发周围神经病的临床研究,检索时间为自建库至2022年3月1日。
纳入标准:(1)国内外公开发表的临床研究文献;(2)文献语种限中、英文;(3)已明确病例在应用Tac后出现等运动、感觉或自主神经功能障碍,符合周围神经病表现[9],且周围神经病与Tac应用之间关系符合诺氏(Naranjo’s)药物不良反应评估量表判断标准[10];(4)文献记载相关信息完整。排除标准:(1)综述;(2)病例在应用Tac前即存在周围神经病的文献;(3)由其他已知病因如营养和代谢性、血管炎、遗传性、肿瘤性和副蛋白血症性、感染和肉芽肿性导致周围神经病的文献;(4)信息不完整的文献。
1.2 文献质量评价采用澳大利亚JBI(the Joanna Briggs Institute)循证卫生保健中心(2016)的质量评价工具[11],从病例选择、病例特征、疾病诊断、治疗及结局等方面进行文献质量评价。具体评价内容包括:(1)是否清晰描述患者的人口学特征;(2)是否按照时间顺序清晰描述患者的病史;(3)是否清晰描述患者的临床现况;(4)是否清晰描述诊断性试验、身体评估的方法及结果;(5)是否清晰描述干预或治疗措施;(6)是否清晰描述干预后的临床状况;(7)是否发现并描述不良反应或意外事件;(8)是否提出了可借鉴的建议。对符合上述6条以上的文献判定为高质量文献,纳入本研究。
详细阅读纳入文献,提取患者的性别、年龄、原发疾病、Tac用药方案、联合其他免疫治疗情况、应用Tac至出现周围神经病的时间间隔、出现周围神经病时Tac血药浓度、周围神经病的发病形式、临床表现、血清特异自身抗体指标、电生理检查、脑脊液检查、神经活检检查、治疗和转归等有效信息,进行分析。对部分信息缺失或不详尽资料,分析判断其对周围神经病与Tac相关性的影响,无影响者予以保留。
1.3 统计学处理采用描述性分析。对符合正态性分布的连续变量采用均数±标准差表示,不符合正态分布的连续变量采用中位数(范围)表示,分类变量以频数(百分比)表示。对纳入的定量研究,采用敏感性分析评价研究质量对结果的影响。
2 结果
2.1 纳入文献情况共检索到Tac周围神经病相关文献253篇,去除重复文献68篇,阅读标题与摘要后去除与研究主题不符合文献148篇,进一步阅读全文后去除不符合纳入标准文献15篇,最终22篇文献符合纳入标准[12-33],均为个案报道文献。其中英文文献21篇,中文文献1篇,共涉及28例患者。具体见表1。

表1 入选文献中患者一般资料及Tac用药资料
按照通信作者所在国家统计,美国报道的病例数最多,为11例;英国、印度各报道3例;意大利、法国、印度、中国各2例;阿联酋、比利时、瑞士、土耳其、西班牙各1例。
2.2 文献质量评价对检索所得文献参照JBI循证卫生保健中心的评价工具进行评价,22篇文献中,19篇满足全部8条质量评价标准,3篇满足7条质量评价标准,均纳入分析。22篇文献中缺失或不详尽信息均不影响周围神经病与Tac相关性,予以保留。
2.3 患者一般情况及Tac用药资料具体见表1、表2。28例患者年龄8.5~71.0岁,平均(49.2±14.8)岁,其中男22例(78.6%)、女6例(21.4%),男性明显多于女性。
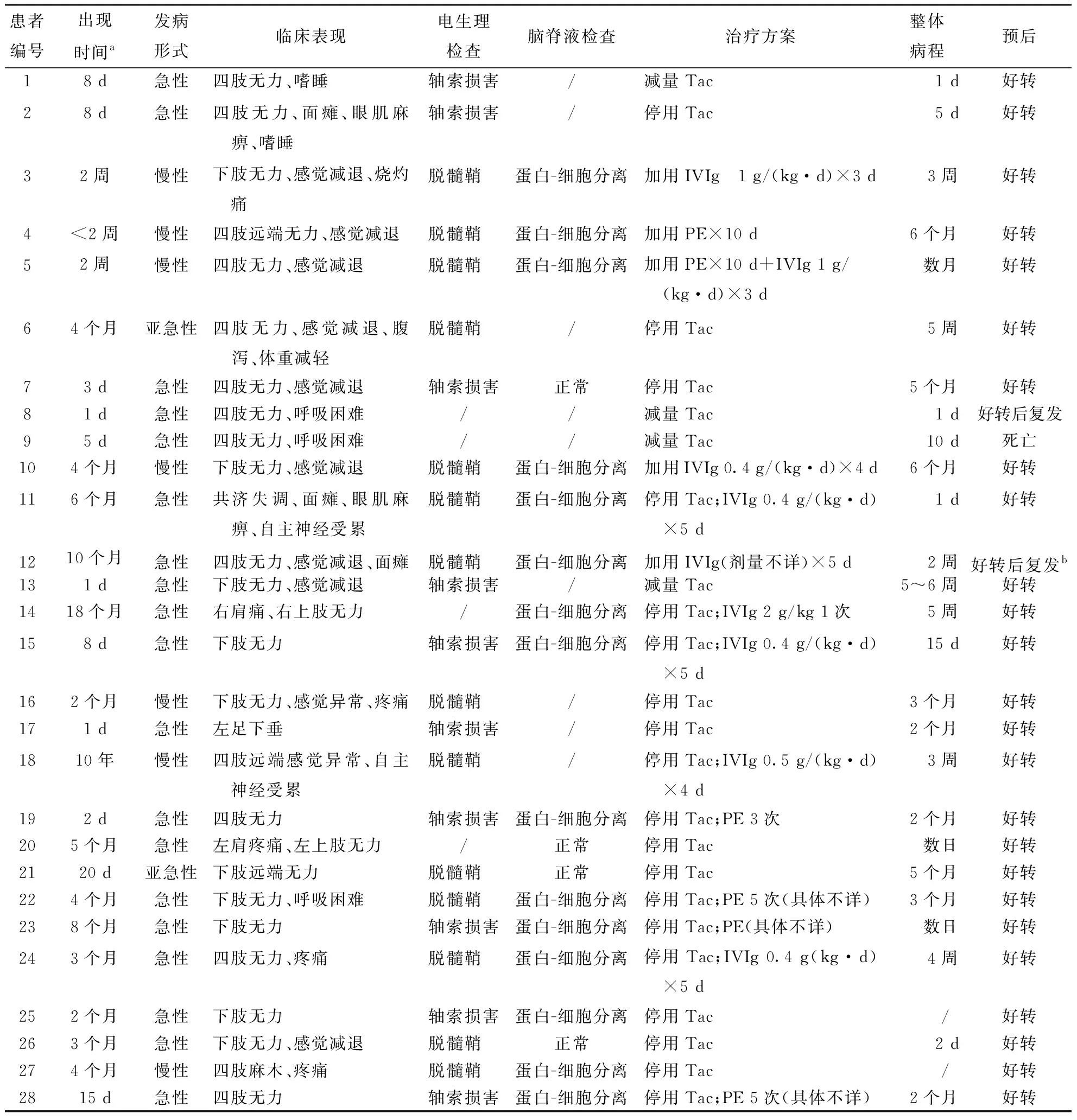
表2 Tac致周围神经病患者资料
2.3.1原发疾病及Tac用药方案:28例患者中27例(96.4%)来自实体器官移植领域。包括肝移植患者11例(其中1例为二次移植)、肾移植10例、肺移植3例、心脏移植2例、肝胰联合移植1例,患者均在器官移植术后应用Tac进行抗排异治疗;另1例患者为局灶节段性肾小球肾炎合并IgA肾病,应用Tac进行免疫治疗。具体见表1。
28例患者中,Tac给药方式及剂量较为多样,24例(85.7%)患者仅接受口服给药,1例患者在口服用药前接受了静脉用药,1例患者仅经由静脉用药,2例患者接受鼻饲用药。在联合用药方面,7例(25%)患者仅联合应用糖皮质激素(下文简称“激素”)治疗,4例(14.3%)患者仅联合应用吗替麦考酚酯治疗,8例(28.6%)患者同时联合使用激素和免疫抑制剂治疗,具体情况见表1。
2.3.2应用Tac至出现周围神经病的时间间隔以及出现周围神经病时Tac血药浓度:应用Tac至出现周围神经病的时间间隔范围为1 d(患者13在第二次给药后即发病)至10年,13例(46.4%)患者在给药后15 d内起病。19例患者出现周围神经病时检测了Tac血药浓度,其中8例(42.1%)患者Tac血药浓度≥15 ng/mL,超出指南推荐的治疗窗[34]。具体见表1、表2。
2.4 Tac致周围神经病
2.4.1临床表现:所检文献对28例患者出现Tac致周围神经病的临床表现均做了描述,其中19例(67.9%)患者为急性起病,2例(7.1%)为亚急性起病,7例(25.0%)为慢性起病。肢体无力〔25例(89.3%)〕和感觉障碍〔12例(42.9%)〕是患者最常见的临床表现,其他临床表现包括疼痛〔6例(21.4%)〕、面瘫〔3例(10.7%)〕、眼肌麻痹〔2例(7.1%)〕、自主神经受累〔2例(7.1%)〕、共济失调〔1例(3.6%)〕、嗜睡〔1例(3.6%)〕、腹泻伴体重减轻〔1例(3.6%)〕。25例(89.3%)患者表现为多发性感觉运动神经病或纯运动神经病,出现四肢或双下肢无力、感觉障碍、疼痛等,可急进性或慢性进展;患者14、20临床症状为肩部疼痛后上肢肌力下降,呈臂丛神经炎样表现;患者17出现单侧腓总神经麻痹,表现为左足下垂。具体见表2。
2.4.2辅助检查:患者11表现为Miller-Fisher综合征,血清抗GQ1b IgG抗体阳性[18]。17例患者行腰穿检查脑脊液,除4例患者(患者7、20、21、26)细胞数与蛋白水平正常外,其余患者均出现不同水平的脑脊液蛋白升高,呈蛋白-细胞分离表现。
28例患者中24例完善了神经电生理检查,其中14例(58.3%)患者以脱髓鞘改变为主,10例(41.6%)患者以轴索损害为主。3例患者完善腓肠神经活检检查,其中患者5、10均同时出现脱髓鞘、髓鞘再生或轴索丢失表现[13,29],患者19病理结果正常[25]。具体见表2。
2.4.3治疗和转归:在出现周围神经损害表现后,10例(35.7%)患者单纯停用Tac,周围神经病症状在数天乃至数月内缓解甚至完全消失,临床转归良好; 4例(14.3%)患者仅减少Tac用量,其中2例患者周围神经病症状好转,其中患者11症状好转后加量Tac再次出现四肢弛缓性瘫痪表现,1例患者因多器官功能衰竭死亡。此外,4例(14.3%)患者在停用Tac的基础上接受了不同疗程的血浆置换治疗,5例(17.9%)患者停用Tac同时静脉应用丙种球蛋白治疗,临床症状均好转。余5例(17.9%)未调整Tac剂量,患者4仅进行了血浆置换治疗,3例(患者3、10、12)仅接受了静脉丙种球蛋白治疗,患者5同时接受了血浆置换和静脉应用丙种球蛋白治疗,其中4例患者经治疗后临床转归良好,患者12经丙种球蛋白治疗后好转,28个月后再次出现下肢远端无力和肢体末梢麻木,再次应用丙种球蛋白治疗仍有效。具体见表2。
3 讨论
Tac为在临床广泛应用的免疫抑制剂,常见的中枢神经毒性包括头痛、视觉异常和癫痫发作等,而周围神经病报道相对少见;既往文献所描述的麻木、疼痛、震颤等症状临床也难以确定其损害结构为中枢或周围神经系统。因此,本文旨在总结Tac所致周围神经病的临床特点,特别是通过神经电生理检查证实有周围神经损害发生的病例。本研究显示该组病例中男性患者占比更多,其可能与男性器官移植患者较多或者男性对药物更不易耐受有关。研究中患者的周围神经损害主要表现为3种类型:急性起病的对称性多发性神经病,类似吉兰-巴雷综合征(Guillain-Barré syndrome,GBS)及其亚型;慢性进展性对称性多发性神经病,类似于慢性炎性脱髓鞘性神经根神经病(chronic inflammatory demyelinating polyradicul-oneuropathy, CIDP);单神经病或臂丛神经炎表现。神经电生理和神经病理检查均显示轴索和髓鞘都受累,提示了病生理改变的异质性。
周围神经病的病因较为复杂,常见病因有特发性、营养和代谢性、血管炎、遗传性、肿瘤性和副蛋白血症性、感染性和肉芽肿性等。在对本组患者病历资料整理过程中,均已除外了上述的病因。对于Tac导致的周围神经病的原因,推测可能有两种因素参与发病:首先,药物存在本身的神经毒性反应。有研究认为,Tac作为一种亲脂性化合物可引起周围神经脱髓鞘的发生;低胆固醇水平患者易出现神经毒性也证实了这一点[14]。此外,CNI类药物可能通过影响神经血供和改变Na+/K+ATP酶活性导致神经膜去极化,而一项针对肾移植术后应用CNI和周围神经损伤的研究显示,应用CNI的患者周围神经兴奋性特性存在显著改变,与神经膜去极化相符合,证实了Tac在其中的作用[35]。在本研究监测了Tac血药浓度的19例患者中,8例(42.1%)患者血药浓度明显升高超过目标范围,其原因与给药方式不当、误服用超日常用量药物或应用与Tac存在相互作用的药物所致,进而对神经产生直接毒性效应。12例(42.9%)患者在出现周围神经病后单纯停用或减量Tac后症状可缓解甚至完全消失,1例患者在再次加量Tac时出现周围神经病复发[15],进一步证实Tac可能存在浓度依赖性的神经毒性作用。但也应注意到,本研究中不少患者Tac血药浓度处于甚至低于目标治疗浓度,提示Tac的神经毒性也可能是非浓度依赖性的。
其次,免疫因素可能参与Tac导致周围神经病发病过程的原因。部分动物试验支持Tac通过免疫调节途径引起周围神经损伤:应用Tac治疗髓鞘蛋白零(myelin protein zero,MPZ)杂合缺陷小鼠导致脱髓鞘病变加重,其不影响神经中CD8+T细胞,但减少了脾脏中CD4+T细胞数量;而对于MPZ纯合缺陷小鼠,Tac的治疗导致髓鞘发育不良相关的轴索丢失明显增加[36]。以上研究表明,Tac可通过免疫机制加重已有周围神经病的患者的神经损害。另外,Tac的免疫作用并非都是抑制性的,其可增加淋巴细胞抗原6复合物基因座E( lymphocyte antigen 6 complex,locus E,Ly-6E)的表达,后者是一种细胞表面抗原,在淋巴细胞激活过程中起辅助作用,从而可能增强或未能抑制针对外周髓鞘的T细胞活化,导致免疫相关性周围神经病的产生[36]。在Tac减量时,机体的免疫状态可能会由辅助型T细胞2(Th2)上调和调节性T细胞(Treg)扩增所致的抗炎模式转变为由辅助型T细胞1(Th1)/辅助型T细胞17(Th17)恢复所介导的促炎模式,出现免疫重建炎症综合征样表现,也可导致周围神经病的发生[29]。有趣的是,Tac也曾被报道对CIDP患者存在积极作用[37],进一步显示了其免疫作用的复杂性。本研究17例行腰椎穿刺的患者中13例(76.5%)患者存在脑脊液蛋白细胞分离现象,印证了Tac导致的周围神经病中有免疫因素参与发病;特别是1例Miller-Fisher综合征患者血清抗GQ1b IgG抗体阳性,进一步说明存在免疫异常因素。虽然本研究中仅此1例患者存在血清特异性自身抗体,也提示进一步检测Tac所致周围神经病患者的血清相关自身抗体对明确病因是非常重要的。此外,研究中13例(46.4%)患者在应用血浆置换或静脉丙种球蛋白治疗后症状好转,也提示了免疫机制在发病中的作用。
Tac是CNI类药物,该类药物还包括CsA,两者均具有神经毒性的不良反应且症状相似[7,38]。文献检索显示CsA有引起7例多发性神经病以及1例单神经病报道[39-44],同时其可加重由其他药物或崁压诱导的周围神经损害[45-46],但与Tac相比更为少见[38]。在发病机制方面,低剂量CsA应用于实验性变态反应性神经炎(experimental allergic neuritis,EAN)小鼠时,可使其病程演变为慢性复发性;此现象可能与CsA的免疫调节作用相关:低剂量CsA不影响产生EAN的效应T细胞发育,但可干扰机体对牛硬膜内神经根髓鞘的获得性免疫耐受,从而在剩余抗原的持续刺激或T细胞的持续活化下出现新的EAN发作[47]。此机制也支持CNI类药物可通过免疫调节途径引起周围神经损伤。
综上所述,周围神经病是Tac治疗的一种少见不良反应,可急性或慢性起病,临床表现包括对称性多发性神经病及臂丛神经病、单神经病等,减量或停用Tac以及免疫治疗有效,多数患者预后良好。临床发现应用Tac的患者出现肢体麻木、无力表现时,应警惕Tac所致的周围神经病,做到及时发现并给予积极干预,避免严重并发症和后遗症的发生。同时,目前尚缺乏对Tac所致周围神经病的队列研究、病例对照研究等分析性研究,Tac和周围神经病之间的因果关系仍缺乏确定性证据。故未来仍需进一步的研究阐明两者之间的因果性和作用机制,为精准诊治疾病打下坚实基础。
