预处理策略护理在新生儿经外周静脉穿刺中心静脉导管置管中的应用效果
2022-08-23潘青唐霞朱碧云
潘青, 唐霞, 朱碧云
(常州市儿童医院 新生儿科,江苏 常州,213000)
经外周静脉穿刺中心静脉导管(PICC)是临床上常用的静脉输液方式,具有操作方便、无痛安全和留置时间长等优势,已被广泛应用于新生儿静脉营养支持、连续性静脉输液等,且在一定程度上保护了患儿的血管,减轻了其输液痛苦[1-2]。虽然PICC置管已成为新生儿理想的静脉输液通道,但在临床实践中却仍存在导管异位、堵塞和静脉炎等情况,且患儿在置管过程中不配合,故其置管并发症发生率较高[3]。因此,如何提高新生儿PICC置管的安全性及减少并发症的发生是目前临床研究的必要课题。预处理策略护理是通过对患者可能存在的风险进行预判,提前制订相关对策,从而避免或及时处理并发症的一种新型护理模式,其已在不同疾病领域取得了较好的护理效果[4]。本研究对行PICC置管的新生儿予以预处理策略护理,探究其置管效果及并发症发生情况。
1 对象与方法
1.1 研究对象
选取常州市儿童医院于2018年10月至2019年10月收治的90例行PICC置管的患儿为研究对象,且本研究经常州市儿童医院医学伦理委员会批准后开展。纳入标准: ① 符合PICC置管条件,且均为首次置管;② 置管操作均由同一组年资、经验相仿的护理人员实施;③ 患儿家属知情同意并签署知情同意书。排除标准: ① 存在中、重度感染;② 合并先天性畸形;③ 合并凝血功能障碍;④ 过敏体质。按照摸球法将所有患儿分为2组,每组45例,奇数组为对照组,偶数组为观察组。对照组中,男22例,女23例;胎龄24~37周,平均(30.23±5.62)周;体重1 000~1 450 g,平均(1 200.15±181.26)g。观察组中,男23例,女22例;胎龄24~37周,平均(30.56±5.71)周;体重1 020~1 500 g,平均(1 210.36±181.29)g。经比较,2组的性别、胎龄及体重均未见统计学差异(P均>0.05)。
1.2 方法
1.2.1 常规PICC置管护理 对照组患儿给予常规PICC置管护理,为期2周。患儿入院后,对患儿家属进行健康宣教,告知其置管方法及可能发生的并发症,消除其内心焦虑和恐惧。常规准备置管物品,对患儿行无菌穿刺。置管完成后予以皮肤消毒,记录置管时间,静脉输液时观察PICC管是否通畅,输液完毕后采用肝素封管,并妥善固定管道。在静脉输液过程中,观察患儿有无输液反应,若出现输液反应,须及时告知床位医师,并监测其生命体征变化。
1.2.2 预处理策略护理 观察组患儿在对照组护理方案的基础上给予预处理策略护理,为期2周。① 成立预处理策略护理小组: 由1名科室护士长、2名主管护师及4名专科护士组成预处理策略护理小组,组员均取得PICC置管资格。组内以预防、防范为主,对入院患儿的实际情况进行讨论分析,预见高危因素,每位成员均需仔细阅读患儿的病历,在对其病情完全了解的情况下,结合既往PICC置管风险管理的经验,制定相应的并发症预处理策略。② 新生儿情绪护理策略: PICC置管前护理人员通过肢体轻抚、眼神交流为患儿建立安全感。将患儿轻放于操作台,取舒适体位并对其采取保暖措施。操作室播放欢快、轻柔的动画音乐,对于哭闹严重的患儿进行情绪安抚并给予奶嘴分散其注意力,确保置管操作顺利进行。③ 静脉炎预处理策略: 穿刺前对穿刺部位热敷以扩张局部血管,减少炎症介质的释放;选择与患儿血管内径相符的PICC导管并将其浸泡于0.9%氯化钠溶液中使之润滑、软化。穿刺过程中若出现阻碍不可强行送管。穿刺结束后沿血管走形涂抹抗炎膏,贴上敷料,每日热敷穿刺部位,早晚各1次,以促进静脉回流。④ 感染预处理策略: 穿刺后使用透明敷料,以便观察。置管过程中护理人员需严格遵守无菌原则,每日及时更换敷料,尤其注意敷料是否有卷边现象。严密观察穿刺部位是否有红肿、炎性分泌物或不明原因发热,若出现异常情况须紧急处理。⑤ 穿刺部位出血预处理策略: 穿刺时于导管上方叠加多层纱布按压,时间约15 min,之后将患儿肘部弯曲,时间约10 min。⑥ 导管堵塞预处理策略: 加强导管的维护,外露部分需呈S形,导管与敷贴的边缘间隔最好大于1 cm,以防导管打折、受压,若无外露则采用C形固定。护理人员需及时更换肝素帽,在注射完高渗、高浓度或高刺激性的药物后,应及时用0.9%氯化钠溶液冲管,并用肝素进行正压式封管。⑦ 导管异位、滑脱预处理策略: 护理人员穿刺时应首选贵要静脉,若患儿哭闹、摆动频繁则适当给予药物镇静处理。穿刺后及时行X线片检查确认导管位置。外露的导管不宜过长,每天记录导管置留的时间和长度。告知患儿家属防范PICC置管滑脱的重要性,并邀请其一起参与防范,特别在患儿哭闹、脱换衣物时尤为注意,以免造成脱落。
1.3 观察指标
① 记录2组患儿的PICC置管时间、出血量及一次穿刺成功率。② 分别于置管前3 min、置管时及置管后,采用新生儿疼痛量表(NIPS)[5]对2组患儿的疼痛感进行评估。NIPS包括面部表情、哭闹、呼吸形态、手臂、腿及觉醒状态,每项0~2分,总分范围0~12分,评分越高则患儿疼痛感越重。③ 统计2组患儿的PICC置管相关并发症发生情况,包括静脉炎、感染、导管异位或堵塞、穿刺部位出血及导管滑脱。④ 记录2组患儿家属对护理服务的评价。于患儿出院时采用自制的护理满意度进行评分,满分100分,分为非常满意(91~100分)、满意(85~90分)、不满意(70~84分)和非常不满意(<70分)。满意率=(非常满意+满意)例数/总例数。
1.4 统计学方法

2 结果
2.1 2组患儿置管时间、出血量和一次穿刺成功率比较
观察组的置管时间短于对照组,出血量少于对照组(P均<0.05),见表1。观察组的一次穿刺成功率为97.78%(44/45),高于对照组的82.22%(37/45),组间比较差异有统计学意义(χ2=6.049,P=0.014)。

表1 2组患儿置管时间、出血量比较
2.2 2组患儿NIPS评分比较
2组在置管前3 min的NIPS评分比较无统计学差异(P>0.05);置管时和置管后3 min,观察组的NIPS评分均较对照组更低(P均<0.05),见表2。

表2 2组患儿NIPS评分比较分)
2.3 2组患儿PICC置管相关并发症发生情况比较
与对照组相比,观察组的PICC置管相关并发症总发生率更低(P<0.05),见表3。
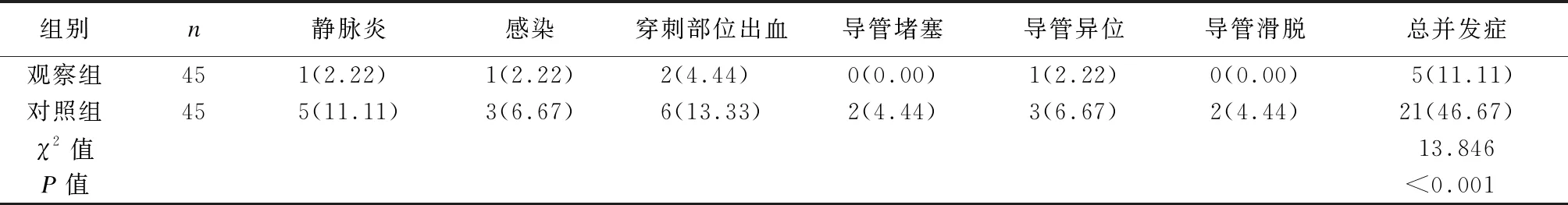
表3 2组患儿PICC置管相关并发症比较 [例(%)]
2.4 2组患儿家属护理满意率比较
观察组患儿家属的护理满意率较对照组患儿家属更高(P<0.05),见表4。
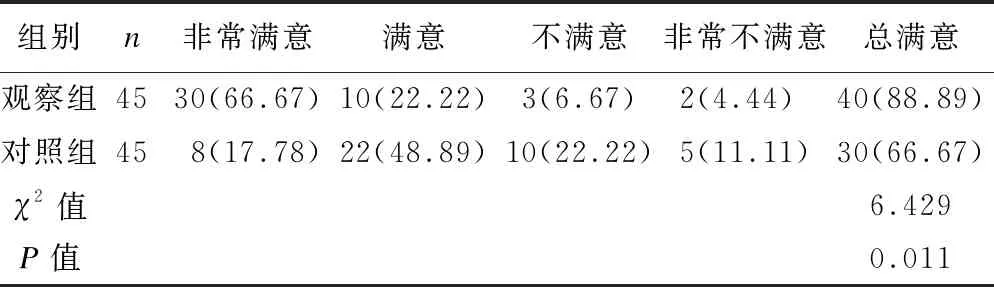
表4 2组患儿家属护理满意率比较 [例(%)]
3 讨论
近年来,PICC在新生儿输液、营养支持及药物治疗中的应用越来越广泛。PICC不仅减轻了需长期静脉输液患儿反复静脉穿刺的痛苦,也保证了治疗和护理工作的顺利进行。然而,由于置管保留时间过长或消毒不完整可能导致静脉炎、感染,或静脉通路维护不当导致导管堵塞、异位甚至滑脱,这些并发症的发生都会影响整体治疗效果,还会增加患儿及其家属内心的紧张、烦躁情绪[6-7]。有研究[8]发现,如果在开展PICC置管之前,医护人员能够对患儿的疾病特点、高危风险因素等进行充分评估,制订预处理策略并与护理计划相结合,将更有益于患儿治疗效果的提升及并发症的防范。
本研究通过建立预处理策略护理模式,对患儿的实际病情进行多方面评估,预见可能发生的高风险因素,并制订应对方案。结果显示,观察组的PICC置管时间短于对照组,出血量少于对照组,一次穿刺成功率高于对照组,差异均有统计学意义(P均<0.05);观察组在置管时和置管后3 min的NIPS评分均低于对照组(P均<0.05)。这表明预处理策略护理能够有效提高患儿的PICC置管效果,缓解其置管过程中的疼痛。原因在于,在预处理策略护理下,护理人员提前与患儿建立信赖关系,对操作室环境进行精心布置,并予以保暖措施,有助于稳定患儿情绪,从而缓解其生理和心理上的不适,减少穿刺过程中的应激反应[9]。这一护理模式有效地提高了患儿对PICC置管的依从性和配合度,从而提升了一次穿刺成功率,缩短了置管时间及减少了出血量。由于患儿情绪稳定、有安全感,加上玩具、音乐可分散其注意力,故其疼痛敏感度较低,在穿刺过程中感受到的痛苦也有所减轻。本研究结果还显示,观察组患儿的PICC置管相关并发症总发生率低于对照组(P<0.05),观察组患儿家属的护理满意率高于对照组(P<0.05)。分析其原因为,预处理策略护理对PICC置管容易出现的并发症进行了一对一预先防范,根据患儿的具体情况与既往护理经验采取了预防和处理措施,这些措施均能有效降低并发症的发生率[10]。在进行预处理策略护理后,PICC置管相关并发症发生率明显降低,这也确保了患儿每日营养和能量的安全供应,为治疗带来了积极影响。同时,由于患儿置管过程顺利、并发症减少,可缓解患儿家属的焦虑、紧张情绪,增强其治疗信心,从而促使其护理满意率的提升[11]。
综上所述,预处理策略护理在新生儿PICC置管中的干预效果较好,可以有效提高置管效果,减少并发症的发生,减轻患儿疼痛,且提高患儿家属的护理满意率,值得推荐。
