学龄前儿童肺炎链球菌和卡他莫拉菌携带状态及影响因素分析
2022-08-23邓文君张景锋李平原周俊立姚振江叶小华
邓文君 张景锋 李平原 周俊立 姚振江 叶小华
(广东药科大学公共卫生学院流行病与卫生统计学系,广东广州 510310)
肺炎链球菌(Streptococcus pneumoniae,SP)和卡他莫拉菌(Moraxellacatarrhalis,MC)是学龄前儿童社区获得性感染的最主要细菌性病原体,不仅可引起儿童鼻窦炎、中耳炎、肺炎等呼吸道局部感染,甚至导致严重的侵入性感染[1-2]。鼻咽部是SP和MC最主要的定植部位,鼻咽部的无症状携带状态是继发感染性疾病的先决条件,黏膜免疫系统尚未发育完善的健康儿童是SP和MC携带率最高的人群,重点关注高危人群SP和MC的携带状态和影响因素具有重要的公共卫生意义[1]。共存的SP与MC存在协同关系,SP影响MC在体内定植的持久性和对大环内酯类抗生素的耐药性,MC产生的β-内酰胺酶增加SP对β-内酰胺类抗生素的耐药性,对疾病的治疗和预后构成严重的威胁[3]。既往研究主要局限于分析社区儿童SP或MC的单一细菌携带情况,而健康幼儿园儿童中SP和MC共同携带状态及其影响因素至今仍未阐明。本研究于2020年10~12月在广东省佛山市顺德区开展幼儿园儿童的流行病学调查,旨在分析儿童SP和MC共同携带状态及其影响因素,为预防和控制社区儿童细菌感染、传播提供科学依据。
1 资料与方法
1.1 研究对象
采用现况研究设计,选取广东省佛山市顺德区幼儿园的健康儿童作为研究对象。纳入标准:健康的幼儿园儿童,监护人于调查前签署知情同意书。排除标准:调查前7 d内患有支气管炎、肺炎等急性感染性疾病;患有血友病等易出血疾病。本研究获得广东药科大学伦理委员会批准(医伦审[2019]第(19)号),所有儿童监护人在调查前均已签署知情同意书。
1.2 调查内容与方法
采用分层整群抽样方法以获得有代表性样本:第一阶段,按经济条件和地理位置将广东省佛山市顺德区分为城镇和农村2层;第二阶段,每层按比例随机抽取部分幼儿园,共抽取7所幼儿园(其中城镇抽取3所幼儿园,农村抽取4所幼儿园),抽中幼儿园中符合纳入标准的儿童均参与本次调查。结合课题组前期儿童耐药细菌研究经验和既往文献研究结果自编问卷调查表[4-5]。问卷调查内容包括:基本人口学特征(年级、性别、现居住地、年龄等)、医院相关因素(近3个月抗生素使用史、近3个月呼吸道感染史和近1年过敏性疾病史等)、社区相关因素(总居住面积、近3个月单独睡觉频率、近3个月宠物接触史和二手烟接触频率等)。问卷效度通过专家咨询法进行考核,提示调查表的内容效度较好;问卷信度通过计算克朗巴赫α系数为0.704,提示调查表的信度较好。
1.3 菌株采集与分离鉴定
由统一培训的调查员对儿童进行双侧鼻前庭拭子采样,并于4 h内送回实验室进行培养。SP分离鉴定:将鼻拭子样品接种于哥伦比亚血平板,置于35℃、5%CO2培养箱中培养18~20 h,对可疑菌落进行Optocin敏感试验及胆汁溶菌试验,以上试验阳性鉴定为SP。MC分离鉴定:将鼻拭子样品接种于巧克力平板,可疑菌落进行纯化培养,通过梅里埃VTIEK MS质谱仪进一步鉴定。
1.4 统计学分析
运用Stata 16.0软件对数据进行统计学分析。采用EpiData软件建立数据库,调查问卷采用双人录入并进行一致性检验。两种菌携带状态包括4个水平:SP-MC共携带、仅携带SP、仅携带MC、均无携带。计量资料采用均数±标准差(±s)表示;计数资料采用例数和百分率(%)表示,组间比较采用χ2检验;影响因素与儿童SP-MC共携带的关联程度分析采用对应分析法。P<0.05为差异有统计学意义。
2 结果
2.1 研究对象的基本特征
共调查2 031例儿童,年龄范围1~7岁,平均年龄(4.5±1.0)岁,其中男童1 112例(54.75%),女童919例(45.25%)。鼻腔SP携带率为21.81%(443/2 031),MC携带率为52.44%(1 065/2 031);SP-MC共携带率为14.87%(302/2 031),仅携带SP的比例为6.94%(141/2 031),仅携带MC的比例为37.57%(763/2 031)。其他特征见表1。
2.2 人口学特征与SP、MC携带状态的关系
不同年级、户籍、现居住地与儿童SP、MC的携带状态相关(P<0.001)。为了分析户籍、现居住地的联合作用,将2个变量合并为1个多分类变量(即户籍-现居住地),结果表明户籍-现居住地与儿童SP、MC的携带状态相关(P<0.001)。见表1。

表1 基本人口学特征与儿童SP、MC携带状态的关系 [n(%)]
2.3 医院/社区相关因素与SP、MC携带状态的关系
医院相关因素中,近3个月抗生素使用史、近3个月呼吸道感染史、近1年过敏性疾病史、近1年医院相关暴露史与儿童SP、MC的携带情况相关(P<0.05)。为了分析近3个月呼吸道感染史、近3个月抗生素使用史的联合作用,将2个变量合并为1个多分类变量(即近3个月感染-用药史),结果表明感染-用药史与儿童SP、MC的携带情况相关(P=0.002)。社区相关因素中,总居住面积与儿童SP、MC的携带情况相关(P<0.001)。见表2。
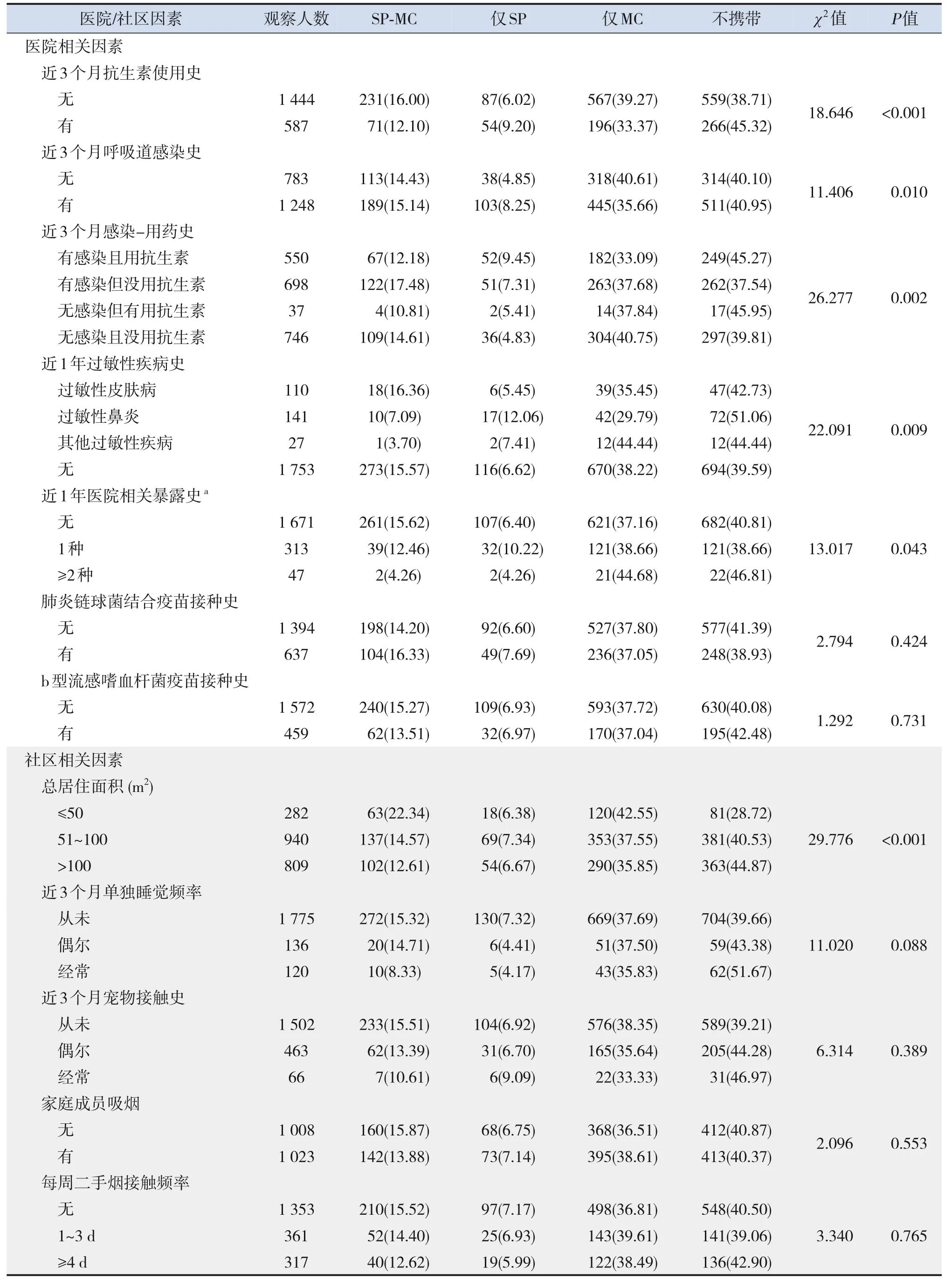
表2 医院/社区相关因素与儿童SP、MC携带状态的关系 [n(%)]
2.4 影响因素与儿童SP-MC携带的对应关系
将上述单因素分析中P<0.05的多分类自变量进一步进行对应分析,从而直观展示多分类变量间的对应关系。(1)年级与SP、MC携带间存在明显的对应关系(χ2=78.147,P<0.001):低年龄班儿童与SP-MC共携带、仅携带SP相关,高年龄班儿童与仅携带MC、均无携带相关;(2)户籍-现居住地与SP、MC携带存在明显的对应关系(χ2=82.911,P<0.001):外市-农村的儿童与SP-MC共携带、仅携带MC相关,城镇儿童与SP和MC均无携带相关;(3)感染-用药史与SP、MC携带间存在明显的对应关系(χ2=26.277,P=0.002):有感染但没用抗生素与SP-MC共携带相关,无感染但有用抗生素与SP和MC均无携带存在相关性;(4)最近1年过敏性疾病史与SP、MC携带间存在明显的对应关系(χ2=22.091,P=0.009):有过敏性皮肤病史与SP-MC共携带相关,有过敏性鼻炎史与仅携带SP、均无携带相关;(5)最近1年医院相关暴露史与SP、MC携带间存在明显的对应关系(χ2=13.017,P=0.043):无医院相关暴露史与SP-MC共携带相关,有≥2种医院相关暴露史与仅携带MC、均无携带相关;(6)总居住面积与SP、MC携带间存在明显的对应关系(χ2=29.776,P<0.001):总居住面积≤50 m2与SP、MC共携带相关,总居住面积>100 m2与SP和MC均无携带相关。见图1。

图1 儿童SP、MC携带状态与其相关因素的对应分析图 圈内的各因素代表存在显著的对应关系。
3 讨论
SP和MC是社区获得性感染的最主要致病菌,低龄健康儿童鼻腔中MC与SP的共携带增强SP的毒力,同时MC分泌外膜囊泡阻碍补体系统的调理杀菌作用,进而增加呼吸道疾病的患病风险[6]。本研究调查结果显示,健康幼儿园儿童鼻腔SP携带率为21.81%,高于日本16岁以下儿童携带率(17.17%)[7],但 低 于 加 纳5~12岁 儿 童(32.64%)[1]。本研究幼儿园儿童鼻腔MC携带率为52.44%,低于潮汕地区幼儿园儿童(76.56%)[4],但高于印度尼西亚1~2岁健康儿童(42.72%)和韩国6岁以下儿童(21.54%)[5,8]。同时,本研究的SP和MC共携带率为14.87%,与韩国6岁以下儿童结果相似(11.54%),低于印度尼西亚1~2岁健康儿童(27.81%),但高于德国5岁以下儿童(2.70%)[5,8-9]。这提示不同地区的儿童SP和MC携带率存在差异,这可能与分离鉴定的方式、地理环境、人群遗传特征、当地经济医疗水平及宿主状态的差异等因素有关[4,10]。这同时提示,幼儿园具有传播SP和MC的高风险性,应重视幼儿园的群体生活、学习环境对儿童健康造成的潜在威胁。
值得关注的是,MC和SP的携带存在正相关关系,鼻腔中SP和MC的共携带增加中耳炎的患病风险,同时产β-内酰胺酶MC对SP的被动保护效应增加SP的耐药性,对肺炎链球菌病的临床治疗产生负面影响,因此揭示SP和MC的共携带状态至关重要[11]。但是,既往研究主要局限于分析社区儿童SP或MC的单一细菌携带状态,而健康幼儿园儿童中SP和MC的共携带状态及其影响因素至今仍未阐明。本研究的创新之处在于:在研究内容上,考虑两种细菌的内在关联和共生性,深入探究SP和MC的4种携带状态及其影响因素;在研究方法上,考虑4种携带状态与影响因素间的多水平复杂关联性,采用对应分析方法直观地展示4种携带状态与影响因素间的潜在对应关系。
探讨SP和MC携带状态的社区相关影响因素,为预防和控制疾病的社区传播提供有效措施。既往研究表明,年龄是SP和MC携带的重要因素,年龄越小则SP和MC的携带率均越高[4],但是年龄与SP和MC共携带状态的关系至今仍未阐明。在既往研究基础上,本研究运用对应分析法揭示SP和MC的4种携带状态与年级的复杂对应关系:低年龄班儿童与SP-MC共携带、仅携带SP相关,而高年龄班儿童与仅携带MC、SP和MC均无携带相关。这可能与低年龄个体的免疫系统尚未成熟,个体间的密切接触频繁,未养成良好的卫生习惯等有关[5]。因此,今后应重视儿童的个人卫生,加强卫生健康教育,减少儿童间交叉传播风险。既往文献报道,上海户籍儿童SP携带率明显低于非上海儿童[12];城镇儿童SP和MC携带率均明显低于农村儿童[5,13],提示儿童生源地与菌株携带密切相关。在既往研究基础上,本研究探讨了“户籍与现居住地”两个变量的联合作用,揭示户籍-现居住地与菌株4种携带状态的复杂对应关系:外市-农村的儿童与SP-MC共携带、仅携带MC相关,城镇儿童与SP和MC均无携带相关。不同生源儿童细菌携带状态存在明显差异,可能与生活饮食习惯、经济状态、家庭居住环境、社区周围卫生条件、医疗卫生基础设施水平有关[13]。既往研究提示,居住环境拥挤、家庭人口数是细菌携带的影响因素[10,12,14]。本研究结果显示,总居住面积小(≤50 m2)的儿童与SP-MC共携带相关,总居住面积大(>100 m2)的儿童与SP和MC均无携带相关。居住面积反映了居住环境的拥挤程度、室内空气污染与空气流通等问题,易造成家庭成员间交叉传播感染。因此,重视家庭卫生环境、减少室内堆积情况、保持室内良好通风是减少细菌家庭聚集性感染的重要环节。
探讨SP和MC携带状况的医院相关影响因素,可为预防和控制疾病的医院传播提供有效措施。既往研究表明,医院相关因素暴露与儿童SP、MC携带相关[10,15],但是医院相关因素与SP和MC的共携带状态间的潜在关系尚未明确。本研究结果显示:无医院相关暴露史与SP-MC共携带相关,有≥2种医院相关暴露史与仅携带MC、均无携带相关。Huebner等[16]的研究表明:与门诊患儿相比,住院和进行手术的儿童SP携带风险更低(OR=0.08,P<0.05),这可能是由于治疗所用的对生物体敏感的抗生素可根除无症状携带状态。既往研究表明,上呼吸道感染、服用抗生素是儿童SP携带的重要影响因素[2,7,17],但两者的联合作用仍未清楚。本研究将呼吸道感染史与抗生素使用史合并分析,从而探究两变量的联合作用,结果显示:有感染但没用抗生素的儿童与SP-MC共携带相关,无感染但有用抗生素的儿童与SP和MC均无携带相关。这可能是由于有呼吸道感染史是儿童鼻腔携带SP与MC的危险因素[7],有抗生素使用史与SP和MC的鼻腔低携带率相关[6]。
本研究将过敏性疾病的具体病症纳入分析,结果显示:有过敏性鼻炎史与仅携带SP和均无携带相关,有过敏性皮肤病史与SP-MC共携带相关。既往文献表示,SP的携带与免疫相关的Toll样受体通路基因表达相关;同时Toll样受体识别MC并产生炎症细胞因子IL-6和TNF-α,从而诱发或加重强烈的炎症反应,加剧过敏性炎症的发生[18-19]。但是,过敏性疾病与鼻腔细菌携带状态的潜在生物学机制仍未明确,有待进一步研究。此外,益生菌疗法是针对共生致病病原菌的有效干预措施,可通过促进生态位竞争以减少病原菌的定植,然而目前大多数研究仍处于早期阶段,未确定用于控制SP和MC的潜在新型益生菌候选物[20]。
综上,本研究通过大样本的现况研究设计,调查了佛山市顺德区幼儿园儿童SP和MC共携带状况,并通过对应分析方法阐明低年龄、外市户籍、现居住农村、居住面积小、有呼吸道感染史且无抗生素使用史、有过敏性皮肤病、无医院相关暴露史是学龄前儿童SP和MC共携带的重要危险因素。本研究存在一定的局限性:采用现况研究设计,结果只能反映某时间点儿童SP和MC的携带情况,后续可采用连续多次监测研究,分析SP和MC短期、长期的持续携带状态及其对儿童健康的影响效应。
