气囊面罩联合机械通气在气管插管前的应用研究*
2022-08-13李清萍乡市人民医院急诊科江西萍乡337000
李清(萍乡市人民医院急诊科,江西 萍乡 337000)
重症急救会在抢救过程中因多种因素致使呼吸衰竭,此时需紧急进行气管插管,以快速稳定患者基础生命体征[1]。紧急气管插管技术是危重急诊患者抢救过程中极为重要的抢救措施,应用广泛,操作简便且效果显著。但在实际操作气管插管过程中,因患者生理、解剖等因素影响,导致插管失败。同时,气管插管时患者无通气期组织缺氧耐受性不足,出现心跳短暂停止,脑组织中可利用氧消耗殆尽,对脑组织造成不可逆的损伤。危重急诊患者缺氧前阶段伴随着心率、呼吸加快,且血压升高,若为及时辅助通气,缺氧况加重则会引发心率减慢,呼吸衰弱,血压降低,最终导致心脏停止跳动[2-3]。简易呼吸气囊捏球囊通气是传统的供氧方法,但由于输送氧浓度不足、潮气量控制不良、呼气末正压消失等因素,患者易出现氧合降低,且肺泡易塌陷[4-5]。气囊面罩联合机械通气是通过气囊与呼吸机辅导通气的重要操作,可快速改善通气与氧合,避免二氧化碳堆积与缺氧,为气管插管创造了有利条件[6]。本研究探讨了气囊面罩联合机械通气在气管插管前的应用。报道如下。
1 资料与方法
1.1 一般资料 选取2019年12月至2021年12月我院急诊ICU收治的需进行气管插管的患者60例,采用随机数字表法将患者分为对照组和观察组各30例。对照组中男19例、女11例;年龄39~89(67.25±5.58)岁;心、脑疾病12例,胸、肺疾病14例,腹部疾病4例;疾病生理性及慢性健康状况评分(APACHEⅡ)为(31.51±3.01)分。观察组中男19例、女11例;年龄32~87(66.98±5.15)岁;心、脑疾病14例,胸、肺疾病10例,腹部疾病6例;APACHEⅡ评分为(30.50±3.02)分。两组患者性别、年龄、疾病类型、APACHEⅡ评分等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会审核批准。
1.2 纳入与排除标准 纳入标准:(1)年龄不低于18岁,初始血氧饱和度(SpO2)不高于80%;(2)具有紧急气管插管相关指征;(3)符合经口气管插管,并于插管后24 h内参与研究;(4)患者家属签署知情同意书。排除标准:(1)急诊临近死亡患者;(2)急性面罩通气困难患者;(3)存在绝对插管禁忌症患者;(4)年龄<18岁的患者。
1.3 方法
1.3.1 对照组 患者给予常规开放气道清理呼吸道后,扣上简易呼吸气囊通气在进行气管插管,通过EC手法食指与拇指紧按,剩余手指按紧下颚,另一只手规律进行球体挤压,每分钟约为12~15次,待患者生命体征平稳后进行气管插管。
1.3.2 观察组 采用气囊面罩联合机械通气,患者取仰卧位,进行清除口腔、呼吸道分泌物及假牙等异物等开放气道清理呼吸道操作,选择合适气囊面罩扣住口鼻,将气囊面罩联合机械通气,选择通气模式,参数设置:吸入潮气量8~12 ml/kg,呼吸频率16~20次/min,吸氧浓度(FiO2)60%~100%;观察患者能否进行正常换气;抢救医生将双手放于患者头部两侧,以固定面罩,将患者头后仰,下颌角前移保持气道通畅,检查呼吸机工作情况及患者生命体征变化,待心率(HR)恢复正常,血氧饱和度(SpO2)提高至>90%,生命体征平稳后再行气管插管。
1.4 临床观察指标 (1)监测两组患者插管前与辅助通气后呼吸频率(RR)、心率(HR);(2)检测两组患者插管前、后血氧饱和度(SpO2)、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2),PaO2、PaCO2、SpO2采用i-STST携带式血气分析仪检测,取患者动脉血,与2 min内在病床旁进行测量;(3)记录两组患者SpO2开始上升所需时间、上升至目标值所需时间;(4)记录两组患者插管期间相关并发症的发生,发生率=(发生例数/总例数)×100%。
1.5 统计学处理 数据采用SPSS 20.0统计学软件进行处理。计量资料采用(±s)表示,行t检验;计数资料采用例(百分率)表示,行χ2检验。P<0.05示差异有统计学意义。
2 结果
2.1 两组气管插管前后呼吸指标比较 气管插管前,两组患者RR、HR比较,差异无统计学意义(P>0.05);辅助通气后,两组RR、HR均显著降低,且观察组显著低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组气管插管前后呼吸指标比较(±s,次/min)
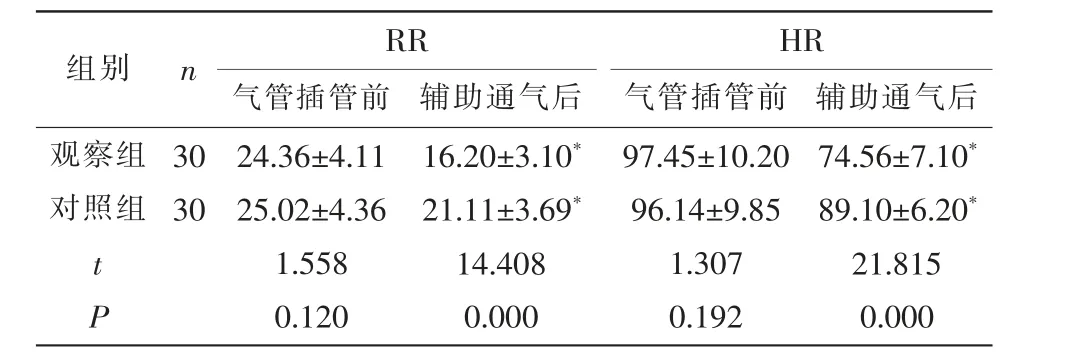
表1 两组气管插管前后呼吸指标比较(±s,次/min)
注:与气管插管前比较,*P<0.05。
组别 n RR HR气管插管前 辅助通气后 气管插管前 辅助通气后观察组对照组74.56±7.10*89.10±6.20*21.815 0.000 30 30 tP 24.36±4.11 25.02±4.36 1.558 0.120 16.20±3.10*21.11±3.69*14.408 0.000 97.45±10.20 96.14±9.85 1.307 0.192
2.2 两组气管插管前后血气分析结果比较 气管插管前,两组患者PaO2、PaCO2、SpO2比较,差异无统计学意义(P>0.05);气管插管后,两组PaO2、SpO2均显著升高,且观察组显著高于对照组,两组PaCO2显著降低,且观察组显著低于对照组,差异均有统计学意义(P<0.05)。见表2。
表2 两组气管插管前后血气分析结果比较(±s)
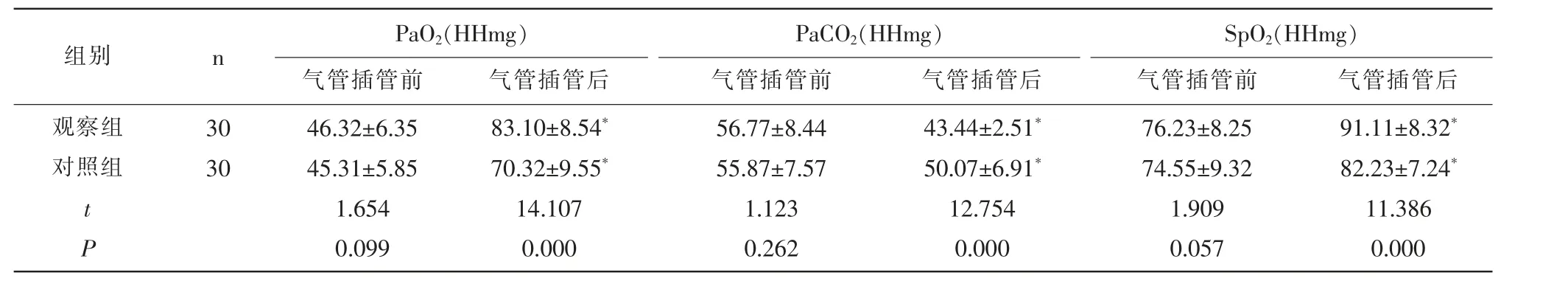
表2 两组气管插管前后血气分析结果比较(±s)
注:与气管插管前比较,*P<0.05。
组别 n PaO2(HHmg) PaCO2(HHmg) SpO2(HHmg)气管插管前 气管插管后 气管插管前 气管插管后 气管插管前 气管插管后观察组对照组30 30 tP 46.32±6.35 45.31±5.85 1.654 0.099 83.10±8.54*70.32±9.55*14.107 0.000 56.77±8.44 55.87±7.57 1.123 0.262 43.44±2.51*50.07±6.91*12.754 0.000 76.23±8.25 74.55±9.32 1.909 0.057 91.11±8.32*82.23±7.24*11.386 0.000
2.3 两组SpO2开始升高所需时间、升高至预定值所需时间以及进行插管总时间比较 观察组患者SpO2开始升高所需时间、升高至预定值所需时间以及进行插管总时间均显著低于对照组患者,插管安全时限显著高于对照组患者,差异有统计学意义(P<0.05)。见表3。
表3 两组SpO2开始上升所需时间、上升至目标值所需时间以及插管时间比较(±s)

表3 两组SpO2开始上升所需时间、上升至目标值所需时间以及插管时间比较(±s)
组别 n SpO2开始上升所需时间SpO2上升至目标值所需时间插管安全时限 插管时间观察组对照组30 30 tP 21.75±5.87 43.25±10.82 24.700 0.000 40.80±9.51 67.77±17.65 19.024 0.000 74.62±27.43 33.85±14.61 18.552 0.000 40.25±10.83 54.10±15.92 10.173 0.000
2.4 两组气管插管并发症发生率比较 观察组患者气管插管并发症发生率为46.67%,显著低于对照组患者气管插管并发症发生率86.67%,差异有统计学意义(P<0.05)。见表4。
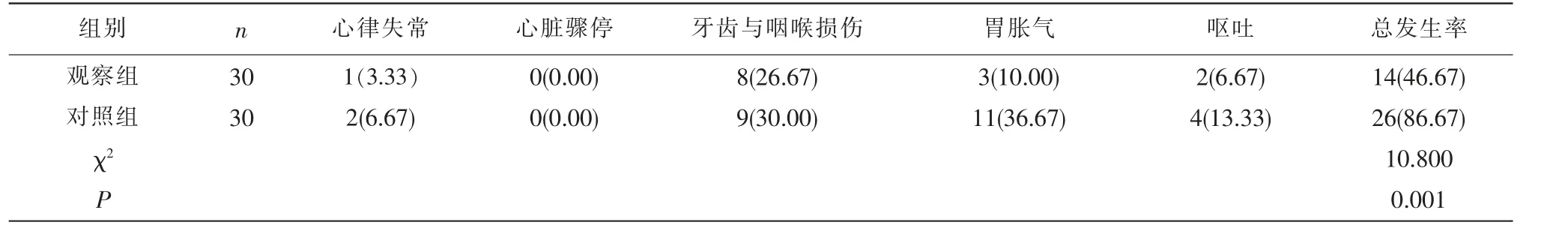
表4 两组气管插管并发症发生率比较[n(%)]
3 讨论
危重急诊患者病情通常较为复杂,且伴有心肺功能低下的症状,合并伴有低氧血症,抢救过程中失败或过长的气管插管会加重低氧血症,导致患者心率、与血氧饱和度出现急剧下降,更甚出现心脏骤停与脑损伤,危害患者生命健康安全,因此与在气管插管前进行低氧血症纠正措施[7]。气囊面罩联合机械通气是临床急诊抢救常用预氧合措施,预氧合是指予以气管插管抢救措施患者操作强先吸入氧气,以确保患者机体内氧气储备量,从而加长患者进行气管插管操作时缺氧耐受时间,提升患者抢救成功率。气囊面罩结合机械通气可改善患者面部与鼻唇两侧皮肤与面罩吻合度,保持通气密闭环境,建立气道口和肺泡间压力差,确保机械通气有效性,改善氧合,纠正机体缺氧状态,增加机体组织氧气储备,为无通气期气管插管提供有利条件[8]。相关研究[9]表明早期心肺复苏过程中预见性地采用面罩机械通气,能起到呼吸支持作用,暂时缓解机体缺氧状态,为气管插管做准备,有助于降低插管过程中并发症风险。
重症急救患者初期缺氧主要伴随心率增快与呼吸频率增加,伴随缺氧程度的加重,出现呼吸减弱,心率减慢,甚至出现呼吸与心跳骤停现象[10]。本组研究结果表明,两组患者气管插管前RR、HR比较均无显著性差异,辅助通气后RR、HR均显著降低,且观察组显著低于对照组,这与李子嘉等[11]研究结果相似,提示气囊面罩结合机械通气可稳定患者心率与呼吸率。本研究结果显示两组患者气管插管前PaO2、PaCO2、SpO2比较,均无显著性差异(P>0.05),气管插管后PaO2、SpO2均显著升高,且观察组显著高于对照组(P<0.05);气管插管后PaCO2显著降低,且观察组显著低于对照组(P<0.05),这与曹立娟等[12]研究结果具有相似性。究其原因可能为本研究使用了小潮气量,从而避免了呼吸器面罩通气,致使肺泡反复开放和关闭造成的损伤,或呼气末正压所致肺泡塌陷,同时显著改善了肺换气功能,有氧代谢被加强,机体组织内的氧气储备提高[13]。将停止通气至SpO2降至90%时间记为气管插管安全时限,本研究结果显示,观察组患者SpO2开始升高所需时间、升高至预定值所需时间以及进行插管总时间均显著低于对照组患者,插管安全时限显著高于对照组患者(P<0.05),这与许东风等[14]研究结果相符。分析其原因可能为本研究选用适当的潮气量与吸气峰压,同时患者自主呼吸良好同步性降低了呼吸拮抗。另本研究结果还显示观察组患者气管插管并发症发生率为46.67%,显著低于对照组患者气管插管并发症发生率86.67%(P<0.05)。这可能与对照组患者低氧血症时间较长,相关研究表明,低氧血症为心律失常的独立发病因素;若气道峰压超过食管内括约肌压是便出现胃胀气,因此观察组患者通过控制吸气压可有效防止胃胀气,从而亦可减少呕吐的发生,对照组观察因球囊挤压造成高气道压,胃胀气发生率较高[15]。
综上所述,气管插管前进行气囊面罩结合机械通气,稳定患者呼吸率与心率;改善患者血氧情况与插管情况,并发症发生率较低,具有良好的安全性,满足了插管期对氧能的需求,可推广应用与临床。
