超声检查对脾胃虚寒(弱)证和肝胃不和证餐后不适综合征患者胃容受性及胃排空功能的评估※
2022-08-11余如丹王文荣
林 晴 余如丹 王文荣
(1.福建中医药大学附属第二人民医院超声科,福建 福州 350003;2.福建中医药大学2019级硕士研究生,福建 福州 350122;3.福建中医药大学附属第二人民医院脾胃病科,福建 福州 350003)
功能性消化不良(functional dyspepsia,FD)是指具有餐后饱胀不适、早饱感、上腹痛、上腹烧灼感中的一项或多项的症状,而不能用器质性、系统性或代谢性疾病等来解释症状产生原因的一种疾病,功能性胃肠病罗马Ⅳ标准又将FD分为餐后不适综合征(postprandial distress syndrome,PDS)和上腹痛综合征(epigastric pain syndrome,EPS)2个亚型,且临床中又以PDS更为常见[1]。PDS主要表现为餐后饱胀不适和(或)早饱感,属中医学“胃痞”范畴,2017年版《功能性消化不良中医诊疗专家共识意见》将本病中医证型分为脾虚气滞证、肝胃不和证、脾胃湿热证、脾胃虚寒(弱)证、寒热错杂证5种类型[2],相关研究表明,临床中以脾胃虚寒(弱)证和肝胃不和证患者为主[3]。为探讨不同中医证型PDS患者的胃容受性、胃排空功能的差异及超声影像在评估PDS患者胃肠运动功能中的价值,我们对75例受试者(PDS患者60例,健康志愿者15例)进行液体营养餐负荷试验联合超声检查,比较脾胃虚寒(弱)证与肝胃不和证患者之间的差异情况,结果如下。
1 资料与方法
1.1 一般资料 选择2020年6月至2021年1月就诊于福建中医药大学附属第二人民医院脾胃病科的PDS患者60例,其中脾胃虚寒(弱)证组32例,男12例,女20例,年龄28~62岁,平均(46.4±8.2)岁;肝胃不和证组28例,男10例,女18例,年龄27~61岁,平均(45.4±9.2)岁。另选同期健康志愿者15例为健康对照组,男6例,女9例,年龄24~55岁,平均(41.9±9.0)岁。经统计学处理,3组受试者性别、年龄资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 病例选择
1.2.1 诊断标准
1.2.1.1 西医诊断标准 参照《功能性消化不良中西医结合诊疗共识意见(2017年)》中PDS的诊断标准[4]。必须具有以下1项或2项症状:①餐后饱胀不适(影响日常生活);②早饱(不能完成进食餐量)。常规检查(包括影像、生化及内镜)未发现器质性、系统性或代谢性疾病,诊断前至少6个月病程,近3个月存在症状,每周症状发作至少3 d。
1.2.1.2 中医证候诊断标准 参照《功能性消化不良中医诊疗专家共识意见(2017)》中的证候诊断标准[2]。①脾胃虚寒(弱)证。主症:胃脘隐痛或痞满,喜温喜按;次症:泛吐清水,食少或纳呆,疲乏,手足不温,便溏;舌脉:舌淡,苔白,脉细弱。②肝胃不和证。主症:胃脘胀满或疼痛,两胁胀满;次症:每因情志不畅而发作或加重,心烦,嗳气频作,善叹息;舌脉:舌淡红,苔薄白,脉弦。主症2项+次症2项,并参考舌脉,即可诊断。
1.2.2 纳入标准
1.2.2.1 PDS组纳入标准 ①符合上述PDS诊断标准及中医证候诊断标准;②年龄>18岁,<65岁;③经胃镜检查未见异常或仅表现为慢性浅表性胃炎;④入组前4周未服用抑酸药、促动力药、胃黏膜保护剂及抗焦虑、抑郁药物,如服用停药2周后入组;⑤自愿参加并签署知情同意书。
1.2.2.2 健康对照组纳入标准 ①年龄>18岁,<65岁的健康者;②无消化道症状;③无心、脑、肝、肾、内分泌、血液等原发性系统性疾病或其他恶性疾病;④自愿参加并签署知情同意书,能按照规定配合检查。
1.2.3 排除标准 ①患有心、肺、肝、肾等主要脏器严重疾病及造血系统疾病者;②患有消化系统器质性病变者(如糜烂性胃炎、反流性胃炎、消化性溃疡、胃肠道肿瘤、肝硬化、胃下垂、胆囊炎、胰腺炎等);③患有影响消化功能的全身性疾病(如甲状腺功能亢进、糖尿病等)或肿瘤者;④有腹部手术病史者;⑤正在或需要持续服用影响消化道功能药物者(如促胃动力药物、抑酸剂、止泻剂、抗焦虑、抑郁药物等);⑥有严重食物过敏史者;⑦孕妇及哺乳期妇女;⑧有神经及精神系统疾病者;⑨正参加其他临床试验的受试者。
1.3 检测方法
1.3.1 检测仪器 使用荷兰飞利浦Philips iU 22或美国GE LOGIQ E9彩色多普勒超声诊断仪,C5-1凸阵探头,探头频率1~5 MHz。
1.3.2 液体标准营养餐 50 g高乐高(营养型固体饮料),100 g奶粉(雀巢全脂奶粉),放入1120 mL开水中,充分搅拌,冷却至36 ℃。营养比例:脂肪39%,蛋白质13%,碳水化合物48%。
1.3.3 操作步骤 受试者禁食8 h以上,试餐前休息10 min,然后取30°半卧位平躺于检查床,平静呼吸,先行超声检查观察胃部整体情况,再以50 mL/min的速度口服液体标准营养餐,当出现饱足感时的饮入量即为阈值饮入量,继续饮入,直到受试者感到完全饱足时或出现腹胀、恶心、嗳气等不能继续饮入时的饮入量即为最大饮入量。记录阈值饮入量和最大饮入量,并用超声分别测量初始饱感、最大饱感及饮后30、60、90、120 min时近端胃和远端胃的左右径a、前后径b、上下径c,记录所测得的数值,根据椭球体近似公式计算其近似容积,容积=4/3πabc。计算胃排空率,胃排空率=(Amax-A)/Amax×100%,其中A代表不同时间所测胃容积,Amax代表最大饮入量时所测胃容积。描绘近端胃、远端胃排空时间曲线,计算出胃半排空时间。
近端胃切面定位:相当于第11~12胸椎平面水平,探头置于剑突下,向左肋下斜切,并根据胃底位置上下移动,得到胃底、体交界处满意图像后,于呼气末测量近端胃矢状面面积,后垂直探头并转动90°测量近端胃长径,3次测量后取均值。
远端胃切面定位:相当于第1~2腰椎平面水平,探头横置于上腹部,显示肝左叶、腹主动脉、胰腺于同一切面,此时胃窦与胃体呈“∞”形,于呼气末屏气,此时测量胃窦部横断面面积,转动探头90°纵切取其上下径,3次测量后取均值。
1.4 观察指标 ①比较3组的阈值饮入量和最大饮入量情况。②比较3组近端胃和远端胃饮后30、60、90、120 min时排空率情况。③比较3组近端胃和远端胃半排空时间情况。
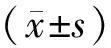
2 结果
2.1 3组阈值饮入量和最大饮入量比较 与健康对照组比较,脾胃虚寒(弱)证组最大饮入量少于健康对照组(P<0.05),肝胃不和证组阈值饮入量和最大饮入量均少于健康对照组(P<0.05)。与肝胃不和证组比较,脾胃虚寒(弱)组阈值饮入量和最大饮入量均多于肝胃不和证组(P<0.05)。见表1。

表1 3组阈值饮入量和最大饮入量比较
2.2 3组近端胃和远端胃饮后30、60、90、120 min时排空率情况比较 与健康对照组比较,脾胃虚寒(弱)证组近端胃饮后60、120 min排空率及远端胃饮后120 min排空率均低于健康对照组(P<0.05),肝胃不和证组近端胃饮后120 min排空率低于健康对照组(P<0.05)。与肝胃不和证组比较,脾胃虚寒(弱)证组近端胃饮后60、120 min排空率及远端胃饮后120 min排空率均低于肝胃不和证组(P<0.05)。见表2。

表2 3组近端胃和远端胃饮后30、60、90、120 min时排空率情况比较 %
2.3 3组近端胃和远端胃半排空时间比较 与健康对照组比较,脾胃虚寒(弱)证组近端胃和远端胃半排空时间长于健康对照组(P<0.05),肝胃不和证组近端胃半排空时间长于健康对照组(P<0.05)。与肝胃不和证组比较,脾胃虚寒(弱)证组远端胃和远端胃半排空时间均长于肝胃不和证组(P<0.05)。见表3。
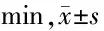
表3 3组近端胃和远端胃半排空时间比较
3 讨论
FD是临床上常见的功能性胃肠疾病,是无器质性因素所致慢性上消化道病症的总称,流行病学调查显示,FD的发病率在我国可达18%~45%,占消化科门诊的20%~50%[5]。PDS是FD临床常见的临床亚型,其发病机制尚未完全阐明,一般认为胃动力障碍是本病最主要的发病机制,故表现为胃容受性舒张障碍与胃排空延迟[6]。胃容受性舒张是指食物进入胃后,胃内压上升,刺激胃内压力感受器,经迷走神经反射使近端胃舒张,使胃内压上升不明显的舒张反射[7]。胃排空是指胃内容物通过幽门进入到十二指肠的过程,测定的金标准是放射性核素法[8],但由于其存在放射污染、价格昂贵等缺点,限制了临床应用。而超声检查具有无侵入性、无辐射及重复性好等优点,可通过测量餐后胃的形态与容积变化来评估胃动力情况[9]。相关研究表明,胃超声与放射性核素法对胃排空功能检查的一致性良好[10]。
PDS临床主要以餐后早饱、餐后饱胀、恶心、干呕、呕吐等消化不良为表现,这也正与中医学“胃痞”以自觉心下痞塞、触之无形、按之柔软、压之无痛症状相对应,故可归于“胃痞”范畴,脾胃虚寒(弱)证与肝胃不和证是其临床患者数最多且最具代表性的证型[3]。若肝的疏泄功能异常,肝气郁结,肝胃不和,致使胃失通降,则会出现胃脘部胀满不适;或平素多因饮食失调,过食生冷,劳倦过度,久病或忧思伤脾,导致脾胃虚寒(弱),则可见纳呆、腹胀、喜温喜按等。这两种证型患者的发病与“脾主运化”“胃主通降”“肝主疏泄”的功能密不可分。胃主受纳腐熟水谷,脾主运化水谷精微,胃气以通降为顺,食物进入到胃,通过胃的腐熟功能化为食糜,下传到小肠进一步消化吸收,清者由脾转输到全身,浊者下传大肠,化为糟粕浊秽排出体外。脾胃为气机升降之枢纽,《临证指南医案》言“脾宜升则健,胃宜降则和”,脾虚无力升清则出现腹胀、痞闷、纳少等症状,胃气不降则出现嗳气等症状。脾胃又为气血生化之源,且脾主肌肉,脾虚失运则气血生化不足,肌肉萎缩不用收缩无力则致胃排空延迟,表现为餐后胃胀、不知饥等症状。肝主疏泄是指肝气具有疏通畅达全身气机,促进脾胃之气的升降,促进胆汁分泌排泄,以及条畅情志的作用。若肝疏泄功能异常,肝气横逆犯胃,胃失和降,导致气机疏泄运行不畅,则可影响脾胃的升降功能,进而出现食量减少、餐后胃脘胀痛、早饱感、嗳气、恶心、呕吐等脾胃功能失常症状。
本研究通过胃超声检查联合液体营养餐负荷试验显示,PDS脾胃虚寒(弱)证与肝胃不和证患者最大饮入量均低于健康对照组,表明PDS会引起胃容受性舒张功能下降,这与时昭红等[11]研究的结果一致。另外,肝胃不和证患者的阈值饮入量均低于健康对照组和脾胃虚寒(弱)证组,表明肝胃不和证患者的胃容受性舒张功能下降更明显,这也可能是肝胃不和证患者早饱症状产生的原因。早饱症状指患者开始进餐即感觉胃部过胀,这种感觉与进餐量不成正比,以致患者在进餐过程中食欲减退,不能完成正常进餐,进食量减少。容受性舒张功能发生改变的原因尚不清楚,目前认为可能与感觉神经元、迷走反射以及近端胃的内在抑制神经元、平滑肌功能异常有关[12]。相对于健康对照组,PDS脾胃虚寒(弱)证和肝胃不和证患者均存在胃排空率降低、胃半排空时间延长的现象,且脾胃虚寒(弱)型患者的表现较肝胃不和型患者更明显,这与韦昌国[13]研究的结论相一致。吕林等[14]研究发现,PDS患者近端胃排空延迟,认为近端胃对PDS患者胃动力影响较大,而赵雷[15]研究结论认为PDS患者以远端胃排空延迟为主。本研究发现脾胃虚寒(弱)证患者近端胃和远端胃排空均延迟,而肝胃不和证患者主要为近端胃排空延迟,这表明PDS不同证型患者胃排空功能方面存在一定差异,这也可能是导致上述两位学者研究结果不一致的原因之一。临床研究表明,PDS单纯的肝胃不和往往只是疾病的初期,若这时治愈,则对脾胃的影响较小[16];而脾胃虚寒(弱)证一般是因为病久脾虚,运化无力,导致胃排空障碍的进一步加剧[17],这可能是脾胃虚寒(弱)证患者胃排空的功能比肝胃不和证患者更差的原因之一。
综上所述,超声检查能有效地反映PDS患者的胃容受性及胃排空功能改变情况,其中脾胃虚寒(弱)证以胃排空延迟为主,肝胃不和证以胃容受舒张功能减弱为主,说明超声检查对PDS的诊断和治疗效果评估具有重要临床意义。虽然本研究初步得出PDS不同中医证型患者胃肠运动功能有一定差异,但由于本研究样本量较小,来源单一,证型局限,因此仍需将来扩大研究范围,开展对PDS其他中医证型研究,以期待得出更有意义的结论。
