雷公藤制剂治疗糖尿病肾病的研究进展*
2022-08-06朱奕陶综述审校
朱奕陶 综述,刘 芳,2△审校
(四川大学华西医院:1.肾脏内科;2.糖尿病肾病研究室,成都 610041)
糖尿病肾病(diabetic nepropathy,DN)是指由糖尿病(diabetes mellitus,DM)所致的慢性肾脏病(chronic kidney disease,CKD),已是我国终末期肾脏病(end stage renal disease,ESRD)的首要病因[1],主要表现为尿白蛋白/肌酐比值(urinary albumin to creatinine ratio,UACR)≥30 mg/g 和(或)估算的肾小球滤过率(estimated glomerular filtration rate,eGFR)<60 mL·min-1·1.73 m-2),且持续超过3个月[2]。DM的患病率显著增长,DN的患病率亦成比例增长,大大增加了ESRD的患病风险,国家、社会、家庭也面临着糖尿病带来的巨大经济负担。DN复杂的发病机制、协同的危险因素,以及多种肾外心脑血管的合并症,使得DN的预后不佳,迄今为止缺乏行之有效的治疗方法。雷公藤制剂(Tripterygium)是一种传统中药,通过抗炎、调节代谢及免疫来发挥其药理作用,目前广泛应用于各种免疫相关性肾病,但对雷公藤制剂治疗糖尿病肾病的确切机制及疗效的认识仍然有限。本文针对雷公藤制剂在治疗糖尿病肾病的研究进展予以综述。
1 DN治疗的发展现状
目前DN的治疗包括调整生活方式在内的多种危险因素(高血压、高血糖、脂代谢紊乱等)的综合管理。血管紧张素转换酶抑制剂/血管紧张素受体阻滞剂(angiotensin-converting enzyme inhibitors /angiotensin receptor blockers,ACEI/ARBs)在RENNAL和IDNT临床试验中已被证明可降低2型糖尿病患者因终末期肾脏病(End-stage renal disease,ESRD)和心力衰竭的住院率,但对于已有明显肾功能损伤的DN患者的适应证及肾脏保护作用仍存在争议[3],且用药疗效和安全性不是十分理想。葡萄糖共转运蛋白2抑制剂(sodium glucose cotransporter 2 inhibitors,SGLT-2i)是一种新型降糖药物,目前在临床上广泛应用的有达格列净、恩格列净、卡格列净等。卡格列净具有降糖以外的肾脏保护作用[4];达格列净可使包括eGFR持续下降至少50%、ESRD或肾脏相关死亡在内的肾脏主要终点事件的发生风险降低36%[5]。2020年改善全球肾脏病预后组织 (KDIGO)指南推荐将SGLT-2i升级为治疗2型糖尿病合并慢性肾脏病的一线用药[6-10]。然而,仍有部分患者对SGLT-2i反应不佳,肾脏残余风险仍然存在[11]。再者,ACEI/ARBs和SGLT-2i都有相应的不良反应,其使用也对患者的eGFR有要求,这些都在一定程度上限制了它们的临床应用。ACEI/ARBs使用后出现干咳、口干、皮肤过敏、高钾血症、胃肠道反应、低血压、失眠、肾小球滤过率(glomerular filtration rate,GFR)下降等均有文献报道[12-13]。同样,SGLT-2i也可能带来一些不良反应,比如泌尿系感染、急性肾损伤、糖尿病酮症酸中毒、截肢等[14-16]风险可能增加。近年来,非甾体类盐皮质激素受体拮抗剂(mineralocorticoid receptor antagonist,MRA)引起了学者们的广泛关注,第三代MRA(如finerenone、apararenone)相较于类固醇MRA(包括螺内酯和依普利酮),前者具有更好的选择性和更高的抑制盐皮质激素受体效力。一项大型3期临床试验显示[17],与对照组相比,finerenone治疗组DN患者进展到ESRD的主要肾脏终点事件发生率更低;但finerenone组高钾血症的发生率更高。此外,内皮素-1受体A拮抗剂(Endothelin-1 receptor A antagonists)也是科研人员的焦点,目前的代表药物是atrasentan。在全球进行atrasentan 3期临床试验(SONAR)[18]随访中,atrasentan降低了主要肾脏终点(包括血清肌酐加倍和ESKD事件)的发生率。不过,atrasentan组受试者因心衰住院的比例更大。虽然临床上能够改善DN肾脏结局的药物不断问世,但DN的残余风险、DN患者的不良预后仍然存在。
2 雷公藤制剂及其作用机制
雷公藤(Tripterygium)具有祛风除湿、活血通络等功效,其提取物已被制成各种制剂。传统制剂以雷公藤多甙为代表,用于急、慢性肾小球肾炎和糖尿病肾病,但其肝肾及生殖系统毒性、血液系统损害等限制其在临床上的广泛使用。雷公藤制剂的成分提取物中分离出萜类化合物,具有抗炎、免疫调节、减轻胰岛素抵抗等药理活性[19],这些药理作用与糖尿病肾病的发病机制相契合,可通过调节免疫、代谢等多途径保护肾脏。在糖尿病肾病的治疗过程中,雷公藤制剂通过介导补体系统、抑制细胞氧化应激、调节PI3K/Akt、p38 MAPK等多条信号通路,发挥抗炎[20-24]、抗氧化[24-28]、抗纤维化[29-31]、保护足细胞[32]等药理作用。
3 不同雷公藤制剂的疗效分析
筛选关于雷公藤多甙、雷公藤总苷、昆仙胶囊治疗糖尿病肾病,发表时间2018-2020年均采用随机对照方法进行的临床观察性研究。
3.1 雷公藤多甙
检索相关文献共计6篇[33-36],治疗方案均为在原有药物基础上加用雷公藤多甙治疗。观察指标主要包括:血压、血脂、24小时尿蛋白定量、血清白蛋白、血肌酐、尿素氮、三酰甘油、尿白蛋白排泄率、辅助性 T 细胞 17(Th17) 细胞比率。陆伟光[33]纳入100例糖尿病肾病患者治疗半个月观察,总体有效率达98%。同样,蒋佳伟等[34]、王艳锋[35]、何菊美[36]的临床研究观察组的有效率均超过90%。
3.2 雷公藤总苷
屠伟平[37]研究发现,使用雷公藤总苷治疗后,糖尿病肾病Ⅲ~Ⅳ期患者24 h尿微量白蛋白较前明显下降,且差异有统计学意义,但血糖、肝功能变化不大,实现了糖尿病肾病患者的有效预后。
3.3 昆仙胶囊
王慧敏等[38]使用昆仙胶囊联合缬沙坦治疗糖尿病肾病Ⅳ期患者,可有效降低患者尿蛋白,从而更好地延缓肾功能的进展。
4 雷公藤制剂的不良反应
雷公藤多甙作为传统的雷公藤制剂,其毒性作用主要表现在肝、肾、生殖系统、血液系统和心血管系统毒性,如影响生精功能[39]及引起卵巢早衰[32]、骨髓造血功能异常[40]和心电图出现鱼钩样改变伴血压降低[41]。对多项雷公藤多苷的临床研究进行meta分析[42],在治疗DN随访1~6个月时观察其不良反应为肝酶升高(3.32%~5.43%)、消化道反应(1.73%~2.32%)、高钾血症(0.43%~3.32%)、白细胞减少(0.66%),这些不良反应大部分都是可逆的,在药物减停或对症治疗后症状消失。本文统计的8篇文献中观察组出现的不良反应见表1。
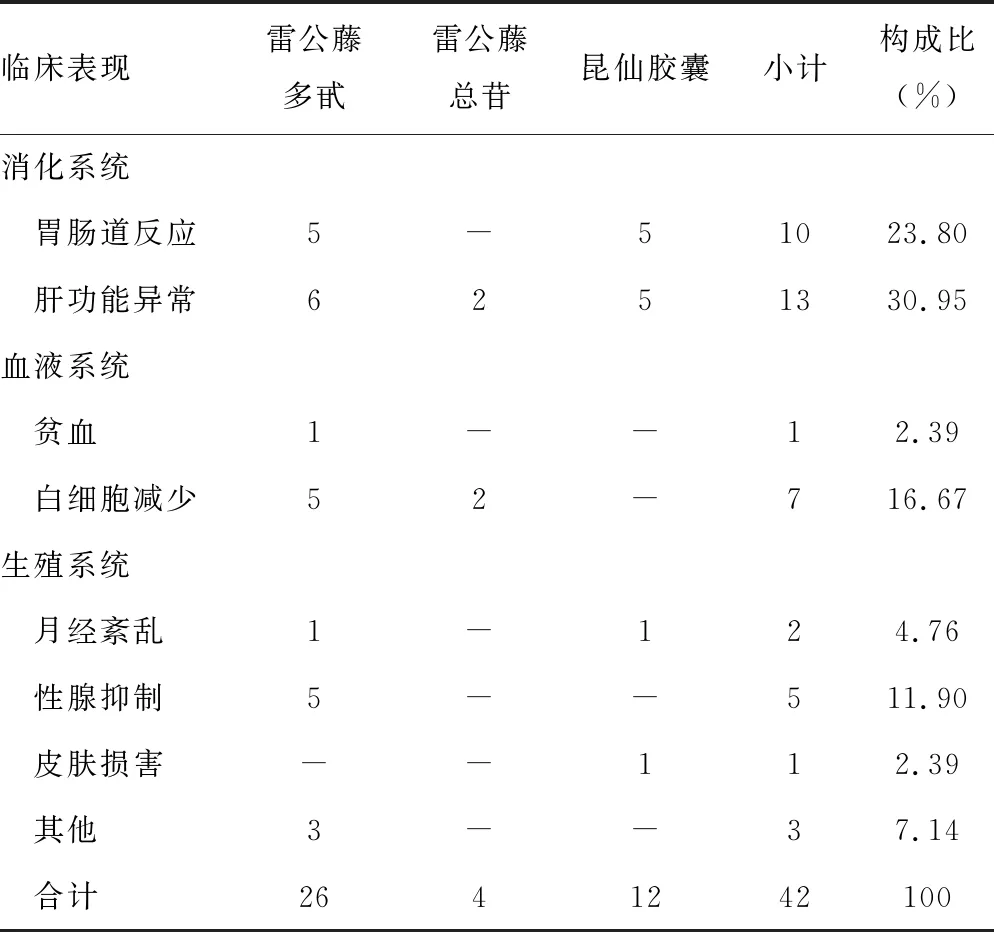
表1 纳入文献中观察组出现的不良反应
5 不同雷公藤制剂的异同
在糖尿病肾病的治疗中,雷公藤制剂用以解血瘀证,在我国糖尿病肾脏病中医辨证指南[43]中有据可循。以往不少学者已证实雷公藤中药系列可用于治疗原发性及继发性肾小球疾病,能有效降低尿白蛋白水平,保护肾脏功能。贾晓菲等[44]观察早期糖尿病肾病87例和临床期糖尿病肾病69例队列,结果显示氯沙坦联合雷公藤多苷片组较单用氯沙坦组,尿蛋白下降明显,对血肌酐和尿素氮水平影响并不明显。对国内发表的22篇文献1 414例进行meta分析[45]结果表明,雷公藤多甙可降低DN Ⅳ期患者24h尿蛋白、升高血清白蛋白水平。但因雷公藤属传统制剂的不良反应限制了它在临床上的广泛应用。黄为钧等[46]研究表明,对雷公藤治疗效果不佳的肾病患者,换用昆仙胶囊后仍能获益。
昆仙胶囊作为第三代的复方雷公藤制剂,增加了菟丝子、淫羊藿和枸杞子作为辅药配伍,拮抗了雷公藤的肝肾及生殖毒性,对心脏、血液、消化系统不会产生严重影响,患者可以耐受。与传统雷公藤制剂相比,这些不良反应发生概率较低、严重程度更轻微。
6 结 语
迄今为止,DN是最具挑战性的肾脏疾病之一,在2021年《糖尿病肾脏疾病临床诊疗中国指南》[47]推荐,对于2型糖尿病肾脏疾病患者的治疗策略中,首选ACEI/ARB和SGLT-2抑制剂控制白蛋白尿。依据中医理论,DN患者尿白蛋白的产生机制与肾络内的致病风密切相关[46]。雷公藤制剂的核心成分属于祛风药,能有效地降低尿白蛋白、减轻足细胞损伤和保护肾功能。然而因雷公藤制剂的许多不良反应,临床工作中被谨慎使用,其疗效和安全性证据仍不充分,有待于开展高质量、大样本、多中心的临床对照研究;同样也需要更多的药理和毒理学实验来阐明雷公藤制剂的剂量-效应关系和毒性,以达到安全有效地控制糖尿病肾病病情、减少并发症、提高患者生活质量和改善预后的目的。
