术中喉返神经监测技术在完全腔镜甲状腺手术中的应用研究
2022-08-04李俊韬
李俊韬
(赣州市人民医院 江西 赣州 341000)
完全腔镜甲状腺手术是甲状腺肿瘤的新型治疗手段,该手术创伤小,术中出血量少,患者术后能尽早下床活动,减少术后出血并发症的发生率,预后相对比较良好,但术后并发症也会对患者生活造成严重影响[1]。术后常见的较为严重的并发症有声音嘶哑,因术中损伤了喉返神经单侧损伤而造成的,声音嘶哑对患者术后的生活质量影响非常大,若双侧损伤则会影响患者呼吸[2],造成患者呼吸困难。术中对于保护患者喉返神经非常重要。术中采用喉返神经监测技术,对患者喉返神经进行监测,刺激其运动神经,将电信号传递到声带,运动电信号通过气管插管显示在监测仪器上,使术者能准确判断喉返神经的位置,并判断其是否被损伤。该监测方式效率极高,很大程度上减少了喉返神经的损伤率[3]。本文将研究术中喉返神经监测技术在完全腔镜甲状腺手术中的应用效果,现报道如下。
1 资料与方法
1.1 临床资料
选取我院2020年3月到2021年9月收治的80例完全腔镜甲状腺手术患者作为研究对象,随机计数法分为对照组和观察组,每组各40例。对照组:男性患者12例,女性患者28例,年龄21~48岁,平均(34.51±3.14)岁;病程1~8年,平均(4.56±0.24)年;观察组:男性患者10例,女性患者30例,年龄23~46岁,平均(34.93±3.52)岁;病程1~9年,平均(4.86±0.63)年。两组患者基本资料无显著差异(P>0.05),可对比。
纳入标准:1)符合甲状腺肿瘤的相关诊断,且具有完全腔镜甲状腺手术指征[3];2)经过术前评估,良性直径不得小于4cm,恶性直径不得小于2cm;3)患者无中央区及测区淋巴结转移;4)患者及家属对本研究了解,并自愿签署知情同意书。
排除标准:1)肿块直径大于4cm,不便于腔镜操作;2)术前评估为恶性肿瘤,且发生周围组织及淋巴结转移者;3)合并重要脏器严重损伤者;4)精神障碍无法配合研究者;5)因不可抗力因素中途退出者。
本研究我院经医学伦理委员会研究审核,并批准。
1.2 方法
对照组:未使用神经监测仪,手术步骤:
1)采用神经监测仪专用插管进行气管插管,复合静脉麻醉行全身麻醉,麻醉成功后,患者取仰卧位,肩颈部稍垫高一点,患者双腿分开,术者行两腿中间的站位进行操作。患者术区皮肤充分消毒后,在其走测乳晕处做10mm切口,作为观察口,同时在500ml盐水中加入1支肾上腺素,抽取80ml在其中加入1支利多卡因配置成膨胀液,用注水器将其注入皮下,将胸部筋膜与皮下组织分离开,建立腔隙,用长卵圆钳分离,接着注入CO2,压力保持在6mmHg,流量开至最大,置入腔镜建立观察孔。
2)在患者双侧乳晕建立操作孔,切口长度为5mm,经分离的皮下间隙置入5mmTrocar,将皮下间隙分离至胸锁乳突肌,此时分离器械为超声刀,延双侧胸锁乳突肌向上游离至颈部,充分将其显露,用超声刀切开颈白线,分离颈前肌群,轻轻将甲状腺峡部切断,暴露甲状腺,在此过程中,超声刀止血,防止伤及上神经或气管。
3)在气管食管之间,充分显露喉返神经,将甲状腺下的血管切断至喉返神经的入喉处,将标本置入标本袋,经观察孔取出,缝合颈白线,从单侧乳晕切口置入引流管,皮下缝合,生物胶粘合切口,术毕。术后监测患者生命体征,去枕平卧6h,适当活动,6h后可饮水,早期下床活动,观察患者说话声音,是否有嘶哑,手足及面部是否有麻木。患者无明显恶心呕吐和吞咽疼痛感的时候,就可以适当进流食,记录患者引流量,注意其并发症的发生。
观察组:再对照组操作基础上,使用神经监测仪,在术中充分暴露甲状腺后,不用着急显露喉返神经,而是用20ml空针头从颈前刺入腔内,形成通路,将神经监测仪探针从通路置入。以迷走神经为中介寻找喉返神经,通过电流信号确定喉返神经的位置以及走形,此时显露喉返神经,进行标记,仔细辨别和标记,清除病灶,清扫淋巴结后,再次通过电流信号确定喉返神经完好,将标本取出,缝合颈白线,置单侧引流管,缝合皮下,粘合切口,术毕。术后检测同对照组。
1.3 观察指标
(1)观察两组手术指标,包括手术时间、术中出血量、术后平均引流量、喉返神经暴露时间、住院时间。
(2)观察两组患者术后疼痛评分,采用视觉模拟疼痛量表(VAS)对患者术后6h、12h、24h的疼痛度进行评分。分值与疼痛度呈负相关。
(3)观察两组患者术后反流症状指数与噪音障碍指数,分别采用RSI和VHI量表进行评分。
(4)观察两组患者术后并发生的发生。完全腔镜甲状腺手术术后并发症包括术后出血、声音嘶哑、呛咳、喉上神经损伤、漏切病灶等。
1.4 统计学分析
2 结果
2.1比较两组患者手术指标
观察组患者手术时间、术中出血量、术后平均引流量、喉返神经暴露时间、住院时间比对照组均减少(P<0.05)。见表1。
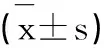
表1 手术指标
2.2比较两组患者术后疼痛评分
观察组患者术后疼痛评分明显低于对照组(P<0.05)。见表2。

表2 术后疼痛评分分)
2.3比较两组患者术后反流症状指数与噪音障碍指数评分
观察组患者术后反流症状指数与噪音障碍指数评分均低于对照组(P<0.05)。见表3。

表3 术后反流症状指数与噪音障碍指数评分分)
2.4比较两组术后并发症的发生率
观察组患者并发生的发生率较对照组显著降低(P<0.05)。见表4。

表4 并发生的发生率n(%)
3 讨论
甲状腺良性肿瘤非常常见,如甲状腺腺瘤、结节性甲状腺肿、甲状舌管囊肿及亚急性甲状腺炎等等,约占总数的一半。该类患者一般无明显症状,多数是在体检时发现肿物,或者肿瘤发展较大时,压迫其气管、食管及周围喉返神经等,导致患者进食困难、呼吸困难、声音嘶哑等明显症状。当良性肿瘤增长速度变快,合并出血时,就有恶变的可能,要非常警惕,及时治疗,防止不良结局发生[4]。
甲状腺恶性肿瘤常见的就是甲状腺癌,其发生于滤泡上皮细胞,甲状腺癌的发病率与患者所处的地区及其性别有很大关系,据统计[5]中国的甲状腺癌发病率明显低于美国,国内男性的发病率明显低于女性。其发病机制尚不明确,但其相关的发病因素却有很多方面,比如生长因子及癌基因、电离辐射、遗传、缺碘元素、激素水平等等。甲状腺癌常见的分类有乳头状癌、滤泡状癌、未分化癌、髓样癌等等,大多甲状腺癌初期没有明显的症状,多因淋巴结肿大去就医,患者若不及早进行治疗,病情可发展为肿块增大、质硬、移动度减小。当患者出现声音嘶哑,吞咽及呼吸困难的时候,已经处于晚期,病灶随颈淋巴结转移到其他脏器。
甲状腺肿瘤首选的治疗方式是手术治疗,但传统的手术治疗创伤大,恢复慢,患者术后近期和长期并发症发生率高,医生和患者对此治疗的预后效果满意度不高。近十年来,临床研究出微创手术治疗甲状腺肿瘤[6],其治疗效果显著,创伤小,术中出血量少,患者术后能尽早下床活动,减少并发症的发生率,但其对喉返神经损伤率较高,因此,在术中,为进一步减少手术时间和出血量,降低对喉返神经的损伤度,以及其他并发症的发生率,临床采用神经监测仪。此方式是通过神经监测探针,应用喉返神经监测四步骤,在术中,帮医生找到喉返神经,并准确定位及确定其走形,该监测方式的原理是通过电流刺激,探测到迷走神经,将其定位,再通过不同毫安的电流刺激,寻找到喉返神经,对其进行标记,之后充分显露[7]。
本研究显示,观察组手术时间、术中出血量、术后平均引流量、喉返神经暴露时间、住院时间均比对照组低(P<0.05),观察组患者术后疼痛评分、术后反流症状指数及噪音障碍指数评分均低于对照组(P<0.05),观察组患者并发生的发生率较对照组显著降低(P<0.05),由此可见,使用神经监测仪能有效避免不良结局的发生,减少患者术后疼痛感,降低其术后反流呛咳的风险,以及进一步减少对喉返神经的损伤,避免了患者声音嘶哑的并发症的发生。
本研究还存在一些不足,因医院收治甲状腺肿瘤患者数量有限,选取的样本量相对较小,而且因甲状腺肿瘤患者容易受所在地区环境及饮食习惯的影响,在选取样本时,可能存在一定偏倚性,后期可将样本纳入范围进行扩大,将更多合适的符合完全腔镜甲状腺手术指征的患者邀请到研究中,从而获得更加全面的结论。在研究中,还可根据患者的年龄或性别等进行分组,了解术中使用神经监测仪,对于不同年龄、不同性别的甲状腺肿瘤患者,是否在手术效果上存在差异。另外,本研究对术后患者随访的时间也比较短,未能了解观察组手术方案,是否会对甲状腺肿瘤术后患者的远期并发症及复发情况造成影响,也未根据患者入院时间对其进行分组探究,后期可延长随访时间,进行多方面的分组,对喉返神经监测技术在完全腔镜甲状腺手术的效果,做更深入的研究。
综上所述,术中喉返神经监测技术能有效降低完全腔镜甲状腺手术患者喉返神经损伤,减少并发症的发生及疼痛度,提高患者术后生活质量,具有非常高的临床应用价值。