甘精胰岛素联合阿卡波糖和二甲双胍治疗磺脲类药物失效型2型糖尿病的可行性
2022-07-29王琳杨爽曲荥荥
王琳,杨爽,曲荥荥
(灯塔市中心医院内分泌科,辽宁 辽阳 111300)
糖尿病主要的临床特征为高血糖。近年来,我国糖尿病发病率呈逐年上升趋势,糖尿病患病率居世界首位,且其中>90%为2 型糖尿病[1]。2 型糖尿病是一种常见的内分泌代谢疾病,患者通常会出现高血压与高血脂等并发症,严重影响患者的正常生活和身体健康,2 型糖尿病最主要的致病原因是过度肥胖与不健康的生活习惯,其中肥胖患者行2 型糖尿病治疗时,难度增加,且会出现失效型2型糖尿病患者,因此,临床对于2型糖尿病治疗方案的制订提出了更高的要求。胰岛素是目前临床公认治疗糖尿病最直接、有效的药物之一,其中阿卡波糖属于葡萄糖苷酶抑制剂之一,是一种传统的降血糖类药物,可在一定程度上改善机体血糖水平,且疗程较短,对患者血清水平影响较小[2]。二甲双胍则能有效抑制机体肝糖的流失,为葡萄糖的再次摄取与利用提供帮助,降低血糖水平,广泛运用于临床[3]。基于此,本研究选取2018 年11 月至2020 年4 月本院收治的100例磺脲类药物失效型2型糖尿病患者作为研究对象,旨在探讨甘精胰岛素联合阿卡波糖和二甲双胍治疗磺脲类药物失效型2型糖尿病的可行性,现报道如下。
1 资料与方法
1.1 临床资料 选取2018 年11 月至2020 年4 月本院收治的100例磺脲类药物失效型2型糖尿病患者作为研究对象,按照奇偶数法分为常规组和研究组,每组50 例。常规组男26 例,女24 例;年龄49~73 岁,平均(61.03±1.94)岁;病程1.1~13.7 年,平均(7.47±1.05)年。研究组男27例,女23例;年龄48~74 岁,平均(61.06±1.91)岁;病程1.2~13.5 年,平均(7.35±1.14)年。两组临床资料比较差异无统计学意义,具有可比性。本研究已通过本院伦理委员会审核批准。
纳入标准:①均符合失效型2 型糖尿病的临床诊断标准;②患者及家属均对本研究知情同意并自愿签署知情同意书;③依从性高。排除标准:①合并感染性疾病者;②有精神类疾病、严重肝功能障碍、酮症酸中毒者;③对本研究中所用药物过敏者。
1.2 方法 常规组采用甘精胰岛素+阿卡波糖治疗,甘精胰岛素注射液(通化东宝药业股份有限公司,国药准字S20190041)单次最大注射剂量<40 IU,每天注射1次;卡博平阿卡波糖片(杭州中美华东制药有限公司,国药准字H20020202)每次50 mg,每天3次,餐前口服[4]。
研究组采用甘精胰岛素+阿卡波糖+二甲双胍治疗:甘精胰岛素和阿卡波糖用法用量同常规组,盐酸二甲双胍片(江苏苏中药业集团股份有限公司,国药准字H32021625)每次0.25 g,每天2~3 次[5]。两组均连续治疗26周。
1.3 观察指标 ①空腹血糖、餐后2 h 血糖水平测定采用葡萄糖氧化酶法,糖化血红蛋白采用高效液相色谱法测定。②空腹胰岛素水平测定采用直接化学发光法。胰岛素抵抗指数=空腹血糖×空腹胰岛素/22.5。胰岛β 细胞功能指数=20×空腹胰岛素/空腹血糖-3.5。③血糖达标时间、单日胰岛素用量。④不良反应发生情况,包括低血糖、恶心呕吐及腹痛腹泻。
1.4 统计学方法 采用SPSS 19.0统计学软件分析数据,计量资料以“±s”表示,组间比较采用t检验,计数资料以[n(%)]表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组空腹血糖、餐后2 h 血糖及糖化血红蛋白水平比较 治疗前,两组空腹血糖、餐后2 h血糖及糖化血红蛋白比较差异均无统计学意义;治疗后,研究组空腹血糖、餐后2 h 血糖及糖化血红蛋白水平均低于常规组,差异有统计学意义(P<0.05),见表1。
表1 两组空腹血糖、餐后2 h血糖及糖化血红蛋白水平比较(±s)Table 1 Comparison of fasting blood glucose levels in both groups,2 h postprandial blood glucose levels and glycosylated hemoglobin index between the two groups(±s)
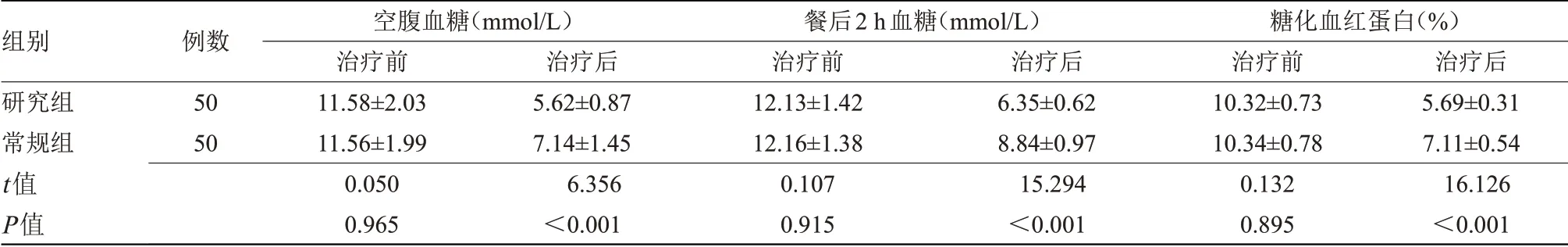
表1 两组空腹血糖、餐后2 h血糖及糖化血红蛋白水平比较(±s)Table 1 Comparison of fasting blood glucose levels in both groups,2 h postprandial blood glucose levels and glycosylated hemoglobin index between the two groups(±s)
组别研究组常规组t值P值例数50 50空腹血糖(mmol/L)治疗前11.58±2.03 11.56±1.99 0.050 0.965治疗后5.62±0.87 7.14±1.45 6.356<0.001餐后2 h血糖(mmol/L)治疗前12.13±1.42 12.16±1.38 0.107 0.915治疗后6.35±0.62 8.84±0.97 15.294<0.001糖化血红蛋白(%)治疗前10.32±0.73 10.34±0.78 0.132 0.895治疗后5.69±0.31 7.11±0.54 16.126<0.001
2.2 两组胰岛素抵抗指数、胰岛β细胞功能指数及空腹胰岛素水平比较 治疗前,两组胰岛素抵抗指数、胰岛β 细胞功能指数及空腹胰岛素水平比较差异无统计学意义;治疗后,研究组胰岛素抵抗指数、空腹胰岛素水平均低于常规组,胰岛β 细胞功能指数高于常规组,差异有统计学意义(P<0.05),见表2。
表2 两组胰岛素抵抗指数、胰岛β细胞功能指数及空腹胰岛素水平比较(±s)Table 2 Comparison of insulin resistance index,islet β cell function and fasting insulin levels between the two groups(±s)
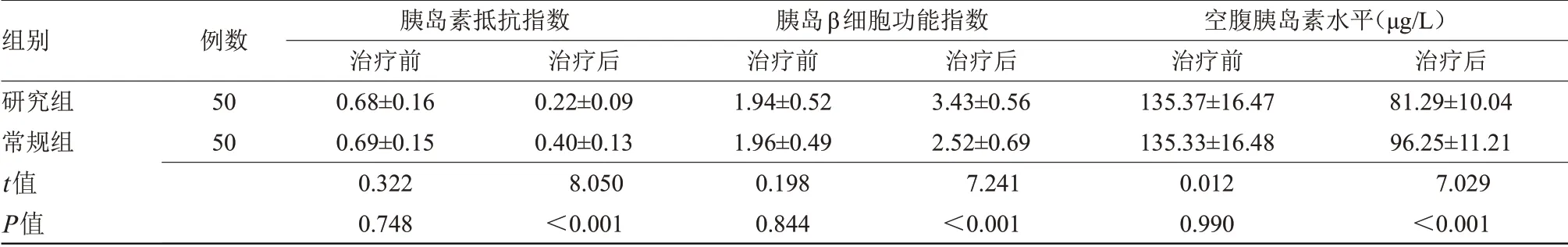
表2 两组胰岛素抵抗指数、胰岛β细胞功能指数及空腹胰岛素水平比较(±s)Table 2 Comparison of insulin resistance index,islet β cell function and fasting insulin levels between the two groups(±s)
组别研究组常规组t值P值例数50 50胰岛素抵抗指数治疗前0.68±0.16 0.69±0.15 0.322 0.748治疗后0.22±0.09 0.40±0.13 8.050<0.001胰岛β细胞功能指数治疗前1.94±0.52 1.96±0.49 0.198 0.844治疗后3.43±0.56 2.52±0.69 7.241<0.001空腹胰岛素水平(μg/L)治疗前135.37±16.47 135.33±16.48 0.012 0.990治疗后81.29±10.04 96.25±11.21 7.029<0.001
2.3 两组血糖达标时间及单日胰岛素用量比较研究组血糖达标时间短于常规组,单日胰岛素用量少于常规组,差异有统计学意义(P<0.05),见表3。
表3 两组血糖达标时间及单日胰岛素用量比较(±s)Table 3 Comparison of blood glucose control is at target time and daily insulin between the two groups(±s)
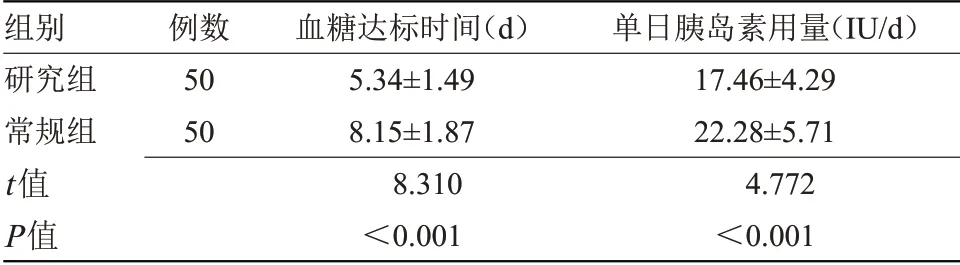
表3 两组血糖达标时间及单日胰岛素用量比较(±s)Table 3 Comparison of blood glucose control is at target time and daily insulin between the two groups(±s)
组别研究组常规组t值P值例数50 50血糖达标时间(d)5.34±1.49 8.15±1.87 8.310<0.001单日胰岛素用量(IU/d)17.46±4.29 22.28±5.71 4.772<0.001
2.4 两组不良反应发生情况比较 研究组不良反应发生率低于常规组,差异有统计学意义(P<0.05),见表4。
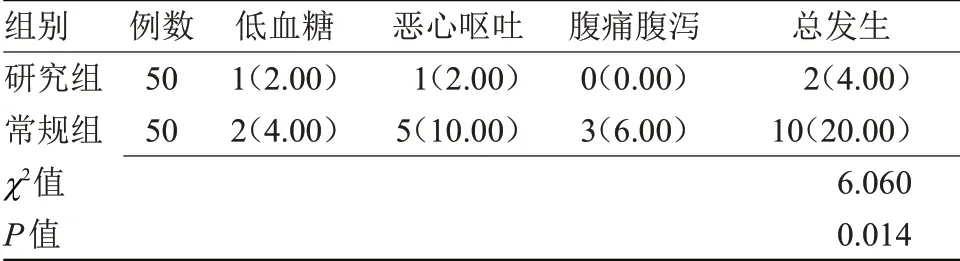
表4 两组不良反应发生情况比较[n(%)]Table 4 Comparison of adverse reactions between the two groups[n(%)]
3 讨论
糖尿病是一种慢性肾脏疾病,随着糖尿病患病人数的不断增加,临床需加强对糖尿病肾病的治疗,及时控制患者的血糖水平,保障患者血糖水平处于正常范围,同时,还应及时控制由糖尿病引发的并发症,有效且全面保护患者肾脏功能,以控制疾病进一步发展恶化。2型糖尿病患者临床上会表现出多饮、多尿、体型消瘦等情况,而体型消瘦的原因主要是因机体不能通过葡萄糖产生能量,从而难以分解蛋白质和脂肪,无法为机体补充能量;多饮是因患者排尿过多导致水分流失严重,机体难以补充足够的水分;多尿是因患者体内的血糖较高,葡萄糖难以被肾小管吸收,因此,出现渗透性利尿;多食的原因临床尚未明确,有研究认为,进入机体的葡萄糖难以得到利用,导致机体持续处于饥饿状态[7]。磺脲类降糖药物是当前临床治疗2 型糖尿病患者所使用的一线药物,虽然该药物的降血糖效果显著,但长时间服用易出现继发性失效问题,即随着药量逐渐加大,疗效不佳[6]。临床目前尚未明确此类药物出现继发性失效问题的主要原因,可能与胰岛素β 细胞功能的异常相关,需考虑替换其他类型的药物展开治疗[7-8]。甘精胰岛素属于一种人工合成的相似药物,能有效模拟机体的生理环境,从而确保胰岛素分泌的稳定性,以显著优化失效的2型糖尿病患者对于降糖类药物的敏感性[9-10]。
本研究结果表明,治疗前,两组空腹血糖水平、餐后2 h血糖水平、糖化血红蛋白水平比较差异无统计学意义;研究组空腹血糖、餐后2 h血糖及糖化血红蛋白均低于常规组(P<0.05);治疗前,两组胰岛素抵抗指数、胰岛β细胞功能指数及空腹胰岛素水平比较差异无统计学意义;治疗后,研究组胰岛素抵抗指数、空腹胰岛素水平均低于常规组,胰岛β 细胞功能指数高于常规组(P<0.05);研究组血糖达标时间短于常规组,单日胰岛素用量少于常规组(P<0.05);研究组不良反应发生率低于常规组(P<0.05)。二甲双胍属于双胍类的一种口服降糖药物,其具体作用机制是有效控制胰岛A细胞分泌的胰高血糖素,从而促使葡萄糖转化,以满足降糖要求[11-12]。二甲双胍可显著改善血糖水平,且药效较温和,糖尿病现阶段在临床中还不能彻底根治,只能用药物控制患者血糖水平,其中二甲双胍药物是糖尿病患者常用的控制血糖的药物,其临床治疗效果已得到临床认可。但不同的二甲双胍药物类型临床疗效存在一定的差异性,盐酸二甲双胍片药物虽然在一定程度上可控制患者的血糖水平,但其控制血糖水平的稳定性低于盐酸二甲双胍缓释片药物,盐酸二甲双胍缓释片可有效促进患者体内周边组织对于葡萄糖的吸收利用,从而有效降低患者的血糖水平,二甲双胍会提高患者的组织纤溶能力,抑制纤溶酶激活物的活性,降低心肌梗死和微血管病变的可能性,进而提高安全性。因此,不易引发低血糖风险,但同时该药物的减重效果不佳[13-14]。阿卡波糖是一种α-糖苷酶抑制剂,能延缓小肠壁细胞中碳水化合物的分解,从而控制葡萄糖及复合糖的吸收,且能将胰岛素水平维持在平衡状态;此外,还能有效降低餐后血糖水平,以此为胰岛β细胞功能提供有力保障[15]。阿卡波糖是一种阻断血糖与葡萄糖苷酶结合的药物,可发挥降糖效果,且该药物的半衰期较长,生物利用度及安全性较高,使用的过程中患者腹胀、食欲不振、肝功能损伤等不良反应发生率较低,临床可根据社区糖尿病患者具体的症状及表现选择适宜的控制糖尿病的药物从而达到更好的降糖效果,控制患者血脂水平。
综上所述,针对磺脲类药物失效型2型糖尿病患者,采用甘精胰岛素+阿卡波糖+二甲双胍3种药物联合治疗,可有效降低血糖水平,提升胰岛β细胞功能,且不良反应少,安全性高,值得临床推广应用。
