不同内固定物手术治疗MasonⅡ、Ⅲ型桡骨头骨折的效果
2022-07-16王贵宾乔晓光孙贵耀曹雨于海峰郑辉李少刚董银娥
王贵宾 乔晓光 孙贵耀 曹雨 于海峰 郑辉 李少刚 董银娥
近年来,随着我国国民经济的不断深入发展,人民生活水平随之提高,广大人民参与各种体育运动种类逐年升高,同时我国人口老龄化进程也不断加快,肘关节损伤的发生率也随之逐渐升高[1]。而桡骨头骨折就是肘关节骨折很常见的一种,约占肘关节骨折总数的1/3[2-3]。桡骨头骨折的发生率在全身的骨折损伤中占3%~6%,因其对肘关节活动影响较大,导致患者的日常生活造成很大的影响[4]。在桡骨头骨折损伤中MasonⅡ、Ⅲ型骨折较为常见,多因外伤跌倒时上肢旋前外展位支撑,在外力作用下桡骨头猛烈撞击肱骨小头引起[5]。目前在临床治疗上,国内外大多数学者对MasonⅡ、Ⅲ型桡骨头骨折患者给予内固定治疗,最大限度恢复肘关节功能。为进一步探讨不同内固定物手术治疗方案对于MasonⅡ、Ⅲ型桡骨头骨折的治疗效果,对北京市朝阳区双桥医院骨科2013年1月-2020年12月收治的96例MasonⅡ、Ⅲ型桡骨头骨折患者进行回顾性统计研究,为此类患者的治疗提供临床参考。
1 资料与方法
1.1 一般资料
回顾性分析北京市朝阳区双桥医院骨科2013年1月-2020年12月接受治疗的96例MasonⅡ、Ⅲ型桡骨头骨折患者。纳入标准:经X线片检查诊断为桡骨头骨折,按Mason骨折分类法为Ⅱ、Ⅲ型;病历资料完整,依从性较好;年龄18~65岁,无糖尿病、低蛋白血症等代谢性疾病;单侧新鲜闭合骨折;一般状况良好,无明显手术禁忌。排除标准:合并上肢神经、血管损伤,影响手术及术后疗效评估;伴有肘关节副韧带损伤及同侧肘部其他部位骨折;合并严重基础疾病,如内分泌疾病、心脑血管病、精神病、肢体偏瘫等身体基础条件较差;合并重度骨质疏松、骨肿瘤、肘关节开放性损伤或病理性骨折、严重肘关节骨性关节病;拒绝配合治疗。男53例,女43例;年龄18~65岁,平均(42.5±9.3)岁;右侧53例,左侧43例;受伤因素:摔伤50例,交通事故37例,坠落伤9例;MasonⅡ型骨折55例,MasonⅢ型41例。受伤后至手术时间2~9 d,平均(5.3±1.4)d。根据手术内固定材料不同,将其分为微型钢板组(32例)和埋头空心螺钉组(31例)及克氏针组(33例)。微型钢板组男18例,女14例;平均年龄(43.4±9.1)岁。埋头空心螺钉组男17例,女14例;平均年龄(42.2±8.9)岁。克氏针组男18例,女15例;平均年龄(42.6±8.8)岁。三组基线资料(性别及年龄)比较差异无统计学意义(P>0.05),有可比性。本次研究经本院医学伦理委员会批准,患者及其家属对手术治疗方案及手术风险知情。
1.2 方法
所有患者全部由同一组医师诊断与治疗。
术前准备:所有患者入院后及时给予冷敷消肿止痛、患肢石膏固定抬高;常规行肘关节正侧位X线片、肘关节CT,进行桡骨头骨折Mason分析;排除重要神经、血管等合并伤;完善实验室化验、心肺功能等检查,评估患者的身体情况和手术耐受程度。
微型钢板组:给予切开复位微型钢板内固定术,患者仰卧后取沙滩椅位,患肢外展同时肘关节于胸前屈曲约90°旋前,术中麻醉为臂丛神经阻滞麻醉或全身麻醉,在上臂术野近端以气囊止血带止血,行肘后外侧入路,从肱骨外上髁至尺骨上端外侧取6.0 cm左右切口,分离尺侧腕伸肌与肘肌间隙,尽量保持肘关节及前臂极度旋前,避免骨折断端附近骨膜和桡神经深支损伤,纵行切开关节囊和环状韧带,暴露肘关节关节囊、桡骨头,清理骨折残端周围的血肿、嵌顿的软组织,生理盐水冲洗干净,直视下撬拨复位骨折断端后,予0.5~1.0 mm克氏针直视下临时固定骨折断端,根据骨折形态选择T、L型或直型微钢板,放置于安全区固定骨折断端。透视下见骨折断端对位对线好,关节面整齐,钢板内固定位置好,肘关节活动无明显障碍、内固定牢固无松动。随后冲洗伤口,缝合环状韧带和关节囊,逐层缝合伤口,石膏固定患肢于中立位。
埋头空心螺钉组:给予经皮埋头空心螺钉内固定术,手术体位、麻醉方式、手术入路同微型钢板组,暴露肘关节关节囊、桡骨头,清理骨折残端周围的血肿、嵌顿的组织,生理盐水冲洗干净,撬拨复位骨折断端后,以克氏针临时固定骨折断端,根据骨折形态选择合适的埋头空心螺钉,固定骨折断端。透视下见骨折断端对位对线好,关节面整齐,埋头空心钉位置好,活动肘关节未见明显障碍、内固定牢固无松动。随后冲洗伤口,缝合环状韧带和关节囊,逐层缝合伤口,石膏固定患肢于中立位。
克氏针组:给予传统切开复位克氏针内固定术,手术体位、麻醉方式、手术入路同上述两组,暴露肘关节关节囊、桡骨头,清理骨折残端周围的血肿、嵌顿的软组织,生理盐水冲洗干净,复位骨折断端,根据骨折具体情况以克氏针固定骨折断端,透视下见骨折断端对位对线好,关节面整齐,克氏针位置好,活动肘关节未见明显障碍、内固定牢固无松动。随后冲洗伤口,缝合环状韧带和关节囊,逐层缝合伤口,石膏固定患肢于中立位。
术后常规预防性应用抗生素、组织消肿药物3 d,患肢石膏固定3周。术后第1天嘱患者被动活动患肢的腕关节、手指关节;术后第3天待患者明显消肿后可适度活动患肘上肢,指导患者主动行患侧肩关节、腕关节、指间关节活动;术后4~7 d,根据复查患肢X线片、CT等检查,指导患者行肘关节被动轻柔屈伸活动;术后8~20 d指导患者行肘关节主动屈伸活动;术后3周依据复查肘关节X线片、CT影像学资料及骨折愈合情况,去除患肢石膏,指导患者主动行肘关节屈伸、旋转活动;术后6周,依据肘关节X线片、CT及骨折愈合情况,指导患者行肘关节抗重力及部分负重康复训练。
上述所有患者,进行12个月的随访。复查时在门诊进行X线、CT等检查,分别做好记录,定期指导患者进行患肢功能康复训练。
1.3 观察指标及评价标准
(1)疼痛程度:术前及术后1、4、8、12周分别应用疼痛数字评价量表(numerical rating scale,NRS)评价三组疼痛程度,总分10分,分值越高则表示疼痛越严重[6]。(2)并发症:比较三组术后并发症(异位骨化、延迟愈合、桡骨头坏死、内固定失败、肘关节角度丢失>30°)。(3)肘关节功能:根据Broberg-Morrey评分标准对三组术前及术后1、4、12周、12个月肘关节功能进行评分,包括活动、功能、疼痛[7]。95~100分为优;80~94分为良;60~79分为可;60分以下为差。(4)优良率:对所有患者跟踪随访12个月,末次随访(术后第12个月末)采用Broberg-Morrey评分评价临床疗效,比较三组优良率,优良率=(优+良)/总例数×100%。
1.4 统计学处理
本研究数据采用SPSS 24.0统计学软件进行分析和处理。连续型变量以(±s)表示,行t检验,多组变量行方差分析,并发症等分类变量以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 三组疼痛程度比较
术后1、4、8、12周,三组NRS评分较术前均有明显下降(P<0.05),但三组NRS评分比较差异无统计学意义(P>0.05),见表1。
表1 三组疼痛程度NRS评分比较[分,(±s)]
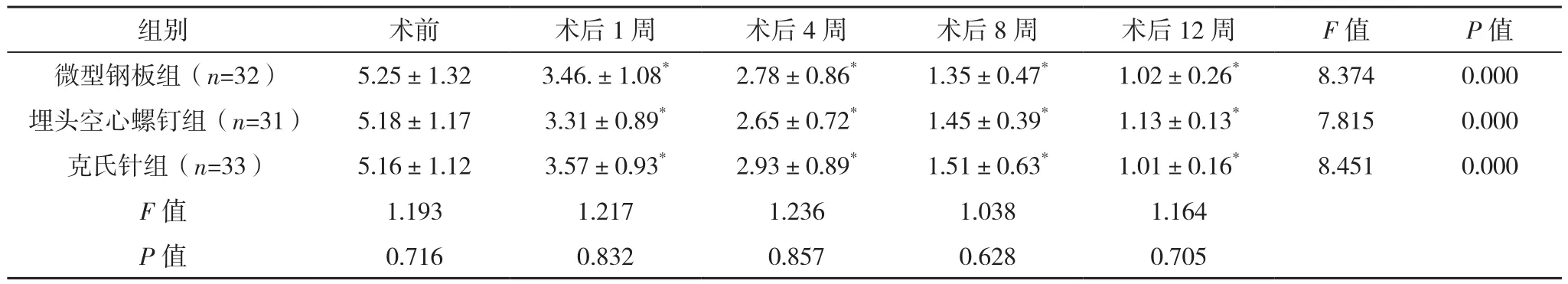
表1 三组疼痛程度NRS评分比较[分,(±s)]
*与本组术前比较,P<0.05。
组别 术前 术后1周 术后4周 术后8周 术后12周 F值 P值微型钢板组(n=32) 5.25±1.32 3.46.±1.08* 2.78±0.86* 1.35±0.47* 1.02±0.26* 8.374 0.000埋头空心螺钉组(n=31) 5.18±1.17 3.31±0.89* 2.65±0.72* 1.45±0.39* 1.13±0.13* 7.815 0.000克氏针组(n=33) 5.16±1.12 3.57±0.93* 2.93±0.89* 1.51±0.63* 1.01±0.16* 8.451 0.000 F值 1.193 1.217 1.236 1.038 1.164 P值 0.716 0.832 0.857 0.628 0.705
2.2 三组并发症比较
克氏针组并发症发生率高于其余两组(P<0.05),见表2。

表2 三组并发症比较
2.3 三组肘关节功能比较
术后1、4、12周、12个月,三组 Broberg-Morrey评分均较术前明显升高(P<0.05);三组Broberg-Morrey评分比较差异无统计学意义(P>0.05),见表 3。
表3 三组肘关节功能Broberg-Morrey评分比较[分,(±s)]
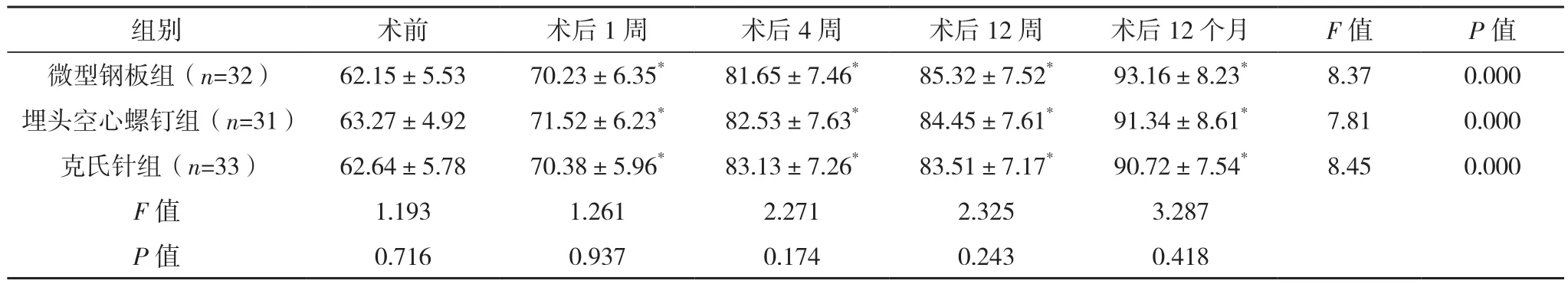
表3 三组肘关节功能Broberg-Morrey评分比较[分,(±s)]
*与本组术前比较,P<0.05。
组别 术前 术后1周 术后4周 术后12周 术后12个月 F值 P值微型钢板组(n=32) 62.15±5.53 70.23±6.35* 81.65±7.46* 85.32±7.52* 93.16±8.23* 8.37 0.000埋头空心螺钉组(n=31) 63.27±4.92 71.52±6.23* 82.53±7.63* 84.45±7.61* 91.34±8.61* 7.81 0.000克氏针组(n=33) 62.64±5.78 70.38±5.96* 83.13±7.26* 83.51±7.17* 90.72±7.54* 8.45 0.000 F值 1.193 1.261 2.271 2.325 3.287 P值 0.716 0.937 0.174 0.243 0.418
2.4 三组优良率比较
三组患者随访时间12个月。术后6个月可进行一般的体力劳动和中等强度的体育活动;术后12个月末随访时,多数(>60%)患者肘关节功能恢复。末次随访三组优良率比较差异无统计学意义(P>0.05),见表 4。

表4 三组优良率比较
3 讨论
肘关节是一个较为复杂的三维立体关节,由桡骨头、尺骨近端、肱骨远端及韧带等软组织结构共同组成。桡骨头是肱桡关节的组成部分,有传导肱桡关节应力和维持肘关节外侧稳定的功能[8]。桡骨头呈盘状,其横截面在形态学上有一定变异[9]。前臂在中立位时,长轴与尺骨桡切迹垂直,桡骨头上部凹面与肱骨小头组成肱桡关节,侧方环状关节面与尺骨桡切迹组成上尺桡关节[10]。严密匹配的上尺桡关节保证了前臂的正常旋转,其环状关节面外缘106°~120°旋转时不进入桡切迹,解剖学上称该区域为“安全区”[11]。而桡骨头骨折属于关节内骨折,在安全区放置内固定器,可以最大限度恢复前臂旋转及肘关节的功能。
临床上桡骨头骨折多以MasonⅡ、Ⅲ型骨折常见。MasonⅠ型桡骨头骨折绝大多数经保守治疗后,能够可取得良好的功能结果。对于MasonⅡ型的治疗选择仍存在争议,目前尚无证据等级较高的研究支持治疗方案的选择,需要高质量研究进一步评估手术和非手术治疗对不同移位程度和关节面受累的MasonⅡ型骨折的效果[12]。国内马仲锋等[13]研究发现对于超过关节面30%,移位大于2 mm的MasonⅡ型桡骨头骨折,保守治疗可能出现关节僵硬、创伤性骨关节炎等并发症,建议行切开复位内固定术。近年来国内外学者研究认为对于MasonⅡ型桡骨头骨折,主张采用切开复位内固定术,远期临床疗效更佳[14-15]。MasonⅢ、Ⅳ型桡骨头骨折因其骨折块多于3块,约30%桡骨头骨折伴有桡骨颈骨折,往往会破坏术中复位骨折的解剖标记,增加了手术难度[16]。对于Mason Ⅲ、Ⅳ型骨折,国内外学者普遍认为采用手术治疗,但具体采取何种固定方案尚有一定争议。
本研究对于临床最为常见的MasonⅡ、Ⅲ型骨折进行了分组对照。术后1、4、8、12周三组NRS疼痛评分较其术前下降(P<0.05),但三组NRS评分比较差异无统计学意义(P>0.05),说明三组固定方案均可改善骨折相关疼痛。术后1、4、12周及12个月,三组Broberg-Morrey肘关节功能评分均较其术前升高(P<0.05),三组Broberg-Morrey评分比较差异无统计学意义(P>0.05),说明三组固定方案均可改善肘关节功能。术后末次随访时三组患者60%以上肘关节功能恢复,但三组优良率比较差异无统计学意义(P>0.05),说明三组固定方案的临床效果相似。此外,三组术后均无严重并发症,其中微钢板与埋头空心钉组术后并发症发生率均低于克氏针组(P<0.05),这一结果说明克氏针固定方案较另外两种固定方案术后并发症发生风险更高。笔者分析,克氏针作为骨科临床最为常用的内固定器,应用十分广泛,其优点是:对周围软组织无明显压迫;固定角度不受限制,无安全区要求,能够最大恢复肘关节术后手术功能;同时其价格低廉广大人民群众普遍可以接受。缺点是:固定不牢固,容易脱针、变形、改变骨折力线,不能够在术后早期行患肢功能康复锻炼。而微型钢板则能够支持固定骨折部位,应用螺钉支撑及钢板张力,使桡骨头解剖形态得以恢复,可以牢固的稳定骨折块,有利于患者术后进行早期肘关节的功能康复训练[17-18]。国内周朝清等[19]的研究表明,微型钢板塑形性较好,对桡骨头较小的骨块具有强的固定作用。同时微型钢板能够兼顾桡骨头及桡骨颈的解剖形态,稳定骨折断端,使其不易发生移位、变形。微型钢板的这些特性,使其具有了操作简便、创伤小等优点,深受国内学者欢迎。近年来,随着内固定技术不断进步,国内外学者对埋头空心螺钉应用也不断深入开展。埋头空心螺钉既有克氏针的优点,同时其尾端带螺纹的设计,不仅使其固定骨折端更加牢固,同时能够将尾端埋入骨质,不受安全区的限制,能够最大限度恢复肘关节的功能活动。国外在生物力学方面研究表示,螺钉固定桡骨颈骨折的强度要大于钢板,Chen等[20]研究用骨模型模拟横向桡骨颈骨折时,发现应用交叉螺钉在弯曲和扭转时的固定载荷优于钢板,同时其抗失效性也更明显。有国内学者认为桡骨头置换术和切开复位内固定术对于MasonⅢ骨折均能够取得满意疗效[21-22]。而对于粉碎性MasonⅢ、Ⅳ型骨折,国内学者通过应用埋头钉结合微型钢板方案,能够很好地解决因为骨折粉碎严重而不能重建及固定的一系列问题,在临床上能够取得良好的临床疗效[22]。这相对于桡骨头置换术而言,无论从家庭负担还是社会资源来讲,无疑是一个非常好的选择。
综上所述,对于MasonⅡ、Ⅲ型骨折,微型钢板、埋头空心钉等都有其各自的优势,可根据患者具体骨折情况,选择最为合适的内固定方法。克氏针虽然有其价格优势,但是随着社会的进步,克氏针已经不能完全满足人民群众对自身健康及患肢功能康复的要求。微型钢板、埋头空心钉治疗桡骨头Mason Ⅱ、Ⅲ型骨折能够取得良好的临床效果,为复杂的桡骨头骨折治疗提供非常可靠的治疗方案,值得在临床推广应用。本研究不足之处在于试验例数纳入较少,且全部为本院患者,不排除有统计学偏倚,以后可以进行多中心的大样本、前瞻性队列研究来进一步证实,为临床提供更准确的数据。
