腹盆腔促纤维组织增生性小圆细胞瘤的临床、影像学和病理学特征分析
2022-07-13胡冠男周良平周正荣张盛箭
胡冠男 ,周良平,周正荣,张盛箭
1. 复旦大学附属肿瘤医院闵行分院放射科,上海 200240;
2. 徐汇区康健街道社区卫生服务中心影像科,上海 200030;
3. 复旦大学附属肿瘤医院放射诊断科,复旦大学上海医学院肿瘤学系,上海 200032
促结缔组织增生性小圆细胞肿瘤(desmoplastic small round cell tumor,DSRCT)是一种罕见、高侵袭性、预后差的恶性软组织肿瘤,好发于青少年男性。其组织学形态起源由未定的小圆蓝细胞、卵圆形细胞及短梭形细胞组成。其病理组织学基础为促结缔组织间质包绕分隔小圆细胞巢,共表达上皮源性、神经源性及间质源性标志物,分子特征为t(11;22) (p13;q12)染色体异位,EWS-WT1基因融合。既往国外已有多病例影像学报道[1],但国内相关报道少见,笔者回顾并分析经病理学检查证实的复旦大学附属肿瘤医院30例DSRCT的临床体征、实验室、影像学及病理学相关资料,旨在提高对该疾病认识。
1 资料和方法
1.1 一般资料
收集2009年2月—2019年11月复旦大学附属肿瘤医院经病理学检查证实的DRSCT患者30例,其中男性22例,女性8例,发病年龄17~49岁,平均年龄32岁。临床首发症状以腹部肿块、腹痛及腹胀居多。糖类抗原(carbohydrate antigen,CA)19-9、CA125、甲胎蛋白(alpha fetoprotein,AFP),癌胚抗原(carcinoembryonic antigen,C E A)等肿瘤标志物检测结果显示,4例CA19-9升高(29.26~39.58 U/mL,平均值34.50 U/mL),9例CA125升高(35.8~1 858 U/mL, 平均值438.2 U/mL),1例CA242升高(24.55 U/mL),详见表1。
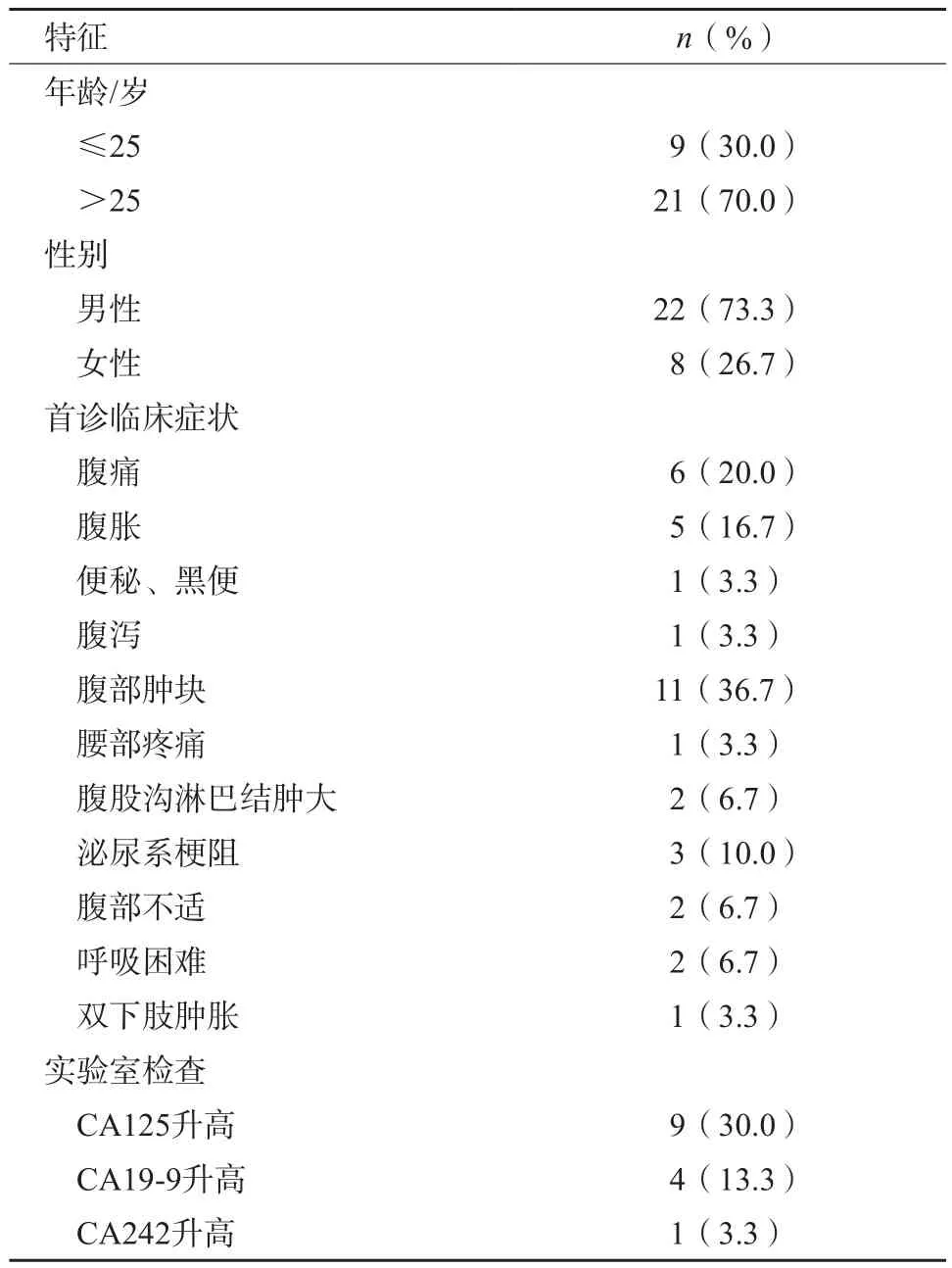
表1 30例DRSCT患者人口数据及临床特征统计
1.2 检查方法、图像后处理及分析
采用美国GE公司的LightSpeed 64层螺旋计算机体层成像(computed tomography,CT)扫描机。根据患者临床体检包块的位置,28例行CT或磁共振成像(magnetic resonance imaging,MRI)检查患者中,25例行CT增强检查,患者平扫后,均经肘前静脉以2.5 mL/s流率注射75~100 mL对比剂碘海醇(含碘300 mg/mL),行增强扫描,其中4例行二期增强扫描,扫描时间分别为注射对比剂后25、60 s,扫描层厚及层距均为10 mm;6例行MRI检查。
由2名影像科主治医师对30例DSRCT患者影像学征象进行分析并达成一致意见。重点分析以下征象:① 肿块的数目、大小、位置、范围及边界;② 肿块的密度及强化程度;③ 分布及转移;④ 其他(腹水)。17例病理学标本采集于术中切除的肿块部分,13例取材于腹部实性包块区域的穿刺活检,福尔马林固定石蜡包埋后由1名病理科医师行切片镜检观察。
2 结 果
2.1 影像学特征
30例DSRCT患者中27例患者为多发病灶,3例表现为单一病灶,单发病变部位分别位于右肾上腺、前列腺及右侧附睾。30例患者中20例为首发患者,9例为术后复发,1例仅肿块切除术后未随访。此29例中因1例患者以正电子发射体层成像(positron emission tomography,PET)为首诊方式,故选取28例中有计算机体层成像(computer tomography,CT)或磁共振成像(magnetic resonance imaging,MRI)影像学资料的患者。多发肿块患者其最大肿块最长径为4.0~18.1 cm;3例单发肿块最长径分别为6.0、14.6和7.0 cm;肿块形态以不规则形、分叶状为主,且有融合趋势;对照肌肉及肝脏强化幅度划分肿块强化程度,设定低于肌肉强化幅度为轻度强化,介于肌肉及肝脏之间为中度强化,大于肝脏为明显强化。
28例患者中有25例患者行CT增强检查,其中23例患者呈轻度不均匀强化,1例呈明显强化,另有1例呈不均匀中度强化(图1);实性成分增强扫描前后CT值分别为17.8~41.6 HU(平均值38.6 HU)及41.6~105.4 HU(平均值73.5 HU)。肿块内多伴有液化坏死,本中心患者中病灶内出现结节状或小条片状钙化6例,出现液化坏死13例(图2),肿块液化坏死区CT值为-4.9~40.5 HU(平均值17.8 HU)。肿块分布于大网膜22例(78.6%),小网膜12例(42.9%),系膜间隙13例(46.4%);累及脏器包膜者,肝包膜下17例(60.1%),脾包膜下6例(21.4%),其他脏器包膜6例(21.4%);腹膜后淋巴结转移13例(46.4%),肠系膜淋巴结转移10例(35.7%),锁骨上淋巴结转移4例(14.3%),髂血管旁淋巴结转移11例(39.3%),腹股沟淋巴结转移2例(7.1%),前横膈区淋巴结转移7例(25.0%),胸腹水转移5例(17.9%),肌肉转移2例(7.1%),骨转移1例(3.6%)及肺转移1例(3.6%)。6例患者MRI检查结果显示,腹盆腔无明显脏器起源多发结节及肿块影,以网膜系膜居多,T1加权成像(T1-weighted imaging)呈等低信号,T2加权成像(T2-weighted imaging)呈混杂高信号,液化坏死呈高信号,弥散加权成像(diffusionweighted imaging,DWI)呈高信号,提示水分子弥散受限,动态增强扫描呈轻中度不均匀强化。
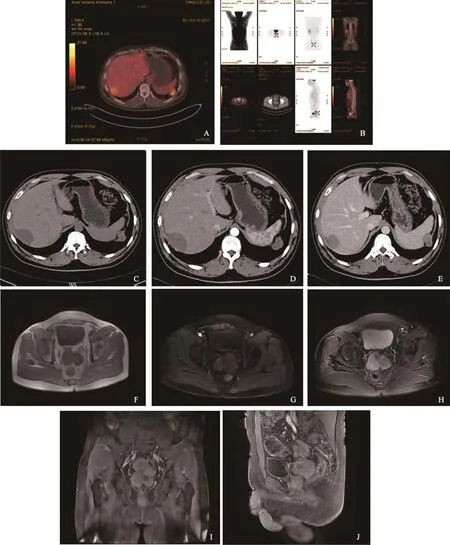
图1 腹腔DSRCT影像

图2 DSRCT CT图像
2.2 病理学表现
所有患者均经手术后病理学检查或穿刺活检证实。17例手术探查+病灶切除的患者中,大体切面呈灰白色或灰黄色,质韧,呈块状或分叶状,部分肿瘤内可见坏死灶。镜下见瘤组织呈片状或巢状弥漫浸润性生长,中间由宽厚的纤维结缔组织分隔,肿瘤细胞排列松散,细胞体积较小,形态较一致,多数肿瘤细胞胞质稀少,核小深染,核分裂象可见(图3)。免疫组织化学检测阳性表达:AE1/AE3(76.7%)、Vimentin(56.7%)、Desmin(76.7%)、上皮膜抗原(EMA)(26.7%)、CD19-9(16.7%)、神经元特异性烯醇化酶(NSE)(30.0%),其他如SYN(20.0%)、WT-1(3.0%)。
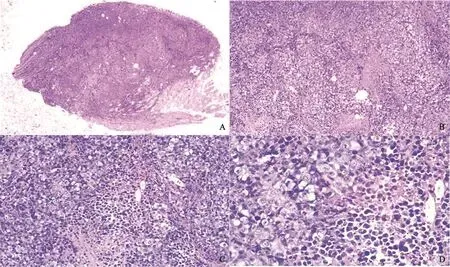
图3 DSRCT病理学表现
3 讨 论
DSRCT是一种罕见、恶性程度极高的软组织肿瘤。根据美国国立癌症研究所(National Cancer Institute,NCI)监测、流行病学和结果数据库(Surveillance,Epidemiology and End Results,SEER)数据显示,DSRCT年发病率为0.2/100万~0.5/100万,好发于青年男性(78.0%),高峰发病年龄20~24岁[1]。本中心纳入的患者中,男女性别比例为2.75∶1.00。中位年龄32岁,年龄≤25岁患者9例(30.0%),年龄>25岁患者21例(70.0%);相较于其他中心统计数据,本研究发病人群以青年人居多。既往研究[2-6]认为,DSRCT的原发部位主要在腹部或骨盆,其他部位包括睾丸、附睾、筛窦、下颌下腺、小脑幕、股骨、心脏、眼眶、髂骨翼、肺和胸腔。朱容萱等[7]使用Medline数据库、Embase数据库、中国生物医学文献数据库对2003年11月—2012年7月发表的140例DSRCT患者临床资料进行回顾性分析表明,DSRCT的临床症状主要包括腹痛、腹胀,腹部不适,可伴有便秘、腹泻等非特异性的症状,腹盆腔包块累及神经丛可出现下肢疼痛及活动障碍等症状。本研究中患者最常出现腹部肿块36.7%(11/30),次常见临床症状为腹痛20.0%(6/30),有别于其他临床研究中最常见临床症状为腹痛。实验室检查肿瘤标志物可升高,尤其是CA125,本研究中9例患者CA125明显升高(35.8~1 858 U/mL,平均值438.2 U/mL),CA125升高患者中仅2例出现腹水,另外2例CA125极高(分别为1 858、808 U/mL)患者表现为腹盆腔弥漫性肿块,肿块恶性程度与腹水相关性有待更大样本量进一步研究。在一项相对较大的队列研究[8]中,12.8%(12/94)的患者病灶内出现钙化;另有研究[9-11]表明,病变钙化的发生率为22%~55%;本研究患者出现结节状及小条片状钙化6例,与上述结果基本相符。有学者[12]研究发现,43%~78% DSRCT中心见低密度坏死,增强后CT值平均约20 HU,推测是肿瘤内含有较多纤维成分所致;本研究13例出现液化坏死,肿块液化坏死区CT值为-4.9~40.5 HU(平均值17.8 HU),与其观点相吻合。DSRCT的特征性影像学表现为腹腔或盆腔间隙内多发弥漫性的肿块,常见于肝脾包膜、网膜、肠系膜间隙、膀胱后间隙及腹膜后间隙;其中70%为弥漫性分布于包膜表面,不累及内脏器官,本中心这一观点在早期一些研究[11-15]队列中有所体现。Bellah等[11]在回顾11例DSRCT患者的CT表现时发现,82%患者的主要病变位于直肠膀胱间隙,推测可能是由于腹膜液的动态流动和位置的依赖性所致;本中心25例(89.3%)患者直肠子宫陷凹受累情况也较为支持这一观点。淋巴结肿大是常见的临床表现,有文献[9]报道DSRCT患者中80%出现腹膜后淋巴结肿大,其次常见的部位为纵隔(20%)和肠系膜(13%);Morani等[8]的临床研究中,35.1%(33/94)的患者有淋巴结转移;本研究25例行CT检查患者中,腹膜后淋巴结肿大最为常见(13例),其后依次为髂血管旁淋巴结11例,肠系膜淋巴结10例,前横膈区淋巴结7例,锁骨上淋巴结肿大4例,腹股沟淋巴结肿大2例;笔者分析认为,Morani等[8]研究中所列受累淋巴结均为腹盆腔以外淋巴结分布,因此与本中心分析方式有所区别。内脏转移最常见于肝脏[16],28例患者中,7例肝脏转移,7例横膈受侵,2例肌肉转移,1例骨转移,1例肺转移,另有5例胸腹水转移;本中心患者肿块出现实质脏器转移均表现为由实质脏器包膜向内直接侵犯,也支持早期种植性播散这一观点。
腹盆腔DSRCT应与以下疾病相鉴别:① 恶性间皮瘤,好发于胸腹膜,可表现为无明确原发病灶,大网膜弥漫性结节状增厚,肿块增强后为明显强化,临床病史常有石棉接触史,间皮瘤好发于40岁以上人群,而DSRCT好发青年男性,早期即出现多发肿块,增强后轻中度强化可作为鉴别点。② 腹腔结核,尽管发病年龄相似,但临床表现常伴随发热、盗汗等,出现恶病质的时间较早,持续时间较长;而化脓性感染常伴高热。常出现因中心干酪样坏死导致的环状强化,周边伴腹膜渗出性改变,而DSRCT较腹腔结核为中度均质性强化,渗出性改变较少。③ 腹腔种植转移,以包膜、网膜种植转移为主,且多伴腹水及CA125升高,以卵巢癌及胃肠道腺癌多见;尽管DSRCT在影像学表现上也多以包膜、网膜种植转移为主,部分患者CA125可升高,但多为男性,偶有腹水。④ 淋巴瘤,好发中年男性,当发生于腹腔系膜内表现为实性肿块时易与DSRCT混淆,但淋巴瘤病理学上肿瘤细胞弥漫分布、大小较一致,间质很少出现致密纤维组织,肿瘤细胞表达上皮性标志物(LCA),几乎不表达广谱细胞角蛋白(AE1/AE3)、EMA、Desmin及NSE,影像学表现腹部淋巴瘤多呈圆形或类圆形结节,亦可表现为融合呈团或原发于实质脏器的多结节融合状软组织密度肿块;密度较均匀,增强扫描见轻度强化,且淋巴瘤多位于腹膜后及肠系膜根部,大网膜及肠系膜远端少见;病灶常包绕大血管,而血管管腔无明显受侵,典型表现为“主动脉漂浮征”。DSRCT主要分布于网膜、系膜实质脏器包膜面,AE1/AE3、EMA、Desmin呈阳性表达。
本研究的局限性包括其回顾性研究属性、转诊模式导致的选择偏倚,以及相关的技术因素或研究的固有局限性。总之,尽管DSRCT是一种罕见的侵袭性恶性肿瘤,患者预后不佳,通过分析临床、影像学及病理学特征,有助于准确地诊断该疾病,这对后续手术及减瘤治疗有很大帮助。另归纳以下几点也许有助于诊断DSRCT:① 好发于青少年男性;② 腹腔或盆腔间隙内多发弥漫性肿块,膀胱直肠间隙肿块常见,无明确脏器起源;③ 平扫密度不均,可囊变坏死、钙化,增强扫描呈轻中度不均匀强化;④ 早期即发生腹腔广泛种植播散,以及肝、肺、骨、淋巴结转移。
