肌间隙入路、后正中切口入路治疗腰椎结核术中出血量、临床疗效对比及并发症分析
2022-07-11罗清龙蓝勇波邱荣志林祥静蔡建东
罗清龙,蓝勇波,邱荣志,林祥静,蔡建东
(德昌县人民医院骨科,四川凉山彝族自治州 615500)
脊柱结核属于临床常见肺外结核,占骨关节结核的50.00%左右[1]。脊柱结核具有诊断难、发病率高等特点,随着人口的增加与耐药菌的出现,其发病率有所增加[2]。近年来,随着临床对脊柱结核研究的不断深入及外科技术的快速发展,脊柱结核治疗技术明显提升,尤其是在外科治疗方面。目前,临床主要是在规范抗结核药物治疗的条件下,利用手术治疗脊柱结核。传统后正中切口入路手术须广泛剥离竖脊肌,会增加腰间软组织损伤概率,易造成术后切口愈合困难、窦道形成等并发症,而椎旁肌间隙入路应广泛应用于胸腰椎骨折复位内固定,与常规后正中切口入路方式相比,其有术中出血量较少、术后疼痛较轻、腰椎功能恢复较快等优点[2]。基于此,本研究选取德昌县人民医院收治的40 例腰椎结核患者,探讨椎旁肌间隙入路、后正中切口入路治疗腰椎结核的效果、出血量及并发症,现报道如下。
1 资料与方法
1.1 一般资料 选取2019 年4 月至2021 年4 月德昌县人民医院收治的40 例腰椎结核患者为研究对象,采用随机数字法分成肌间隙入路组与后正中切口入路组,每组20 例。肌间隙入路组:男性8 例,女性
12 例;年龄22~65 岁,平均年龄(42.35±3.17)岁。后正中切口入路组:男性7 例,女性13 例;年龄23~66 岁,平均年龄(42.37±3.19)岁。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经德昌县人民医院医学伦理委员会审核批准;患者及患者家属知情同意并签署知情同意书。纳入标准:①满足腰椎结核诊断标准[3],经CT 扫描或X 线检查确诊;②具有手术治疗指征;③未合并严重肾、肝、脑等重要器官与血液系统疾病者。排除标准:①3 个及以上节段受累,或具有跳跃性节段受累,或存在远处流注脓肿;②胸片提示粟粒性肺结核或开放性肺结核;③合并细菌感染者;④具有恶性肿瘤、手术病史,腰椎骨折史者。
1.2 手术方法 肌间隙入路组患者采用椎旁肌间隙入路手术治疗:全身麻醉条件下,取俯卧位,消毒铺巾,确定病变椎体位置。将病变椎体作为中心,在棘突旁双侧分别行1 个小切口,并施以钝性分离,找寻最长肌及多裂肌间隙,通过该间隙入路,暴露病变椎体、其上下关节与突关节。先在病变严重侧,依据手感与经验于椎体横突“人”字嵴部位置入开颅椎,透视定位满意后,在病变椎体上下两椎各置入2枚椎弓根钉,以相同方式处理对侧。置入椎弓根后,在病变严重侧,咬除病变椎体下关节突与部分下椎体上关节突,暴露椎间孔,将黄韧带取出,充分显露硬膜囊、神经根,彻底清除椎管与肌间隙周边脓液及病变椎间盘,认真观察椎旁与椎管确定无死腔残留、死骨、脓液。如果病变累及双侧,可以用同样方式处理对侧。选用适宜长度的连接杆,按照病变位置曲度折弯,分别连接4 枚椎弓根螺钉,将顶帽拧紧,促使肌间隙高度达到正常。C 型臂透视下观察椎体曲度满意后,选用1 支链霉素将病变区域封闭,若无活性出血,留置引流管,逐层缝合切口,予以无菌包扎。后正中切口入路组患者应用后正中切口入路手术治疗:全身麻醉条件下,常规消毒、铺巾,确定病变椎体后,以病变椎体作为中心,在后正中位置行纵行切口,逐层将皮肤与皮下组织切开,沿着棘突椎板朝两侧实施剥离,充分暴露关节突关节,后续操作参照肌间隙入路组。
1.3 观察指标 观察两组患者手术前后Cobb 角丢失量、出血量、疼痛程度、腰椎功能及并发症发生情况。①术前、术后3 月给予X 线(北京格美胜达医疗设备有限公司,型号:PLX8500D)检查,测量其Cobb 角、椎体高度,以计算椎体高度矫正率。②利用视觉模拟法(VAS)[4],评估患者术前、术后1 周、术后1 月、术后3 月疼痛程度。VAS 分值范围为0~10 分,分值越高,提示患者疼痛越严重。③利用Oswestry 功能障碍指数问卷表(ODI)[5],判断患者术前与术后1 月、3 月腰椎功能。ODI 共包括疼痛程度、提重物、站立、坐、行走、日常生活自理能力、性生活、睡眠品质、社会活动与旅行10 个项目,以分级评分法(0~5 分)实施评分,分值越高代表患者腰椎障碍程度越严重。④并发症包括术后卧床后肠麻痹、肌间隙血栓、切口感染等。
1.4 统计学分析 使用SPSS 23.0 统计学软件进行计算,计量资料符合正态分布者以(±s )表示,行t检验;非正态分布者,以M(P25,P75)表示,行非参数检验,计数资料以[例(%)]表示、χ2对比,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者手术前后Cobb 角丢失量、术中出血量对比 两组患者手术后Cobb角丢失量均明显改善(P<0.05),但两组患者术后Cobb 角丢失量相比差异无统计学意义(P>0.05)。肌间隙入路组患者的出血量低于后正中切口入路(P<0.05),见表1。
表1 两组患者手术前后Cobb 角丢失量、术中出血量对比(±s )
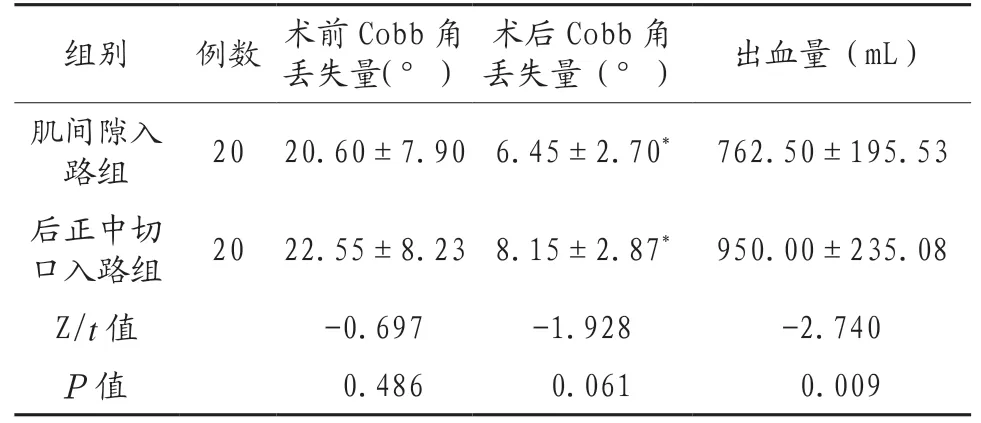
表1 两组患者手术前后Cobb 角丢失量、术中出血量对比(±s )
注:同组手术前后,*P<0.05。
?
2.2 两组患者术前、术后VAS 评分比较 两组患者手术后各时间段的VAS 均明显改善(P<0.05);且术后第1 周、第1 月随访、第3 月随访肌间隙组VAS 均优于后正中组,差异有统计学意义(P<0.05),见表2。

表2 两组患者术前、术后VAS 评分比较
2.3 两组患者术前、术后ODI 评分比较分析 两组患者手术后各时间段的ODI 均明显改善(P<0.05);且术后第1 月随访、第3 月随访肌间隙组ODI 均优于后正中组,差异有统计学意义(P<0.05),见表3。
表3 两组患者受试者术前、术后ODI 评分比较(分,±s )
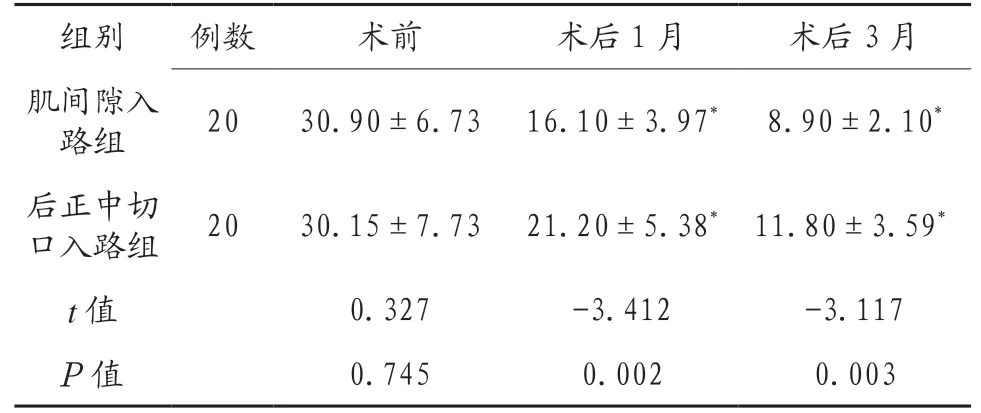
表3 两组患者受试者术前、术后ODI 评分比较(分,±s )
注:与术前比较,*P<0.05。ODI:Oswestry 功能障碍指数。
?
2.4 两组患者并发症发生情况对比 两组患者均未发生麻醉意外、硬膜囊破损、神经根损伤、肺部感染加重及血管损伤等并发症。肌间隙入路组术后发生3 例并发症;其中,2 例为术后卧床后肠麻痹,1例为肌间隙血栓形成,发生率为15%。后正中切口入路组术后发生4 例并发症;其中,1 例为切口感染,1 例为肌间隙血栓形成,2 例为术后卧床后肠麻痹;发生率为20%。两组患者并发症总发生率对比,差异无统计学意义(P>0.05)。切口感染(分泌物培养阳性)为浅表皮肤轻度感染,予加强换药后治愈,上述并发症均经对症处理后消失,患者平稳出院。
3 讨论
椎旁肌间隙入路即经最长肌与多裂肌之间的入路,当临床医师逐步认识到后正中切口入路所带来的椎旁肌损伤及术后造成的肌肉萎缩、腰背疼痛后,开始逐渐关注、重视椎旁肌间隙入路方式。椎旁肌,尤其是多裂肌,在维持腰椎运动功能与运动性方面发挥着重要作用。术中多裂肌受损是造成腰椎术后失败综合征的主要原因之一[6]。最长肌与多裂肌间隙处于棘突旁约2 cm,可轻松分离肌间隙,且能避免对肌肉起止点的剥离,减轻自动牵开器对组织的挤压损伤,减少术后腰背疼痛的发生[7]。多裂肌受到单一节段、单一神经后内侧支调配,由于脊神经后侧支十分细小,术中无法准确辨别,在实施椎弓根螺钉暴露与入钉时,极易造成损伤,以及远期多裂肌萎缩[8]。椎旁肌间隙入路术中通过向两侧牵开最长肌与多裂肌,可充分显露小关节突与横突,而后在仅暴露进钉点部位骨质的情况下,利用电刀便可完成椎弓根的置入操作,且无需实施广泛剥离,从而有效预防脊柱神经后内侧损伤,提高临床治疗的安全性[9]。有研究提出,一期腰椎结核病灶清除联合椎体融合术已成为脊柱结核治疗的前沿趋势[10]。
常规后正中切口入路方式术中需对椎旁肌实施牵拉剥离操作,易造成椎旁肌损伤,从而导致术后肌肉变形、萎缩,致使患者抗感染能力降低;另外,内固定物的阻挡,会导致已剥离的椎旁肌肉难以复原,从而生成空腔,提高局部感染的风险及窦道形成率[11]。与常规后正中切口入路方式相比,椎旁肌间隙入路创伤性更小,疼痛较轻,且解剖清晰,有助于患者术后恢复,临床应用前景广阔[12]。本研究结果显示,两组患者手术后的Cobb 角丢失量均明显改善(P<0.05),两组患者术后Cobb 角丢失量相比无显著差异(P>0.05),提示无论是椎旁肌间隙入路还是后正中切口入路均能有效改善患者Cobb 角与椎体高度。肌间隙入路组术中出血量与后正中切口入路相比更少(P<0.05),说明肌间隙入路能减少患者术中出血量,而后正中切口入路需要剥离较多椎旁肌肉,即使术中通过电凝减少出血,仍不能避免术口持续渗血。两组患者术后VAS 评分较术前均有明显改善,且术后1 周、1 月、3 月随访肌间隙入路组均优于后正中切口入路组(P<0.05),这种结果考虑是由于肌间隙入路术中肌肉损伤少,可避免损伤腰椎脊神经后支,术后损伤粘连轻所致。本研究中两组患者手术后ODI 评分均改善(P<0.05);且术后1月、3 月随访肌间隙入路组均优于后正中切口入路组(P<0.05),考虑原因为术后疼痛轻,患者早期功能锻炼依从性强所致。两组患者的并发症总发生率均较低,且相比较差异无统计学意义(P>0.05),提示两种术式均有应用价值。但由于本研究病例选取数量较少,未能充分说明两种入路方式的应用安全性,后期还需扩大研究样本,以进一步验证两种入路方式的安全性。
综上所述,相较于后正中切口入路,肌间隙入路在腰椎结核治疗中的应用效果更佳,可降低患者术中出血量、改善其术后疼痛程度与腰椎功能。
