儿童免疫性血小板减少症慢性发展的危险因素分析
2022-07-11林婉珺郑水珠谭志贞黄海泉李结贞
林婉珺, 郑水珠, 谭志贞, 黄海泉, 李结贞
以孤立性血小板减少为特征的获得性免疫介导的疾病为儿童免疫性血小板减少症,其作为自限性疾病中的一种,通常预后良好,但部分患儿仍可进展为慢性疾病,且不确定缓解时间。目前国际公认儿童免疫性血小板减少症为免疫性疾病,但该病发病机制较为复杂,可能与细胞免疫及体液免疫异常有关[1-2]。泼尼松是治疗免疫性血小板减少症的常用药物,具有抗过敏及抗炎的作用,可使结缔组织的增生受到抑制,达到细胞膜与毛细血管壁的通透性降低的作用,使炎性渗出减少,同时其他毒性物质的释放与形成受到抑制[3]。丙种球蛋白是一种提高人体免疫力的药物,其能够有效预防肝炎、荨麻疹等病毒性疾病感染,与抗生素合用时可提高抗感染效果,具有预防感染、增强机体免疫力的作用,经药物治疗后,仍有部分患儿出现疾病慢性发展的现象,因此,了解免疫性血小板减少症患儿疾病慢性发展的相关因素并及时采取措施对其进行防治,可抑制患儿免疫性血小板减少症的慢性发展,辅助患儿尽快恢复健康[4]。本研究旨在探讨儿童免疫性血小板减少症慢性发展的危险因素,现报道如下。
1 对象与方法
1.1 研究对象 回顾性选取我院2017年1月至2020年6月收治的免疫性血小板减少症患儿60例,按照患儿预后情况将其分为预后良好组(患儿3个月内得到缓解)34例和预后不良组(患儿3个月内未得到缓解)26例。
1.2 诊断标准 参照《诸福棠实用儿科学》中免疫性血小板减少症的诊断标准[5]。
1.3 纳入标准 (1)符合免疫性血小板减少症的诊断标准;(2)发病年龄<14岁;(3)近期未接受相关治疗者;(4)临床病例资料齐全者;(5)患儿家属知情同意,且本院医学伦理委员会已审批。
1.4 排除标准 (1)确诊为继发性血小板减少症者;(2)精神行为异常者;(3)肝肾功能异常者;(4)合并凝血功能障碍者;(5)伴有恶性肿瘤者;(6)遗传学性血小板减少症者等。
1.5 方法 两组患儿均根据出血症状给予相应治疗方案,当外周血血小板计数>20×109/L时,若无活动性出血,先观察,当外周血血小板计数≤20×109/L时,并伴有活动性出血,应给予醋酸泼尼松片(天津力生制药股份有限公司)1.5~2 mg/(kg·d)治疗,或使用注射用丙种球蛋白(上海莱士血液制品股份有限公司)0.4~1 g/(kg·d)治疗,连续治疗2~5 d,当外周血血小板计数≥100×109/L时,稳定7~14 d后逐渐减少药量;两组患儿均治疗14 d。
1.6 观察指标 (1)对两组患儿临床基线资料进行单因素分析,主要包括性别、诱因、年龄、血小板计数、出血方式、治疗方法、淋巴细胞绝对值等,采集患儿空腹静脉血约2 mL,采用全自动血细胞检测仪测定外周血血小板计数、淋巴细胞绝对值水平。(2)将单因素中差异有统计学意义的变量采用多因素非条件Logistic回归分析筛选独立危险因素。
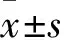
2 结果
2.1 免疫性血小板减少症患儿慢性发展的单因素分析 单因素分析结果显示,预后不良组中发病前有感染史或预防接种史的患儿占比均显著高于预后良好组,且预后不良组患儿外周血淋巴细胞绝对值水平低于预后良好组,差异有统计学意义(P<0.05),见表1。
2.2 免疫性血小板减少症患儿慢性发展的多因素非条件Logistic回归分析 以免疫性血小板减少症患儿慢性发展为因变量,将单因素分析中差异有统计学意义的指标作为自变量,纳入多因素非条件Logistic回归模型进行多因素分析,结果显示,发病前有感染史或预防接种史、外周血淋巴细胞绝对值水平较低均为免疫性血小板减少症患儿慢性发展的危险因素(OR=2.428,2.314,P<0.05),见表2。
3 讨论
儿童免疫性血小板减少症是临床上常见的儿童出血性疾病,多数患儿可在急性期得到缓解,但部分患儿仍可转变为慢性免疫性血小板减少症,相关学者研究表明,虽然免疫性血小板减少症患儿发生出血现象较为罕见,但因其对出血以及治疗中不良反应的恐惧与担忧,导致患儿反复就诊,给患儿及家属带来较大的精神压力及经济负担[6-7]。
泼尼松是常用的治疗免疫性血小板减少症药物,其可使结缔组织的增生受到抑制,具有抗过敏及抗炎的作用,使细胞膜的通透性与毛细血管壁的通透性降低,减少炎性物质渗出,同时使其他毒性物质的释放与形成得到抑制[8]。丙种球蛋白是一种提高人体免疫力的药物,与抗生素合用时可提高抗感染效果,能够有效预防肝炎、荨麻疹等病毒性疾病感染,具有预防感染增强机体免疫力的作用,对免疫性血小板减少症患儿的治疗效果较好,但治疗后,部分患儿仍可出现疾病慢性发展的现象,因此,确定儿童免疫性血小板减少症慢性发展的相关危险因素,从而给予及时有效的治疗措施已成为临床研究的重点[9-10]。本研究选取60例免疫性血小板减少症患儿,以探讨其慢性进展的相关因素。本研究中单因素分析结果显示,预后不良组中发病前有感染史或预防接种史的患儿占比均显著高于预后良好组,预后不良组患儿外周血淋巴细胞绝对值水平低于预后良好组,与张小侠等[11]研究结果相符,分析其原因可能在于:发病前有感染史或预防接种史的患儿由于感染可破坏机体的免疫细胞功能,使患儿的免疫功能有所下降,同时机体感染可使患儿的血管内皮功能受损,提升血管通透性,使炎性因子大量渗出,加重患儿的感染程度,使患儿免疫功能发生异常,增加患儿免疫性血小板减少症慢性发展的风险[12-13];相关研究表明,淋巴细胞能够反映机体的免疫功能状况,是判断免疫功能水平的敏感指标,通常淋巴细胞减少则认为是免疫功能下降的主要原因,由于免疫功能下降,使患儿机体更容易受到病毒或细菌侵袭,进而易出现慢性发展,因此,外周血淋巴细胞绝对值水平较低的患儿可增加免疫性血小板减少症慢性发展的风险[14]。本研究多因素非条件Logistic回归分析结果显示,发病前有感染史或预防接种史、外周血淋巴细胞绝对值水平较低均为免疫性血小板减少症患儿慢性发展的危险因素,与许晶等[15]研究结果相符。
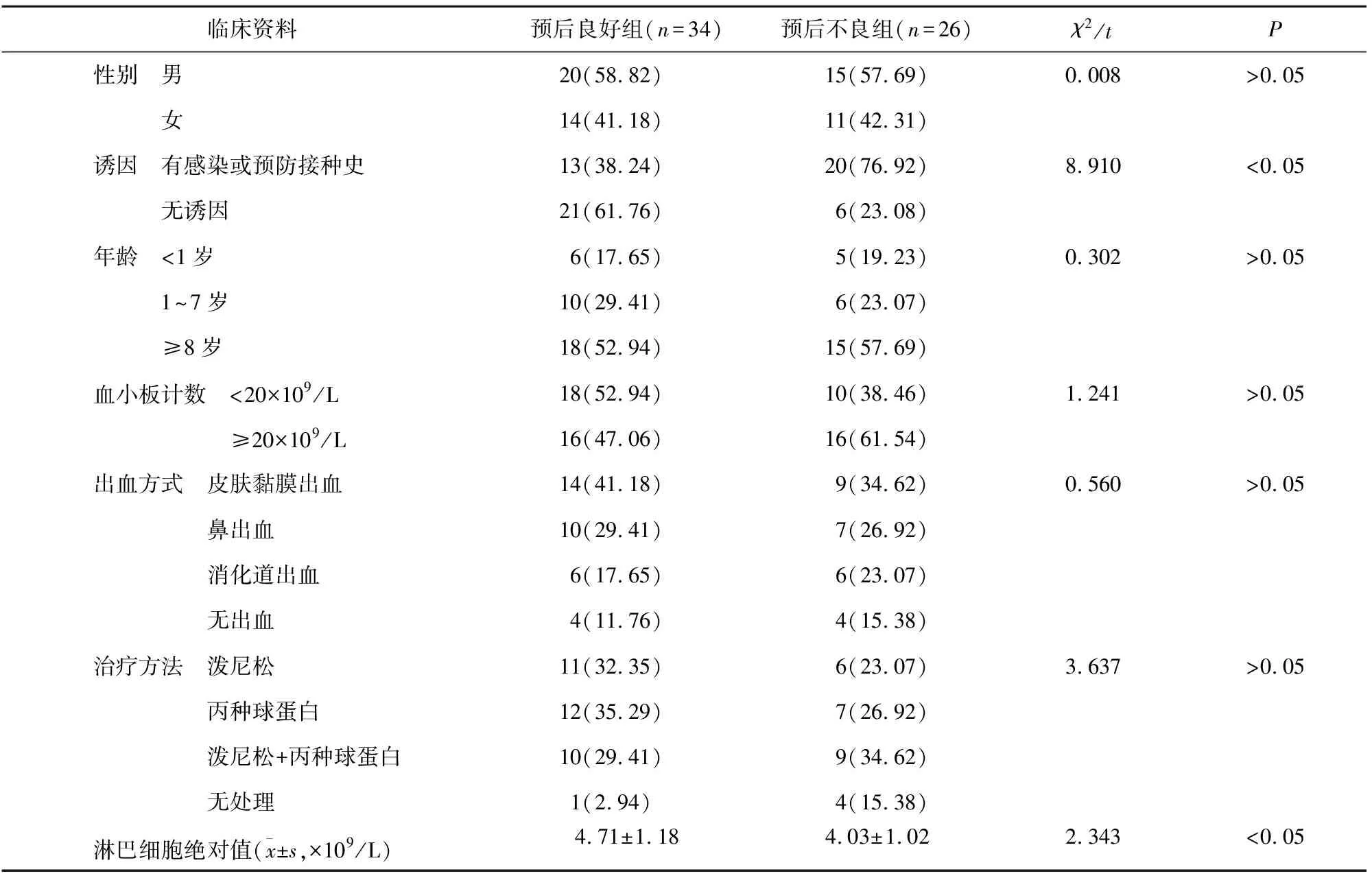
表1 免疫性血小板减少症患儿慢性发展的单因素分析[n(%)]
综上,发病前有感染史或预防接种史、外周血淋巴细胞绝对值水平低易对免疫性血小板减少症患儿预后产生不良影响,临床需注意对其危险因素进行有效防治,抑制病情发展,促进患儿快速恢复,并改善其生活质量,但因本研究的样本量少,因此需扩大样本量对免疫性血小板减少症患儿慢性发展的相关危险因素进行深入研究。
