GLP-1受体激动剂联合胰岛素泵对2型糖尿病患者胰岛素抵抗的影响
2022-07-09天津市滨海新区大港医院内分泌科天津300270
李 双 (天津市滨海新区大港医院内分泌科,天津 300270)
目前,2型糖尿病(T2DM)是危害全球居民身心健康的常见慢性代谢性疾病,一项报道指出我国18岁以上成人T2DM发生率超过10.4%,60岁以上老年人患病率超过20%[1]。而且近年来T2DM发病率及相关并发症发生率逐年升高,随之而来的是因糖尿病相关并发症导致的死亡率不断增加,主要是因控糖效果不佳所致[2]。胰岛素泵是胰岛素强化降糖的重要方法,能有效调整患者糖脂代谢,缓解氧化应激反应,但单一胰岛素泵治疗效果不佳,胰岛素抵抗改善效果不明显。胰岛素抵抗是致T2DM形成及进展的重要原因,胰岛功能衰退、胰岛β细胞敏感性降低、胰岛素分泌缺陷等,导致胰岛素与血糖素失衡[3]。故探索一种新型降糖药物改善胰岛素抵抗成为研究重点。胰高血糖素样肽(GLP)-1受体激动剂(GLP-1 RAs)是经胃肠道神经内分泌细胞分泌的一种多肽,通常体内血糖控制是由胰岛素以及胰高血糖素素等调节,通过补充GLP-1 RAs,增加胰岛素分泌量,适当减重,对调控机体血糖有显著效果[4]。本文分析GLP-1 RAs联合胰岛素泵对T2DM患者胰岛素抵抗的影响,旨在为降糖治疗提供参考。
1 资料与方法
1.1一般资料:选取我院内分泌科在2018年1月~2020年12月期间收治的80例T2DM患者为研究对象,随机分为对照组与观察组各40例,对照组男23例,女17例;年龄35~72岁,平均(59.51±6.82)岁;病程1~15年,平均(7.89±1.41)年;观察组男25例,女15例;年龄35~72岁,平均(60.24±6.78)岁;病程1~16年,平均(8.05±1.39)年;两组基线资料比较差异无统计学意义(P>0.05)。具有可比性。纳入标准:①入住患者符合T2DM诊断标准[5];②依从性好,可按时按量用药;③精神良好、认知清晰;④临床资料完整;⑤对研究知情,并签署同意书,且本次研究经过本院医学伦理委员会同意。排除标准:①对研究药物过敏者;②精神障碍、认知异常者;③伴自身免疫性疾病、血液疾病、凝血异常及急慢性感染者;④恶性肿瘤、多脏器衰竭者。
1.2治疗方法:两组治疗期间合理饮食、准确运动,对照组采用胰岛素泵治疗,MMT-712EWS型胰岛素泵(美国美敦力),皮下持续输注门冬胰岛素注射液(诺和诺德,国药准字S20153001,规格:3 ml∶300 IU),0.5 IU/kg,1次/d,连续2 w。观察组在对照组基础上联合GLP-1 RAs(利拉鲁肽,诺和诺德,国药准字J20160037,规格:3 ml∶18 mg)治疗,皮下注射,0.6 mg/次,1次/d,连续1 w后增加剂量至1.2 mg/次,若降糖不理想,提升药物剂量至1.8 mg/次,连续2 w。
1.3观察指标:①血糖水平:使用血糖检测仪对患者治疗前、治疗2 w后的空腹血糖、餐后2 h血糖水平进行测定;②胰岛素抵抗:治疗前、治疗2 w用放射免疫法测定空腹胰岛素(FINS),稳态模型计算胰岛素抵抗指数;③临床效果:显效:症状消失,糖代谢指标恢复;有效:症状改善,糖代谢指标较基线值降低30%以上;无效:症状无变化或加重,糖代谢降低不足30%[6];④相关指标:治疗前、治疗2 w采集静脉血3 ml,用酶联免疫法检测同型半胱氨酸(Hcy),计算估算肾小球滤过率(EGFR),计算患者体重指数(BMI)。
1.4统计学方法:采用SPSS 20.0统计学软件进行t及χ2检验。
2 结果
2.1临床效果:观察组治疗效果明显优于对照组,差异有统计学意义(P<0.05)。见表1。
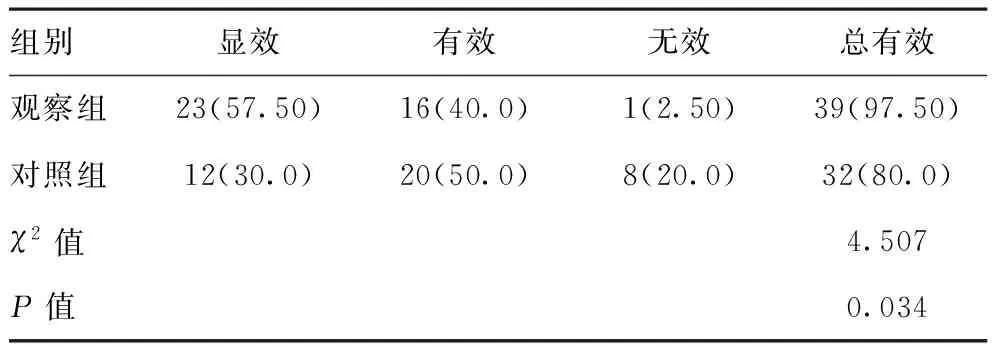
表1 两组治疗效果比较[n(%),n=40]
2.2血糖控制效果:两组治疗前血糖值比较,差异无统计学意义(P>0.05),两组治疗后血糖值较基线值降低,且观察组降低幅度明显,差异有统计学意义(P<0.05)。见表2。
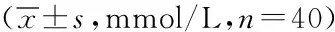
表2 两组血糖控制效果比较
2.3胰岛素抵抗指数:两组治疗前FINS、胰岛素抵抗指数比较,差异无统计学意义(P>0.05),两组治疗后FINS较治疗前增加,胰岛素抵抗指数较治疗前降低,且较对照组比较,观察组改变明显,差异有统计学意义(P<0.05)。见表3。

表3 两组胰岛素抵抗比较
2.4相关指标:两组治疗前Hcy、eGFR、BMI指标比较,差异无统计学意义(P>0.05),两组治疗后Hcy较治疗前下降,eGFR较治疗前增加,且较对照组比较,观察组变化明显,差异有统计学意义(P<0.05)。见表4。
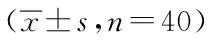
表4 两组相关指标比较
3 讨论
T2DM普遍存在胰岛素抵抗情况,主要是机体对胰岛素的敏感性降低,血液中胰岛素含量增加以此补偿胰岛素抵抗,但机体内胰岛素分泌量不足,难以满足机体高血糖需求,或者患者胰岛素分泌缺陷,此时会诱发胰岛素抵抗。因此临床治疗T2DM患者时,常补充外源性胰岛素。胰岛素泵是补充机体胰岛素的有效方法,模拟人体正常的胰岛素分泌过程,以此能在短时间内使血糖恢复至正常水平。研究采用门冬胰岛素持续输注,可改变人体胰岛素结构的稳定性,使胰岛素上的六聚体结构松散,并会加速解离胰岛素结构,提高人体吸收利用率,以此改善患者胰岛素功能[7]。但大部分患者采用单一胰岛素泵治疗效果不佳,胰岛素抵抗改善效果不明显,临床常需要联合其他药物进行治疗。GLP-1 RAs是目前治疗T2DM的新型药物,通常机体正常进食后,体内会产生内源性GLP-1辅助胰岛素实现降糖的目的,但是T2DM患者体内胰岛素缺乏或胰岛素抵抗等,使体内胰岛素处于较高水平,此时补充GLP-1 RAs,能够实现降糖目的[8]。利拉鲁肽是GLP-1 RAs制剂中的一种用于T2DM患者的新型且长期可应用的降糖药物,可改善人体胰岛β细胞、α细胞功能,减缓胰岛细胞凋亡速度,以此稳定患者胰岛功能,降低血糖水平[9];同时通过与血浆白蛋白起到可逆性作用,抵抗DDP-4的裂解,延长药物活性,增加胰岛素分泌物量,阻断胰升血糖素的分泌过程;若患者血糖恢复正常,则依赖于葡萄糖浓度的利拉鲁肽降糖效应得到衰减,故其血糖处于稳定状态[10]。
本组研究,观察组治疗效果优于对照组,治疗后血糖控制效果高于对照组,FINS高于对照组,胰岛素抵抗指数低于对照组。结果提示,采用胰岛素泵联合利拉鲁肽可提高T2DM患者的控糖效果,增加胰岛素分泌量,改善胰岛素抵抗。其原因是采用胰岛素泵强化治疗,能在短时间内有效解除高血糖水平对胰岛β细胞的破坏,修复受损胰岛功能,促进胰岛素分泌;同时联合利拉鲁肽,能够延缓人体进食后胃排空的速度,降低人体食欲以及食物摄入量,并能改善人体胰岛β细胞的增生能力,有效稳定患者血糖;同时可增加体内胰岛素分泌,改善胰岛素敏感性,故能提高血糖控制效果,改善胰岛素抵抗。
由于T2DM发生发展过程中,肾脏疾病是其常见并发症,同时患者伴随着机体氧化应激反应,主要是因高血糖水平会促使葡萄糖氧化及脂质过氧化,影响人体的抗氧化能力,导致体内炎性反应水平上升,血糖升高。Hcy是反映机体氧化应激反应的重要指标,也是致血管损伤性氨基酸,与血管内皮细胞损伤、血栓形成、炎性反应密切相关。eGFR是反映机体肾功能损害的重要指标,其表达降低,表明肾小球损害明显。BMI指数是反映机体体质量的重要标准。本组研究观察组治疗后Hcy、BMI低于对照组,eGFR高于对照组。本研究结果证实了用胰岛素泵联合利拉鲁肽可提高T2DM患者的抗氧化能力,降低Hcy水平,并能减轻肾功能损伤,起到减重效果。其原因是采用胰岛素泵强化治疗,修复受损的胰岛β细胞,降低机体血糖波动及炎性反应;同时利拉鲁肽调节机体内胰岛素β细胞的生物合成及分泌功能,降低高血糖状态对人体的负面作用,预防β细胞氧化应激过程,促进胰岛β细胞再生,故能减轻内皮细胞氧化应激反应,提高机体抗氧化能力,延缓氧化反应及炎症因子对肾功能的损害;同时利拉鲁肽有减重的作用,可降低患者高体重。
综上所述,GLP-1 RAs联合胰岛素泵可提高T2DM患者血糖控制效果,改善胰岛素抵抗,减低Hcy水平及体重。
