气道廓清对颈髓损伤有创机械通气患者肺功能及感染的影响*
2022-07-08乔若飞黄璐王凤英
乔若飞, 黄璐, 王凤英△
1河南科技大学第一附属医院脊柱外科(河南洛阳 471002); 2河南省洛阳正骨医院(河南省骨科医院)重症医学科(河南洛阳 471002)
颈髓损伤患者因存在呼吸肌麻痹、呼吸道分泌物增多,容易并发肺部感染[1],且容易合并多重耐药菌感染[2]。肺不张、肺部感染是影响颈髓损伤患者预后的主要原因之一,因此会导致脊髓损伤患者ICU住院时间延长、住院花费增加,甚至导致死亡[3]。气道廓清技术是结合不同类型患者的病理生理特点,按需采用不同的药物和(或)非药物治疗方法,帮助气道分泌物的排出,从而达到预防、控制肺部感染的目的[4]。研究表明气道廓清技术具有改善重症患者氧合状况、缩短ICU住院时间的作用[5-6]。根据颈髓损伤有创机械通气患者的疾病特点,本课题组制定个体化的气道廓清治疗方案,观察其对颈髓损伤有创机械通气患者肺功能及感染指标的影响,效果显著。现报告如下。
1 资料与方法
1.1 一般资料 选择2019年6月至2021年6月河南省洛阳正骨医院(河南省骨科医院)重症医学科收治的52例颈髓损伤同时进行有创机械通气的患者作为研究对象,根据脊髓损伤的严重程度进行分级,分级标准依据脊髓损伤神经功能分类(ASIA,2011)[7]进行,应用数字表法将入选病人随机分为对照组(26例)与气道廓清组(26例),治疗前对两组患者的性别、年龄、脊髓损伤分级及损伤平面进行比较,结果无明显差异(P>0.05),见表1。
1.1.1 纳入标准 (1)依据临床表现及影像学资料确诊为颈髓损伤;(2)行气管切开术后;(3)使用有创呼吸机;(4)无慢性阻塞性肺疾病及支气管哮喘病史;(5)无心、肝、肾等重要脏器严重损伤。
1.1.2 排除标准 (1)入选前已存在肺部感染;(2)合并有重要脏器损伤;(3)有严重心、肝、肾等器官功能障碍;(4)病理性骨折引起的颈髓损伤(如结核、肿瘤等);(5)血流动力学不稳定者。
本研究已报医院伦理委员会审核并批准,并取得入选患者知情同意。
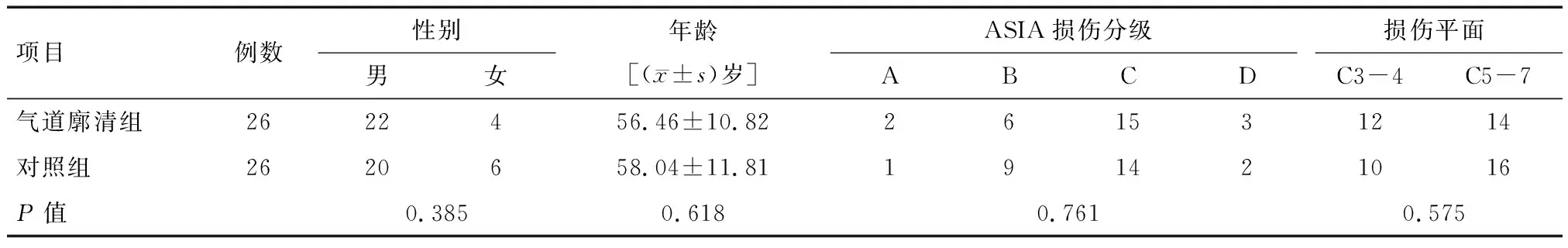
表1 两组患者一般资料比较 例
1.2 治疗方法
1.2.1 对照组 采用常规护理措施及药物治疗方法。护理措施包括严密监测生命体征及血氧饱和度、定时翻身拍背、辅助患者进行缩唇呼吸、腹式呼吸等呼吸肌功能锻炼、主动及被动肢体功能锻炼、心理疏导等。药物治疗包括应用甘露醇脱水、氨溴索化痰及营养支持等。
1.2.2 气道廓清组 气道廓清组在对照组治疗基础上加用气道廓清治疗措施。(1)应用N-乙酰半胱氨酸(海南赞邦制药有限公司)雾化吸入,3 mL/次,2次/d;(2)根据痰液性质及痰液量使用黏液促动剂或黏液调节剂:痰液量多者给予布地奈德混悬液(阿斯利康制药有限公司)1 mg/次,2次/d;痰液量少者给予硫酸特布他林雾化液(阿斯利康制药有限公司)5 mg/次,2次/d;(3)每天进行肺部听诊,结合影像学检查,如果出现痰液堵塞引起肺不张,进行体位引流;(4)机械辅助排痰,10 min/次,每6 h 1次;(5)在患者用力呼气时由外部对患者上腹部施压,3次/d,可按需加用。
两组以10 d为1个疗程,分别于治疗前、治疗后第5天及治疗后第10天对观察指标进行监测记录。
1.3 观察指标
1.3.1 感染指标观察 观察治疗前、治疗后第5天及治疗后第10天感染指标的变化,分别于观察时间点抽取患者静脉血送本院检验中心化验C-反应蛋白(C-reactive protein,CRP)、白细胞介素-6(interleukin-6,IL-6)、降钙素原(procalcitonin,PCT),同时进行临床肺部感染评分[8-9](clinical pulmonary infection score,CPIS),进行记录。
1.3.2 血气分析及其他项目 分别于治疗前、治疗后第5天及治疗后第10天抽取患者动脉血进行血气分析检测,计算患者的氧合指数(oxygenation index,PaO2/FiO2),同时观察患者动态肺顺应性(dynamic pulmonary compliance,Cdyn)、最大肺通气量(maximum pulmonary ventilation,MVV)、呼气流量峰值(peak expiratory flow,PEF)、急性生理与慢性健康评分(acute physiology and chronic health score,APACHEⅡ评分)的变化。
1.3.3 其他 统计两组患者应用机械通气的总时间、在ICU的停留时间及在ICU期间的治疗费用,比较两组间的差异。

2 结果
2.1 两组治疗前后 CRP、IL-6、PCT 及CPIS的比较 治疗前两组患者CRP、IL-6、PCT水平及CPIS比较差异无统计学意义(P>0.05);与同组治疗前比较,对照组治疗后10 d的CRP、IL-6及气道廓清组治疗后5 d的CRP、IL-6水平明显下降(P<0.05),气道廓清组治疗后10 d的CRP、IL-6、PCT 及CPIS下降显著(P<0.05,P<0.01);其中气道廓清组治疗后10 d的CRP、IL-6、PCT 及CPIS下降水平明显优于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组CRP、IL-6、PCT 及CPIS的比较
2.2 两组治疗前后PaO2/FiO2、Cdyn、MVV、PEF及APACHE Ⅱ评分的比较 治疗前两组患者PaO2/FiO2、Cdyn、MVV、PEF及APACHE Ⅱ评分差异无统计学意义(P>0.05);与同组治疗前比较,对照组治疗后10 d的PaO2/FiO、PEF及气道廓清组治疗后5 d的PaO2/FiO、PEF明显改善(P<0.05),气道廓清组治疗后10 d的PaO2/FiO2、Cdyn、MVV、PEF及APACHE Ⅱ评分均显著改善(P<0.05,P<0.01);其中气道廓清组治疗后10 d的PaO2/FiO2、Cdyn、MVV、PEF及APACHE Ⅱ评分改善明显优于对照组,差异有统计学意义(P<0.05)。见表3。
2.3 两组患者机械通气总时间、ICU停留时间及在ICU期间治疗费用的比较 气道廓清组的机械通气总时间及ICU停留时间明显少于治疗组,差异有统计学意义(P<0.05);气道廓清组在ICU期间的治疗费用稍低于对照组,两组比较差异无统计学意义(P>0.05)。见表4。
3 讨论
颈髓损伤具有发病率高、致残率高、死亡率高的特点[10],严重的颈髓损伤后可导致患者呼吸功能和神经功能障碍,其肺功能特点为限制性通气功能障碍,表现为肺活量、第1秒用力呼气率下降,残气量明显增加[11]。同时颈髓损伤后患者咳嗽无力,咳痰困难,容易发生肺不张,是导致呼吸系统并发症甚至死亡的重要原因[12-13]。呼吸系统并发症如肺部感染、肺不张、呼吸衰竭等是颈髓损伤的常见并发症,常常导致患者住院时间延长、治疗费用增高,甚至危及患者生命。

表3 两组PaO2/FiO2、Cdyn、MVV、PEF及APACHE Ⅱ评分的比较
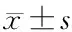
表4 两组患者机械通气总时间、ICU停留时间及住ICU期间治疗费用的比较
颈髓损伤患者一方面普遍存在痰液潴留和呼吸功能减退,呼吸肌功能的弱化、咳嗽咳痰能力减退甚至消失[14],感染造成气道纤毛清除能力降低,患者呼吸道内的痰液难以顺利排出,而痰液潴留使得微生物更容易繁殖[15],甚至出现多重耐药菌感染。另一方面颈髓损伤患者普遍长时间处于卧床状态,受体位的限制,患者胸廓活动程度受限,肺通气-血流状态亦发生改变,进而影响患者呼吸功能[16]。因此在常规护理及药物治疗外,需结合患者情况,综合应用多种措施增强患者气道廓清能力、促进痰液排出、改善呼吸功能,减少呼吸道感染的发生,以期达到早期康复作用。
气道廓清技术方法包括气道廓清药物的使用,包括黏液溶解剂、黏液调节剂的雾化吸入,以及辅助患者增强呼吸深度和呼吸肌力的呼吸技术、促进患者痰液排出的物理方法等。此类方法通过外力使呼吸道内分泌物发生松动,促进排出体外,从而达到改善患者通气功能,恢复呼吸肌力量,诱发并辅助患者咳嗽咳痰能力,自主清除气道分泌物,最终达到降低气道阻力、促进肺康复的作用[17]。已有研究证实气道廓清技术对ICU患者肺部感染具有很好的防治效果[18],但选取的病例大多不是颈髓损伤患者,气道廓清技术应用于ICU中颈髓损伤气管切开术后机械通气患者肺部感染防治的报道目前未发现。
根据颈髓损伤气管切开术后机械通气患者的特点,针对患者多合并有肺不张、痰液排出障碍、咳嗽咳痰能力受限的实际情况。本研究选择适当的气道廓清技术,主要包括气道廓清药物雾化、体位引流、外震荡技术、辅助咳嗽的使用,相应达到改善气道分泌物状态,增强患者呼吸肌力量,促进痰液充分排出的作用。结果显示,通过联合使用气道廓清技术,气道廓清组治疗后第5天的CRP、IL-6及治疗后第10天的CRP、IL-6、PCT、CPIS均较治疗前明显下降;其中气道廓清组治疗后第10天的CRP、IL-6、PCT 及CPIS下降水平明显优于对照组,说明联合气道廓清技术可有效降低颈髓损伤术后机械通气患者的感染指标,预防肺部感染的发生。在本研究中,气道廓清组治疗后第5天的PaO2/FiO、PEF及治疗后第10天的PaO2/FiO2、Cdyn、MVV、PEF、APACHE Ⅱ评分均较治疗前显著改善;其中气道廓清组治疗后第10天的PaO2/FiO2、Cdyn、MVV、PEF及APACHE Ⅱ评分改善明显优于对照组。与对照组比较,气道廓清组应用机械通气的总时间及ICU停留时间明显减少,但两组在ICU期间的治疗费用无明显差异。表明气道廓清技术可提高颈髓损伤术后机械通气患者肺康复的疗效,改善肺功能,降低患者疾病危重程度,减少患者应用机械通气的总时间及ICU停留时间,但不增加在ICU期间的治疗费用,值得临床推广应用。本研究不足之处在于,选取的病例均为住院患者,且入选病例较少,缺乏多中心、大样本的研究数据支持,需进一步观察及研究。
利益相关声明:本文所有作者均声明不存在利益冲突。
作者贡献说明:乔若飞执笔撰写论文,黄璐文献整理,王凤英构思设计及修改论文。
