葡萄球菌对甲氧西林的耐药率与用药强度的相关性分析
2022-07-06王广钊蒙光义马葵芬钟丽球丘丹萍彭评志刘康海
王广钊,蒙光义*,马葵芬,钟丽球,丘丹萍,彭评志,刘康海
1.玉林市第一人民医院药学部,玉林 537000;2.浙江大学医学院附属第一医院药学部,杭州 310000;3.玉林市第一人民医院检验科,玉林 537000
2019年中国细菌耐药监测网(CHINET)监测结果显示,国内主要地区39所医院耐甲氧西林金黄色葡萄球菌(MRSA)的检出率呈逐年稳步降低趋势,从2005年的69.0%下降到2019年的31.4%;耐甲氧西林表皮葡萄球菌(MRSE)和耐甲氧西林溶血性葡萄球菌(MRSH)的检出率在2005~2019年度分别在72.4%~85.3%、61.2%~83.5%的高水平区间波动。MRSA、MRSE和MRSH 依旧是世界范围内医院和社区感染的主要病原菌之一[1-3]。葡萄球菌属对甲氧西林耐药的主要机制是由mec A 基因介导,编码青霉素结合蛋白2a(PBP 2a)以及表达mecC 基因[4-5]。然而,很多研究表明,细菌耐药率与抗菌药物使用强度(AUD)存在密切的相关性,抗菌药物的暴露增加了细菌的耐药率[6-7]。本文通过分析2012~2019年广西某三甲医院金黄色葡萄球菌、表皮葡萄球菌和溶血葡萄球菌的临床分布及耐药率变化趋势,探讨其对甲氧西林的耐药率与AUD 的相关性,为临床治疗常见葡萄球菌感染决策提供参考依据。
1 材料与方法
1.1 菌株来源
金黄色葡萄球菌、表皮葡萄球菌和溶血葡萄球菌来源于2012~2019年广西某三甲医院住院病区临床科室送检的标本,主要包括伤口拭子、血液、痰、脓液、尿液、中央导管和气管抽出液等标本,剔除同一病人相同部位的重复菌株。
1.2 菌株鉴定与药敏试验
微生物标本严格按照第3版《全国临床检验操作规范》进行操作。使用法国生物梅里埃公司的VITEK2-compact自动细菌鉴定仪和VTIKE GP鉴定卡进行病原菌鉴定及微量稀释法进行药敏分析。药敏试验及结果判断标准参考美国临床实验室标准化协会(CLSI 2011~2019年)制定的标准进行评定。质控菌株为金黄色葡萄球菌(ATCC25923、ATCC 29213)、粪肠球菌(ATCC29212)和肺炎链球菌(ATCC 49619),均购自美国典型菌种保藏中心(ATCC)。
1.3 AUD
通过医院信息系统提取2012~2019年医院住院病区常用抗菌药物的年消耗量,根据世界卫生组织推荐的限定日剂量(DDD 值),计算抗菌药物的用药频度(累计DDD 数即DDDs,DDDs=抗菌药物年消耗量÷该药的DDD 值),AUD=DDDs×100÷(同期出院患者人数×同期患者平均住院时间)。
1.4 统计学方法
采用WHONET 5.5软件分析细菌耐药监测数据,用SPSS 17.0软件对数据进行统计学分析。3种常见葡萄球菌的分离率、耐药率以及各类AUD 随时间的变化趋势采用线性回归分析(Linear regression)。资料数据符合双变量正态分布,细菌耐药率与AUD 的相关性采用Pearson 相关分析。检验水准α=0.05,P<0.05表示差异有统计学意义。
2 结果
2.1 3种常见葡萄球菌分离率
2012~2019 年该院住院病区共分离出革兰阳性菌13 362 株,其中金黄色葡萄球菌4 662 例(34.89%),表皮葡萄球菌1 559 例(11.67%),溶血葡萄球菌1 377例(10.31%)。3种常见葡萄球菌各年度的分离率均呈现较稳定的趋势(P>0.05)。见表1。

表1 2012~2019年3种常见葡萄球菌的分离率变化趋势Tab.1 Changing trend of the isolation rate of 3 common Staphylococcus species from 2012 to 2019
2.2 主要标本来源和临床分布
2012~2019 年该院检出金黄色葡萄球菌4 662例、表皮葡萄球菌1 559例和溶血葡萄球菌1 377例;在伤口拭子中检出率最高(2 148株,28.27%),其次是血液(1 236 株,16.27%)、痰(1 229 株,16.18%)和脓液(394株,5.19%)等标本。主要来源于烧伤整形外科(1 178株,15.50%),其次是重症医学科(865株,11.38%)、儿科(715株,9.41%)和骨科(653株,8.59%)等科室。
2.3 3种常见葡萄球菌耐药率变迁
2012~2019 年金黄色葡萄球对环丙沙星、甲氧苄啶/磺胺甲噁唑、克林霉素、红霉素、庆大霉素和四环素的耐药率呈逐年下降趋势(P<0.05),8年间对甲氧苄啶/磺胺甲噁唑、莫西沙星、左氧氟沙星、利福平、庆大霉素和环丙沙星的耐药率均小于30%,对青霉素、甲氧西林、克林霉素和红霉素的耐药率均大于50%,其中MRSA 检出率为45.99%~57.04%,平均值为51.59%。见表2。表皮葡萄球菌对青霉素、四环素的耐药率均呈逐年下降趋势(P<0.05),8年间对利福平、庆大霉素和莫西沙星的耐药率均小于30%,对青霉素、甲氧西林和红霉素的耐药率均大于50%,其中MRSE的检出率为80.88%~88.93%,平均值为84.35%。见表3。溶血性葡萄球菌对四环素的耐药率呈逐年下降趋势(P<0.05),对利福平的耐药率呈逐年上升趋势(P<0.01),8年间对莫西沙星的耐药率小于30%,但波动幅度较大,对环丙沙星、青霉素、甲氧西林、克林霉素、红霉素和四环素的耐药率均大于50%,其中MRSH 的检出率为86.92%~96.95%,平均值为91.36%。见表4。8年间均未检出对万古霉素或利奈唑胺耐药的葡萄球菌株。

表2 2012~2019年金黄色葡萄球菌对常用抗菌药物的耐药率及变化趋势Tab.2 Changing trend and antimicrobial resistance of Staphylococcus aureus to antibiotics from 2012 to 2019

表3 2012~2019年表皮葡萄球菌对常用抗菌药物的耐药率及变化趋势Tab.3 Changing trend and antimicrobial resistance of Staphylococcus epidermidis to antibiotics from 2012 to 2019
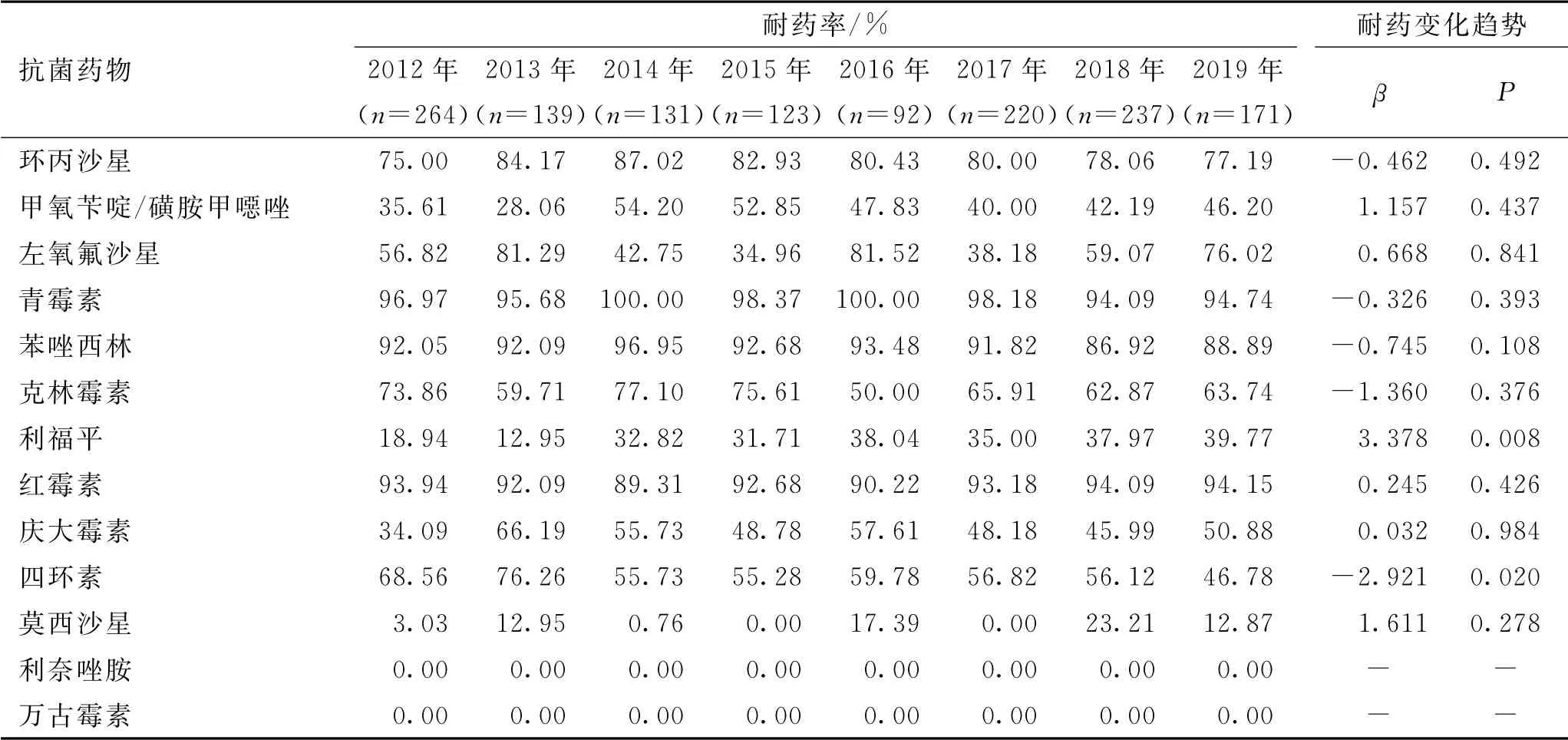
表4 2012~2019年溶血性葡萄球菌对常用抗菌药物的耐药率及变化趋势Tab.4 Changing trend and antimicrobial resistance of Staphylococcus hemolyticus to antibiotics from 2012 to 2019
2.4 抗菌药物使用情况
2012~2019 年该院住院病区16类常用抗菌药物中,β内酰胺酶抑制剂合剂、糖肽类、噁唑烷酮类、碳青霉烯类、四环素类和甘氨酰环素类的AUD 呈逐年升高趋势(P<0.05);头霉素类及第一、二代头孢菌素类、第三代头孢菌素类、林可酰胺类、膦酸类和氯霉素类的AUD 呈逐年下降趋势(P<0.05);其余AUD 呈平稳趋势。见表5。

表5 2012~2019年医院住院病区常用AUDTab.5 AUD of commonly-used antibacterial drugs in hospital inpatient wards from 2012 to 2019
2.5 细菌耐药率与AUD 相关性分析
金黄色葡萄球菌对甲氧西林的耐药率与硝基咪唑类(P<0.01)、氟喹诺酮类(P<0.05)AUD 呈正相关;表皮葡萄球菌对甲氧西林的耐药率与林可酰胺类、第三代头孢菌素类AUD 呈正相关(P<0.05);溶血性葡萄球菌对甲氧西林的耐药率与头霉素(P<0.01)、大环内酯类(P<0.05)AUD 呈正相关。见 表6。
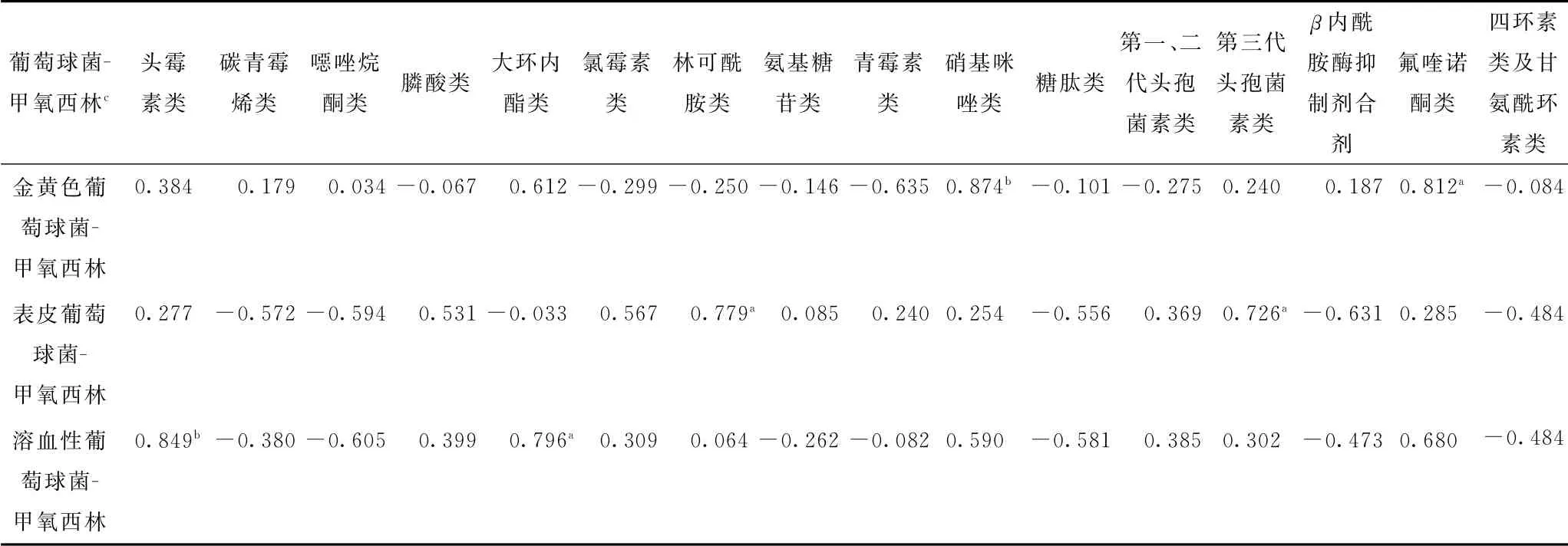
表6 3种常见葡萄球菌对甲氧西林的耐药率与AUD的Pearson相关分析Tab.6 Pearson correlation analysis between methicillin resistance of 3 common Staphylococcus species and AUD
3 讨论
该院2012~2019年3种常见葡萄球菌的分离率均呈较稳定的趋势(P>0.05),占革兰阳性菌分离率的56.86%,占所有病原菌分离率的13.87%,其已成为医院感染性疾病的主要病原菌之一。3种常见葡萄球菌主要分离自伤口拭子、血液和痰等标本,与文献报道大体相同[8-9]。其主要分布在烧伤整形外科、重症医学科等,可能与葡萄球菌常定居在皮肤和黏膜表面,容易通过接触传播,通过侵袭性操作进入免疫力低下患者的血液、痰液和尿液,并在植入物表面形成生物被膜等[9-10]。因此烧伤整形外科、重症医学科等重点科室需要通过规范手卫生、耐药菌患者隔离防护以及避免不必要的侵袭性操作等措施来加强对葡萄球菌院内感染的防控和监测。
除万古霉素、利奈唑胺等抗菌药物外,8 年间金黄色葡萄球菌对甲氧苄啶/磺胺甲噁唑、莫西沙星、环丙沙星、左氧氟沙星、利福平和庆大霉素的耐药率均小于30%,其中对莫西沙星的耐药率最低(1.00%~9.05%);表皮葡萄球菌对莫西沙星、利福平和庆大霉素的耐药率均小于30%,其中对莫西沙星的耐药率最低(1.93%~13.14%);溶血性葡萄球菌仅对莫西沙星的耐药率小于30%,但波动幅度较大(0.00%~23.21%);结果提示,以上抗菌药物可以分别作为金黄色葡萄球菌、表皮葡萄球菌和溶血性葡萄球菌感染经验治疗的首选药物,而其他类别抗菌药物则需要根据药敏试验结果选药甚至暂停使用,研究结果与文献报道基本相同[11-15]。
与CHINET 2012~2019年数据[11-14]比较,该院MRSA、MRSE 和MRSH 的检出率整体偏高,且MRSA 分离率无明显降低趋势,这可能与该院抗菌药物使用不够合理、医院感染预防和控制的管理措施不够完善、临床科室标本取材不够规范和无法很好剔除定植菌等因素有关[16-17]。大部分葡萄球菌属对甲氧西林耐药的主要机制是由mec A 基因介导,编码青霉素结合蛋白2a(PBP 2a),其与β内酰胺类抗菌药物的亲和力极低,以至于β内酰胺类抗菌药物不能有效阻碍葡萄球菌细胞壁肽聚糖层合成,从而产生对β内酰胺类抗菌药物的耐药性;而非mec A 基因介导的甲氧西林耐药机制非常罕见,主要包括表达变异的mec A 同源基因以及mecC基因[4]。金黄色葡萄球菌还可以通过修饰正常的PBPs基因、产生多种灭活酶、多种外排系统和质粒转移等途径对多种抗菌药物耐药[5]。而包括表皮葡萄球菌、溶血性葡萄球菌在内的凝固酶阴性葡萄球菌(CNS)对甲氧西林的耐药机制还与其容易在植入物表面形成顽固的生物膜来逃避宿主免疫和阻挡抗菌药物发挥作用、产生β内酰胺酶、耐药质粒转移和缺乏自溶酶等有关[10,20]。
此次研究发现,金黄色葡萄球菌对甲氧西林的耐药性与医院使用氟喹诺酮类抗菌药物的AUD 呈显著正相关(r=0.812,P<0.05)。国内外研究[16-19]也显示,金黄色葡萄球菌对甲氧西林的耐药率与医院内左氧氟沙星、环丙沙星的AUD 呈显著正相关,认为医院内左氧氟沙星、环丙沙星等喹诺酮类药物的使用是获得性MRSA 感染的独立危险因素;而导致这种结果可能与喹诺酮类抗菌药物对葡萄球菌的选择压力,通过根除皮肤和黏膜的敏感定植菌来打开生态位,反而增加定植或感染耐药菌株繁殖生长的风险以及喹诺酮类抗菌药物的亚抑菌浓度,导致金黄色葡萄球菌纤维结合蛋白的过度表达、黏附性增加等有关。针对莫西沙星的使用强度改变是否会引起金黄色葡萄球菌对甲氧西林的耐药率改变的相关性研究较少,可能与莫西沙星不仅对甲氧西林敏感的金黄色葡萄菌(MSSA)的敏感率高,而且对MRSA 的敏感率也较高,对MSSA 或MRSA 抗菌效果以及对生物被膜的清除均比左氧氟沙星、环丙沙星好,对金黄色葡萄球菌选择耐药的可能性更小有关[21-22]。除抗菌药物的选择性压力,中心静脉导管、吸痰、住院时间超过30 d、脓肿和蜂窝组织炎等均是导致院内获得性MRSA 感染的独立危险因素[23-24]。AUD 与细菌的耐药水平存在一种宏观的量化关系,当抗菌药物选择压力超过临界阈值时,耐药基因和病原菌获得生存优势,加速了细菌 耐 药 菌株 的 产 生[7,18]。但AUD 与 细菌耐药率相关性的研究结果差异性较大,耐药原因复杂,受多种因素综合影响,临床实践中需要结合患者实际病情以及药敏试验结果等多方面制定个体化的治疗方案[18]。
MRSA、MRSE和MRSH 对大部分抗菌药物高度耐药,相关指南和共识推荐首选万古霉素、利奈唑胺、替考拉宁和达托霉素等抗菌药物治疗其引起的感染[1,8];但体外研究表明,万古霉素对MSSA 的杀菌作用明显慢于β内酰胺类,治疗MSSA 菌血症和感染性心内膜炎方面的疗效显著低于β内酰胺类[25]。虽然CHINET 中无葡萄球菌对莫西沙星的耐药率数据,但 结 合 该 院 高 分 离 率 的 MRSA(45.99% ~57.04%)、MRSE(80.88% ~88.93%)和 MRSH(86.92%~96.95%),综合分析低耐药性的莫西沙星(0%~23.21%)以及葡萄球菌对甲氧西林的耐药率与AUD 相关性研究结果等多因素可知,莫西沙星可能是临床经验性治疗可疑葡萄球菌感染的不错选择,然而一旦药敏结果出来,应该结合药敏结果、感染部位和感染严重程度等因素选择抗菌药物,对甲氧西林敏感者应首选耐青霉酶类β内酰胺类抗菌药物,而对于甲氧西林耐药者万古霉素或者利奈唑胺等抗菌药物可能是更好的选择[1,25]。
耐甲氧西林葡萄球菌感染已成为医院抗感染治疗面临的严峻挑战,开展多学科联合诊疗模式和抗菌药物科学化管理,规范抗菌药物合理使用,将有助于改善临床多重耐药菌的严峻形势[26-27]。葡萄球菌对甲氧西林的耐药率与抗菌药物的选择性压力息息相关,虽然有研究提示,细菌耐药率与AUD 可能呈非线性关系[7],细菌的耐药率可能会晚于抗菌药物的使用[28],社区抗菌药物使用对细菌耐药性也有影响[17]等,但本研究结果仍为控制3种常见葡萄球菌对甲氧西林耐药率的增长、促进抗菌药物的规范合理使用、提高临床抗感染诊治水平提供了重要的参考依据。
