超声引导下局部溶栓联合PTA在AVF血栓形成中的应用*
2022-07-05卢彩宝王沂芹李墨奇何文昌马山青张月莎
卢彩宝,王沂芹,李墨奇,何文昌,马山青,张月莎,聂 凌
(陆军军医大学第二附属医院肾内科,重庆 400037)
血管通路是维持性血液透析(MHD)患者的“生命线”,保障血管通路的通畅是进行血液透析的前提条件,也是通路医生的职责。中国血液透析用血管通路专家共识(第2版)认为长期性血管通路应该首选自体动静脉内瘘(AVF)[1]。内瘘管腔狭窄是AVF常见的并发症,若未得到及时有效的纠正容易并发AVF血栓形成,而血栓形成则是导致AVF最终被迫废弃的主要原因之一,占比高达65%~85%[2-3]。既往多采用避开血栓段寻找适合位置重新制作AVF或切开取栓的术式,但存在并发症多及血管资源损耗直至完全耗竭的问题,甚至出现无血管可用的窘境。随着介入肾脏病学的发展,本院血管通路团队采用超声引导下尿激酶局部溶栓联合经皮血管成形术(PTA)治疗AVF血栓形成,具有创伤小、恢复快、疗效满意的优势,现将结果报道如下。
1 资料与方法
1.1 一般资料
本研究共纳入2018年9月至2021年3月在本院就诊的AVF血栓形成患者(排除超大瘘血栓及溶栓禁忌证)共47例,男22例,女25例,平均年龄(54.5±10.9)岁;原发病为慢性肾小球肾炎32 例,糖尿病肾病 9例,高血压肾病 1 例,梗阻性肾病 1 例,多囊肾 2例,狼疮性肾炎1例,ANCA相关性肾炎1例。本组患者均行前臂AVF吻合术,平均AVF使用时间为(33.7±34.6)个月;手术距离发现AVF震颤及杂音消失时间为24~360 h,并经彩色多普勒超声证实AVF闭塞,其中阻塞时间<72 h为24例,≥72 h为23例。患者及家属签署尿激酶溶栓和PTA知情同意书。
1.2 方法
1.2.1治疗方法
患者取仰卧位,上肢呈外展位平放于手术台,超声引导下局部麻醉穿刺患者瘘静脉或远端桡动脉,置入短导丝、5F或6F血管鞘(日本泰尔茂公司),拔除鞘芯及短导丝,之后插入80 cm×0.89 mm超滑导丝(美国波士顿科学公司),在超声引导下导丝穿过AVF血栓段血管,根据血管直径,选择球囊直径5~6 mm、长度4 cm的球囊导管(美国波士顿科学公司),将球囊导管沿导丝置于AVF血栓段,止血带阻断瘘静脉近心端血流,拔除导丝,随后边缓慢撤退导管边经导丝腔缓慢注射尿激酶溶液(20 000 U/mL),总剂量为20 000~150 000 U,注射时间1~3 min,尿激酶注射完毕后将球囊退至导管鞘尖端,向球囊内注入肝素盐水使球囊扩张阻断局部血流并释放止血带,用手按摩栓塞段血管,使尿激酶与血栓充分混合,1~10 min后,内瘘血管可扪及搏动,吸出球囊内液体使其保持负压状态,超声检查内瘘血管,若存在狭窄,则行球囊扩张治疗。将球囊定位于狭窄处,球囊内注入肝素盐水逐渐加压扩张狭窄段血管直至狭窄完全解除,扩张后超声显示血管狭窄消失、血流通畅、血管壁光整或残留附壁血栓不影响血流量表示成功,效果满意后拔除导丝、球囊导管及鞘管。术后给予低分子肝素2 000~5 000 U皮下注射,每天1次,疗程3~5 d。
1.2.2疗效评估
血栓脱落/残留附壁血栓不影响血流通畅,残余狭窄小于30%,血流量大于500 mL/min为临床成功;初级通畅为AVF接受介入治疗后在随访期间未进行手术或介入干预而保持通畅;次级通畅为AVF接受介入治疗后在随访期间内发生狭窄或血栓事件,但通过介入治疗仍能恢复AVF通畅。
1.3 统计学处理
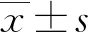
2 结 果
2.1 手术成功率和并发症发生情况
46例患者经尿激酶局部溶栓联合PTA治疗后成功开通,另有1例患者因导丝未能通过血栓段改为开放手术,解剖成功率为97.9%,临床成功率为97.9%。尿激酶与血栓接触时间为1~10 min,平均(4.5±2.7)min,大部分患者5 min以内栓塞部位瘘管可触及搏动;部分患者球囊导管撤出后可立即触及内瘘搏动(桡动脉远端入路),2例患者未触及明显震颤及搏动感。溶栓后超声检查发现部分患者内瘘血流恢复通畅,但46例成功开通患者血栓段内瘘血管均存在不同程度的管腔狭窄,继而行PTA治疗。3例发生皮下血肿,予以局部压迫后未继续扩大,2周内逐渐吸收。未发生严重出血、肺栓塞等严重并发症。根据狭窄部位,溶栓后行球囊扩张治疗,术后当天或第2天进行穿刺透析,上机血流量200~300 mL/min。
2.2 术后AVF初级通畅率和次级通畅率
术后每1~3个月进行随访观察,截至2021年9月,每例患者随访6~36个月,平均随访(24±10)个月。根据临床体征及血管超声检查结果,28例AVF维持通畅,18例AVF再次狭窄或闭塞,其中13例经1次或多次溶栓及球囊扩张治疗后恢复通畅,5例AVF未能开通,重新行AVF成形术或人工血管。术后1、6、12、24个月初级通畅率分别为95.6%(44/46)、84.8%(39/46)、81.6%(31/38)和69.7%(23/33);术后1、6、12、24个月次级通畅率分别为97.8%(45/46)、93.5%(43/46)、94.7%(36/38)和93.9%(31/33)。Kaplan-Meier生存分析比较患者溶栓联合PTA术后AVF通畅率,术后2年初级通畅率低于次级通畅率,差异有统计学意义(χ2=8.305,P<0.01),见图1。
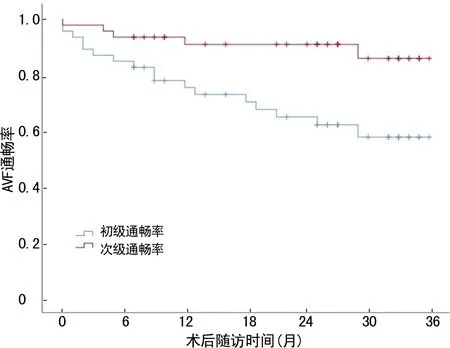
图1 患者溶栓联合PTA术后初级通畅率和次级通畅率比较
3 讨 论
血管内皮损伤、血流瘀滞和血液高凝状态是造成深静脉血栓形成的三大因素[4]。MHD患者多存在高龄、糖尿病、高凝状态等血栓形成的危险因素,加之反复定点式穿刺、拔针后压迫止血力量过大、加压包扎过紧及时间过长、低血压状态、血栓性静脉炎等,易导致内瘘血栓形成[5]。AVF血栓形成多见于吻合口附近或吻合口外的静脉狭窄处,目前对于AVF血栓形成的治疗方法主要有手法按摩、药物溶栓、Fogarty导管取栓、手术切开取栓、器械血栓清除、PTA及支架置入。TURMEL-RODRIGUES等[6]认为,AVF血栓均合并管腔狭窄,超过85%的移植物血管血栓的患者中同时存在血管狭窄。单纯的手法按摩或药物溶栓而不对内瘘狭窄进行治疗,不仅难以维持正常的血液透析所需流量,患者会很快再次出现血栓形成[7]。PTA是治疗AVF管腔狭窄常用的介入性技术,与开放手术相比,介入治疗具有创伤小、并发症少、可重复进行等优势,并保留了可利用血管的长度[8-11]。但是,单纯PTA对于AVF血栓形成的治疗效果并不理想,术中血栓常常无法完全清除,被球囊挤压后贴附于血管壁,还有些报道会发生无症状的肺栓塞[12-13]。有时术中、术后很快再次形成血栓导致手术失败,继而需要开放手术,创伤大且损失宝贵的血管,因此限制了此项技术在内瘘血栓形成中的广泛应用。为克服其不足,国内外相继开展溶栓联合PTA治疗AVF血栓[14-16]。溶栓药物的使用有全身和局部溶栓两种方式:(1)全身使用溶栓药物,很难到达血栓部位,剂量小浓度不足以溶栓,剂量大则易发生出血并发症,重则危及生命;(2)血栓内局部溶栓可在较小的剂量下达到较高的药物浓度,全身出血性风险降低,但操作难度较大,目前主要有溶栓导管或留置针持续微泵注射溶栓药物两种方式,耗时较长,且局部注射溶栓药物时,药物不易保留会被血液冲走。
如何将溶栓药物保留在血栓部位,用最少的溶栓药物使血栓溶解是介入医生值得研究的课题。为解决上述问题,作者在局部注射尿激酶之前使用止血带阻断血栓段血管以上部位,待尿激酶注射完毕后将球囊退至导管鞘尖端,使用压力泵向球囊内注入肝素盐水使其扩张进而阻断局部血流,使尿激酶停留在血栓部位,避免被血流冲走。按摩血栓段血管,使尿激酶与血栓充分混合2~5 min后,松开止血带,回抽球囊内盐水,内瘘多可恢复震颤或出现搏动,如发现内瘘血管狭窄,再依次置入导丝、球囊行PTA。有些情况下,AVF含有大量血凝块。尤其是对于大的动脉瘤样AVF,有时称为“超大瘘”,应谨慎斟酌是否采用血管内方法治疗这类病例,因为极有可能引起肺栓塞,造成灾难性结局。本组成功开通的46例病例均未发生症状性肺栓塞,可能与内瘘血栓负荷较小有关,即使有血栓脱落也不足以出现症状,这与既往研究结果相符。所有患者未发生大出血及其他并发症,具有良好的安全性。同时取得了较高的中长期通畅率,其中术后12、24个月初级通畅率分别为81.6%和69.7%;术后12、24个月次级通畅率分别为94.7%和93.9%,说明尿激酶局部溶栓联合PTA具有良好的有效性。术后2年初级通畅率低于次级通畅率(69.7%vs.93.9%),差异有统计学意义(χ2=8.305,P<0.01),提示超声引导下尿激酶局部溶栓联合PTA治疗可以反复应用于AVF血栓形成的患者,可有效提高AVF的通畅率,延长内瘘的使用寿命。
穿刺入路的选择:本组21例患者采用了经瘘静脉朝向吻合口逆血流方向穿刺,25例患者由桡动脉远心端朝向吻合口方向顺行穿刺,如有必要可进行多点穿刺置入导管鞘。瘘静脉穿刺较为容易,但血栓形成后,瘘静脉可能塌陷,导致穿刺困难,可以阻断瘘静脉近心端使其扩张利于穿刺,但不宜阻断时间过长,否则有形成血栓的风险。导丝须穿过血栓段瘘血管并尽可能通过吻合口到达近心端桡动脉。如果AVF为头静脉-桡动脉端侧吻合且桡动脉比较粗大,可选择桡动脉远心端朝向瘘静脉方向,使导丝穿过血栓到达肘窝水平。术中根据患者体重及凝血状态,经鞘管注入20~30 mg肝素,防止术中新鲜血栓的形成。术后瘘静脉穿刺点以6-0血管缝线8字缝扎后轻轻压迫1~5 min多可止血,创可贴即可覆盖穿刺点,24 h内拆除缝线,桡动脉入路一般给予压迫止血。至于围手术期是否需要抗凝及是否需要长期抗凝维持治疗,目前尚无统一认识与应用标准。本组患者术后给予低分子肝素2 000~5 000 U皮下注射,每天1次,疗程3~5 d。作者认为应该遵循个体化用药原则,既能起到预防血栓的作用,又能将出血风险控制在最低程度。
对于顽固的弹性回缩病变或难以扩张的狭窄病变引起的内瘘栓塞,已有研究者尝试使用各种不同类型的球囊如切割球囊、药物洗脱球囊来治疗,取得了近中期良好的通畅率,但远期疗效仍需观察[17-18]。也有人提倡使用外科方法治疗AVF血栓,与血管内治疗比较,两种治疗方式无明显差异,两种方法可互为补充[19]。
AVF的功能障碍是导致MHD患者住院的主要原因之一,内瘘狭窄和血栓形成仍然是临床治疗中的一个难题。因此,保护好有限的自体血管资源非常重要,建议对患者血管通路进行定期监测,发现通路狭窄后尽早进行球囊扩张,以减少血栓形成的发生。一旦发生内瘘血栓,及早进行干预。本研究结果显示,超声引导下尿激酶局部溶栓联合PTA是治疗AVF血栓形成的安全、有效的方法,术后取得了较高的成功率和长期通畅率,是维持AVF长期通畅的有效手段。
