白内障术后眼内炎患者血清IL-6、IFN-γ、IL-23的变化及其临床意义研究
2022-06-27殷巧艳李立刚姜旭光宋泽娟
殷巧艳,李立刚,姜旭光,宋泽娟
西安爱尔古城眼科医院:1.青光眼白内障科;2.眼底病科,陕西西安 710014;3.西安市第一医院眼科,陕西西安 710002
白内障为眼科常见的可逆性致盲性眼病,据统计65~74岁的中国人群发病率为20%~30%[1]。目前眼科手术是治疗白内障的唯一有效方法,可有效缓解临床症状,改善患者视力。眼内炎是白内障术后最严重的并发症,其国内发病率虽然较低,仅0.033%~0.110%[2-3],但可导致严重的视力损伤,严重影响手术效果,预后极差。因此,早期诊断术后眼内炎并及时予以治疗尤为重要。目前,眼内炎的诊断主要通过穿刺玻璃体或前房进行病原菌分离,但病原菌培养时间长、阳性率低,不利于其早期治疗。既往研究指出,炎性反应与眼内炎的发病和进展关系密切[4-5]。为此,本研究观察白内障术后眼内炎患者血清白细胞介素(IL)-6、γ-干扰素(IFN-γ)、IL-23的水平变化,现报道如下。
1 资料与方法
1.1一般资料 选取2015年8月至2021年4月西安爱尔古城眼科医院收治的白内障术后眼内炎患者34例(34眼)设为研究组,男20例,女14例;年龄60~80岁,平均(72.53±6.27)岁;病程3~14年,平均(6.51±1.40)年;手术时间5~20 min,平均(13.25±4.10)min;其中行晶状体超声乳化术13例,白内障囊外摘除或晶状体摘除术21例。纳入标准:(1)白内障诊断符合美国眼科学会诊断指南[6];(2)符合术后6周内眼内炎诊断标准[7]:术后6周内出现患眼疼痛明显加重,畏光流泪,视力骤降,甚至无光感,眼睑痉挛,结膜水肿、充血,结膜囊的黄色分泌物增多,玻璃体混浊或伴前房积脓、虹膜纹理消失等症状和体征,B超检查提示玻璃体内有团球状混浊,视网膜无明显异常;(3)血常规提示白细胞计数水平升高,为11×109/L~17×109/L;(4)玻璃体穿刺取玻璃体液培养证实有细菌或真菌感染。排除标准:(1)外伤性眼内炎及晶状体皮质残留所致眼内炎;(2)合并结膜炎、沙眼及角膜炎等感染性眼病;(3)免疫系统异常、肝肾功能不全及肿瘤患者;(4)合并急、慢性感染者。另选取术后未并发眼内炎患者30例(30眼)设为对照组,男17例,女13例;年龄60~80岁,平均(72.81±6.40)岁;病程3~15年,平均(6.37±1.50)年;手术时间5~20 min,平均(13.35±3.96)min。两组患者性别、年龄、病程及手术时间等资料的差异无统计学意义(P>0.05),具有可比性。本研究符合《赫尔辛基宣言》相关要求,且经医院伦理委员会批准,所有患者均签署知情同意书。
1.2方法
1.2.1病原菌分离鉴定 依据《全国临床检验操作规程》对眼内炎患者行前房穿刺,抽取0.3 mL房水,使用全自动微生物鉴定系统[梅里埃诊断产品(上海)有限公司,VITEK-32型]鉴定病原菌,统计革兰阳性菌、革兰阴性菌及真菌。
1.2.2外周血IL-6、IFN-γ、IL-23测定 采集所有患者清晨空腹肘静脉血3 mL,抗凝、离心后取血清,采用酶联免疫吸附法测定两组患者血清及研究组患者房水标本IL-6、IFN-γ、IL-23水平,试剂盒购自美国eBioscience公司,检验操作由检验科人员严格按试剂说明书执行,检测仪器为3550UV型全自动酶标仪(美国Bio-Rad 公司)。
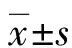
2 结 果
2.1术后眼内炎患者临床特征及病原菌分布情况 研究组术后眼内炎发病时间均在术后7 d内,均表现为视力明显下降,并伴有眼部刺激、畏光流泪及头痛等症状;裂隙灯检查表现为眼睑水肿和结膜充血红肿,角膜水肿混浊22眼(64.71%),前房积脓12眼(35.29%)。前房穿刺取房水培养共分离出36株病原菌,其中革兰阳性菌30株(83.33%),主要为表皮葡萄球菌18株(50.00%)、粪肠球菌与金黄色葡萄球菌各6株(16.67%);革兰阴性菌6株(16.67%),主要为铜绿假单胞菌4株(11.11%)、肺炎克雷伯菌2株(5.56%),见表1。

表1 白内障术后眼内炎病原菌分布情况(n=36)
2.2两组患者IL-6、IFN-γ、IL-23水平比较 研究组血清IL-6、IFN-γ、IL-23水平均高于对照组(P<0.05);研究组房水与血清中IL-6、IFN-γ、IL-23水平的差异均无统计学意义(P>0.05),见表2。
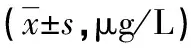
表2 对照组与研究组IL-6、IFN-γ、IL-23水平比较
2.3血清IL-6、IFN-γ、IL-23对术后眼内炎的诊断效能 血清IL-6、IFN-γ、IL-23诊断术后眼内炎的曲线下面积(AUC)依次为0.631(95%CI:0.581~0.719)、0.705(95%CI:0.625~0.810)、0.736(95%CI:0.631~0.856),均低于0.750;但三者联合检测的AUC为0.787(95%CI:0.681~0.860),灵敏度和特异度分别为77.89%、76.59%,均高于各指标单独检测(P<0.05),见表3。
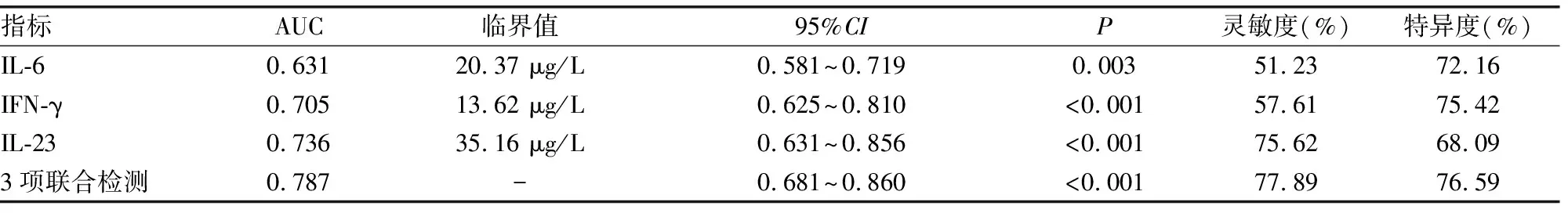
表3 血清IL-6、IFN-γ、IL-23对术后眼内炎的诊断效能
3 讨 论
眼内炎为白内障术后威胁患者视力的严重并发症之一,其发病因素较多,年龄、糖尿病、高血压、手术时间、玻璃体溢出等均为术后并发眼内炎的影响因素[8]。目前,术后眼内炎的发病机制尚未完全阐明,较多学者认为致病菌经手术切口侵入眼内是其主要致病原因[9],也有研究发现,在予以规范化抗菌药物治疗且未分离出病原菌的情况下,眼内炎仍存在[10-11]。因此,尚不能明确眼内炎是宿主的免疫反应引起的还是由感染引起的。但可明确的是,眼内炎发病后伴明显局部炎性反应,且随病情迁延不愈炎性反应加重[12]。目前的研究报道,血清炎症指标诊断眼内炎的特异度和灵敏度均较低,仍不能有效诊断术后眼内炎,应用价值有限[4-5]。
细菌感染是白内障术后并发眼内炎的主要原因,而病原菌分离培养是眼内炎诊断的重要方法,对了解病原菌分布和抗菌药物的选择具有重要的参考价值。报道显示,眼内炎致病菌中革兰阳性菌占80%,以表皮葡萄球菌、头状葡萄球菌为主[13]。本研究经房水培养共分离出36株病原菌,其中革兰阳性菌30株(83.33%),主要为表皮葡萄球菌18株(50.00%)、粪肠球菌与金黄色葡萄球菌各6株(16.67%);革兰阴性菌6株(16.67%)。该结果与既往研究报道基本一致[13-14]。因此对眼内炎的临床治疗可针对以上病原菌使用抗菌药物。
本研究发现,术后眼内炎患者血清IL-6、IFN-γ、IL-23水平均高于未并发眼内炎患者,且术后眼内炎患者房水与血清中上述各指标水平的差异无统计学意义(P>0.05),提示眼内炎患者局部炎性反应活跃,血清中IL-6、IFN-γ、IL-23水平可反映眼部炎性反应情况。辅助性T淋巴细胞(Th)17、Th1在调节病原体增殖中发挥着重要的作用,其中Th17可通过分泌IL-17、IL-6、IL-1β等炎症因子介导炎性反应,引起视网膜破坏;同时IL-6又能促进CD4+细胞向Th17分化,进一步促进局部炎性反应[15];而IL-23是维持Th17功能的重要细胞因子,可促进IL-17、IL-6等因子大量分泌,并可诱导活化巨噬细胞及T淋巴细胞,上调促炎因子分泌,从而引发和加重眼内和全身性炎性反应。IFN-γ主要由Th1分泌,能激活巨噬细胞发挥促炎作用,并能诱导T淋巴细胞向Th1分化,增强肿瘤坏死因子(TNF)介导的视网膜损伤敏感性,并通过释放趋化因子启动T淋巴细胞、自然杀伤细胞等免疫细胞参与到眼内炎性反应中。本研究通过绘制ROC曲线发现,血清IL-6、IFN-γ、IL-23单独诊断术后眼内炎的AUC均较小,效能较低,但三者联合检测诊断时AUC为 0.787(95%CI:0.681~0.860),灵敏度和特异度分别为77.89%、76.59%,均高于各指标单独检测(P<0.05),提示血清IL-6、IFN-γ、IL-23联合检测是白内障术后眼内炎诊断的潜在指标,具有较高的研究价值。当然,本研究尚存在部分局限性,如研究样本量较小、各指标未进行多时间点检测等,后续仍有待扩大研究样本量,进一步完善研究。
综上所述,白内障术后眼内炎患者血清IL-6、IFN-γ、IL-23水平均显著升高,三者联合检测在眼内炎的诊断中具有较高的参考价值,值得深入研究。
