银屑病甲损害与超声下远端指间关节改变的相关性分析
2022-06-21林维茹王秀环李建可张兆光刘国艳
林维茹 王秀环 李建可 张兆光 杨 青 刘国艳
1山东第一医科大学附属皮肤病医院(山东省皮肤病医院),山东省皮肤病性病防治研究所,济南,250022;2潍坊医学院,潍坊,261000;3潍坊医学院附属医院,潍坊,261000
关节病型银屑病(psoriatic arthritis, PsA)是一种主要侵犯皮肤以及肌肉骨骼系统的慢性炎症性疾病,外周关节及中轴关节都有可能受累,PsA在我国银屑病患者中的患病率为6%~13%[1,2]。该病多起病隐匿,关节损害可早于或晚于皮肤损害,严重可导致关节畸形。早发现早治疗是预防PsA发生畸残的主要策略之一,目前有研究证实甲损害是PsA发病的危险因素[3]。末端指间关节(distal interphalangeal joint,DIP)作为与甲单元最为密切的关节结构,其受累是PsA的常见表现[4]。附着点炎被认为是PsA早期炎症过程的触发中心[5]。附着点部位的炎症反应,通过炎性因子的释放和扩散,引起相邻关节滑膜病变,进而引起关节骨质改变。本研究选择中重度寻常型PsO患者和PsA患者,通过肌骨超声评估指甲和深部结构、远端指间关节病变情况,探索银屑病患者甲损害与超声下远端指间关节改变的关系。
1 资料与方法
1.1 临床资料 收集2021年6月至2021年10月就诊于山东省皮肤病医院的中重度寻常型银屑病患者和关节病型银屑病患者。纳入标准:①PsA组符合caspar诊断标准[6];②PsO组符合中重度银屑病(psoriasis, PsO)诊断标准[7],为寻常型银屑病患者,无明显关节疼痛、肿胀;两组患者知情同意下均接受甲板、甲床、甲母质及远端指间关节的超声检查。排除标准:①有类风湿性关节炎、痛风等导致其他手部骨关节炎的病史;②近期有指甲外伤或长期从事体力劳动者;③合并甲癣者;④3个月内接受过系统治疗者。
收集患者基本信息包括年龄、性别、有无家族史等,银屑病严重程度用PASI评分[8]及体表受累面积(BSA)评分表示,甲损害的严重程度用mNAPSI评分[9]表示。记录患者甲损害类型包括甲母质相关甲损害:甲凹点、白甲、甲半月红斑和甲碎裂,甲床相关甲损害:油滴甲、裂片状出血、甲剥离和甲下角化过度。
1.2 超声检查 同期由两位超声科医师共同完成,超声检查设备采用GE LOGIQ S8超声显像仪。检查医师不知晓患者资料,对患者的DIP关节进行横向和纵向观察。
在指甲的中1/3处测量患者的甲板厚度:腹侧甲板和背侧甲板之间的垂直距离、甲床厚度:腹侧甲板至远节指骨骨皮质之间的距离,同时测量远端甲母质厚度:腹侧甲板与远节指骨骨皮质在远端甲母质处的距离(图1a)。在DIP关节间隙、指伸肌腱附着点部位及甲床部位使用多普勒(power Doppler, PD)超声扫描评估局部血流情况。对甲床及甲母质部位的血流信号进行评估分级:1级<25%的区域中见融合信号,2级25%~50%的区域中的融合信号,3级>50%的区域的融合信号[10](图1b)。根据OMERACT超声组共识[11]定义肌骨超声下的病理改变。骨侵蚀:在两个垂直平面上观察到关节内骨面不连续。骨赘形成:骨表面强回声团块。关节积液:关节腔内的无回声区,可移位和压缩,不显示多普勒信号。滑膜炎:关节腔内的异常低回声区,不可移位及压缩,可显示多普勒信号。附着点炎:肌腱增粗/肌腱附着处可见异常低回声/附着点处多普勒信号增多/附着点处骨质改变(图2、3)。

图1 1a:超声表现 1甲母质厚度,2甲床厚度,3甲板厚度;1b:多普勒信号评估甲床及甲母质部位血流信号等级

图2 指伸肌腱附着点增粗,回声减低(粗箭头),骨侵蚀、骨赘形成(细箭头) 图3 关节积液
1.3 统计学方法 采用SPSS 25.0统计学软件进行分析,计量资料使用(均数±标准差)或中位数和四分位数间距表示,两组之间的比较使用独立样本t检验或Mann-Whitney U检验;计数资料使用频数和百分比表示,组间比较使用卡方检验。两组间等级资料的比较采用秩和检验,相关性分析采用二元logistic回归。P<0.05表示有统计学意义。
2 结果
2.1 一般资料 共纳入中重度PsO组患者38例,PsA组患者35例。与中重度PsO组相比,PsA组女性患者比例更高(P=0.008),两组间年龄有统计学差异(P<0.001),余基线水平无明显差异。PsA组患者更易发生甲损害(P=0.028)且甲损害发生时总mNAPSI评分高于中重度PsO组(P=0.042)。超声检查发现,PsA组中更易发现指伸肌腱附着点炎及骨赘(P<0.001)。见表1。

表1 中重度PsO患者和PsA患者基本临床资料比较
2.2 两组甲板、甲床、甲母质的比较 比较中重度PsO组和PsA组的甲板厚度、甲床厚度、远端甲母质厚度,发现两组甲板厚度之间有统计学差异(0.68±0.15 vs 0.75±0.17,P<0.001),甲床厚度、甲母质厚度之间无统计学差异(表2)。两组间甲床血流信号强度和甲母质血流信号强度无明显差异(P=0.956,P=0.743)。

表2 两组甲超声测量结果的比较
2.3 同一手指水平甲损害与肌骨超声下的改变比较 对380根中重度PsO患者的手指和350根PsA患者的手指进行分析,在中重度PsO患者的手指中,甲损害组指伸肌腱附着点炎(11.4% vs 2.6%,P<0.001)、关节积液的检出率(35.6% vs 12.6%,P<0.001)均高于无甲损害组, 骨赘的检出率相近(P=0.12)。PsA患者的手指中,甲损害组指伸肌腱附着点炎(41.2% vs 13.9%,P<0.001)、关节积液(33.3% vs 20.8%,P=0.008)、滑膜炎(8.5% vs 2.3%,P=0.011)、骨侵蚀(25.4% vs 8.1%,P<0.001)、骨赘形成(36.2% vs 18.5%,P<0.001)的发生率高于无甲损害组。表3详尽地描述了所有患者730根手指,在同一手指水平甲损害有无与DIP关节病变关系的比较结果。

表3 所有患者同一手指甲损害与DIP关节末端病变的比较
2.4 指伸肌腱附着点炎与甲损害类型的比较 对所有PsO和PsA患者730根手指的甲损害情况进行分类并统计每个指甲的mNAPSI评分(表4)。有指伸肌腱附着点炎组甲剥离、白甲、甲凹点的发生率高于无指伸肌腱附着点炎组, 前者mNAPSI评分较高,均P<0.001。

表4 所有患者同一手指指伸肌腱附着点炎与甲损害情况的比较
将这4个变量纳入二元Logistic回归模型(表5), 分析发现mNAPSI评分(P=0.002;OR1.39;95%CI1.13~1.70)、甲剥离(P=0.007;OR2.01;95%CI1.21~3.34)、甲凹点(P=0.017;OR2.02;95%CI1.13~3.60),与指伸肌腱附着点炎显著相关。
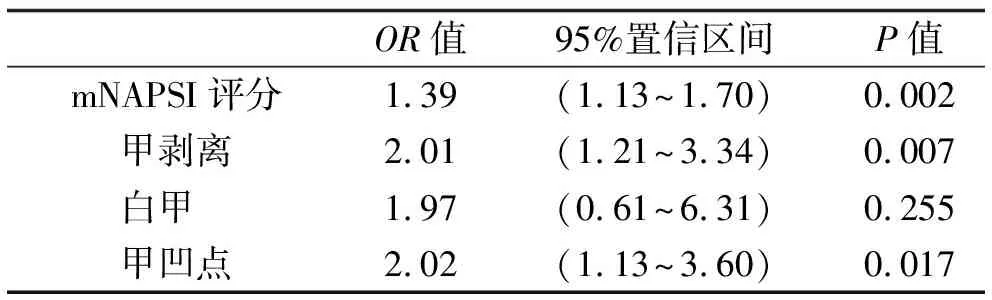
表5 二元logistic回归模型结果
3 讨论
据报道,PsA在全世界普通人群中的患病率从0.1%~1%不等[12,13],男、女发病率的研究结果不一[12,14,15]。目前诊断PsA存在挑战性,主要是因为没有特定的症状,而且缺乏诊断生物标记物,当前没有完全有效的血清自身抗体或其他有助于筛查和早期诊断的生物标志物。研究显示甲损害是PsA发病的风险因素[16]。甲板、近端甲皱襞、甲母质、甲床、甲下皮组成甲单元,与临近的肌腱、韧带等结缔组织相连,将甲板整合到肌肉骨骼系统中,各结构连接紧密[17]。附着点炎指韧带、肌腱、筋膜等附着于骨质部位发生的炎症反应。附着点炎可以通过炎性介质的释放继而触发关节滑膜的病理改变,这些部位炎症的扩散引起破骨细胞细胞因子(特别是RANKL)激活,破骨细胞分化、成熟,导致骨侵蚀,为了维持该微环境中的骨平衡,骨侵蚀的过程往往伴随着骨形成[18]。这一系列的病理变化最终发展为PsA。手、足远端指间关节受累在PsA中尤为普遍,手远端指间关节炎、末端指骨骨侵蚀是PsA的常见表现之一[19,20]。依据解剖关系,指伸肌腱是与甲单元关系最紧密的结构,其纤维延伸至甲根部及甲母质,与指伸肌腱距离最近的为DIP关节腔,炎症可在该部位扩散,据此我们推测银屑病甲损害与指伸肌腱附着点炎有关,进而与DIP关节腔内病变有关。目前这方面的研究较少,大多数研究没有明确指出病变指甲与DIP关节是否在同一手指上,或者这是一种更普遍的关系。Lai[21]等借助X线在同一手指上进行了分析,发现在所有的甲损害类型中,甲碎裂和甲剥离在表现为DIP关节炎的手指指甲中更为常见(P<0.001;P=0.003)。近年来肌骨超声在骨关节疾病诊断中的应用逐渐增多,较X线检查操作灵活,重复性好,分辨率高,具有更广阔的临床应用前景及推广价值,我们的研究借助肌骨超声进行。
本研究发现,PsA好发于女性患者,与Zenke等[22]的研究相同。PsA组患者的发病年龄较中重度PsO组大,平均年龄为45.86岁,这与疾病本身特征有关,也可能与诊断延迟有关。较中重度PsO组患者,PsA组患者超声下更常发现骨赘,我们推测可能与PsA组患者年龄偏大,存在退行性变有关。研究中发现PsA组患者的指甲受累明显多于PsO组(P=0.028),这与既往研究结果一致(P=0.015)[22]。有研究报告PsA患者的指甲受累发生率超过85%,PsO患者的指甲受累发生率15%~50%[23-26]。我们的研究中,PsA患者指甲受累的发生率为85.7%,中重度PsO患者为63.2%。纳入的中重度PsO患者与PsA患者之间PASI评分及BSA无统计学差异,在一定程度上反应了Ps A患者的银屑病严重程度较高,这可能与我们的纳入标准限定和样本量较小有关,后续需要加大样本量,随机纳入寻常型银屑病患者进行分析进一步证实该推断是否成立。我们发现PSA组患者mNAPSI评分高于中重度PSO组,而以往Krajewska-Wodarczyk等[27]在比较了38例PsO患者和31例PsA患者的mNAPSI评分后未发现显著差异,同样需要未来研究结果的证实。
既往研究发现与健康对照组相比,PsO组和PsA组患者的甲板、甲床和甲母质厚度都有所增加,同时观察到甲床和甲母质的PD信号增加[27-29]。然而,Aydin等[30]报道与健康对照组比较,PsO和PsA患者甲床PD信号降低。我们进行了银屑病亚型之间的分析,发现中重度PsO组患者和PsA组患者在甲床厚度、甲母质厚度、甲床及甲母质PD信号强度上无明显差异,PsA组患者甲板厚度高于PsO组(P<0.001)。研究结果差异较大可能与超声设备灵敏度、多普勒设置、操作者经验等有关。
Ash等[31]发现PsO患者中,有临床指甲受累者出现全身性亚临床附着点炎的比例较高。王秀环等[32]做了甲损害与指伸肌腱附着点炎的相关性分析,得出相对危险度OR为3.5(95%CI1.4~8.9)。我们借助肌骨超声评估了两组患者DIP关节,分别根据有无临床甲损害进行亚组分析,结果显示两组患者的手指中甲损害组指伸肌腱附着点炎的发生率均高于无甲损害组(P<0.05)。既然中重度PsO患者和PsA患者在同一手指水平上,指伸肌腱附着点炎的发生均与甲损害有关,我们将所有患者的手指进行总和分析得出相同结论(P<0.001)。进一步探讨指伸肌腱附着点炎与甲损害类型及mNAPSI评分的关系,经 Logistic回归分析发现mNAPSI评分、甲剥离、甲凹点,与指伸肌腱附着点炎显著相关(OR1.39, 95%CI1.13~1.70;OR2.01,95%CI1.21~3.34;OR2.02, 95%CI1.13~3.60)。既往Love等发现,甲剥离是小关节受累危险因素(OR3.42,95%CI1.41~8.92)[33]。Zenke等[22]发现甲凹点与DIP附着点炎有关。与我们的研究相比这些研究对甲损害与附着点炎关系的探讨未明确指甲改变与指伸肌腱附着点炎是否在同一手指上。
本研究表明甲损害与相邻DIP关节病变有关,支持了该部位的解剖理论。指伸肌腱附着点炎的发生与mNAPSI评分、甲剥离、甲凹点显著相关。提醒临床医师关注甲损害严重程度及特点,早期干预,预防附着点炎乃至进一步关节损害的发生。本研究的局限性在于虽然得出了甲凹点与指伸肌腱附着点炎相关性最强,但未对甲凹点的数量进行记录,未来的研究中可以对甲凹点数量进行分层分析。纳入的35例PsA患者中,远端指(趾)间关节炎型3例(8.6%),非对称性寡关节炎型20例(57.1%),多关节炎型3例(8.6%),残毁型关节炎型7例(20%),脊柱关节病型2例(5.7%)。因样本量较小,未对各分型与甲损害的关系进行探讨。今后需要加大样本量进行前瞻性研究以证实本研究结果。
