重症颅脑损伤合并肺部感染血清IL-17、TNF-α与Bcl-2、Bax关系及联合检测价值
2022-06-21张人菁黄焰霞邓云新陈德昌
张人菁 黄焰霞 邓云新 陈德昌
肺部感染是重症颅脑损伤严重并发症之一,发生率高达19.9%~33.5%[1]。相关研究还表明,细胞因子网络失衡可能参与重症颅脑损伤发生,从而释放白三烯等多种炎症介质,打破肺内氧化与抗氧化平衡,进而加剧肺部炎症[2]。白细胞介素17(Interleukin 17,IL-17)具有强大的募集粒细胞、促进多种炎症细胞因子释放的作用,参与机体炎症及免疫性疾病的发生、发展[3]。肿瘤坏死因子-α(Tumor necrosis factor-α,TNF-α)在机体炎症反应及免疫调节中具有重要作用,可促进炎症细胞黏附、游走及浸润[4]。凋亡蛋白B 淋巴细胞瘤-2 蛋白(B-lymphoma-2,Bcl-2)、B 淋巴细胞瘤-2 相关X 蛋白(B lymphocytoma-2 associated X protein,Bax)能改变线粒体外膜通透性,控制细胞凋亡因子释放。本研究首次综合分析重症颅脑损伤合并肺部感染患者血清IL-17、TNF-α、Bcl-2、Bax 水平变化意义。报道如下。
1 资料和方法
1.1 一般资料
选取上海交通大学医学院附属瑞金医院2018年1月至2020年8月重症颅脑损伤患者115 例,根据是否合并肺部感染分为感染组(41 例)、未感染组(74例)。两组年龄、性别、格拉斯哥昏迷指数评分(GCS)、体质量、疾病类型比较,差异无统计学意义(P>0.05),见表1。本研究经本院医学伦理委员会批准。
表1 两组一般资料比较[(±s),n(%)]Table 1 Comparison of two groups of general data[(±s),n(%)]

表1 两组一般资料比较[(±s),n(%)]Table 1 Comparison of two groups of general data[(±s),n(%)]
一般资料性别(男/女)年龄(岁)体质量(kg)GCS 评分(分)疾病类型重度脑挫裂伤急性颅内血肿蛛网膜下腔出血弥漫性轴索损伤原发性脑干伤感染组(n=41)28/13 45.29±6.31 53.72±3.96 5.20±0.58未感染组(n=74)50/24 44.97±5.86 54.10±4.04 5.25±0.63 t/χ2值0.006 0.273 1.063 0.419 0.159 P 值0.937 0.785 0.290 0.676 0.997 14(34.15)11(26.83)8(19.51)3(7.32)5(12.20)25(33.78)19(25.68)14(18.92)7(9.46)9(12.16)
纳入标准①感染组均符合以下相关要求[5]:a.出现咳嗽咳痰、胸闷气喘、发热等症状;b.听诊可闻及肺部啰音;c.经X 线胸片显示新发肺部浸润性病变影;d.白细胞计数(WBC)≥10×109/L;e.经痰培养证实肺部感染;②未感染组经检查显示无任何部位、器官感染发生;③两组均符合以下要求:a.GCS 评分3~8 分;b.受伤后昏迷时间>30 min;④临床资料完整,患者及家属均签署知情同意书。排除标准①近期有抗生素或免疫抑制剂治疗史者;②合并甲状腺功能异常或自身免疫系统缺陷者;③合并心房颤动、动脉炎、瘤卒中等疾病者;④合并肺结核、肺不张、肺栓塞等肺部疾病者;⑤入院48 h 内死亡者;⑥精神行为异常者;⑦合并其他任何器官、部位感染或存在急慢性感染性疾病者。
1.2 方法
1.2.1 检测方法
空腹取3 mL 静脉血,离心12 min,3 000 r/min,分离取血清,置于-20℃低温保存,采用酶联免疫吸附试验(ELISA)测定血清IL-17、TNF-α、凋亡蛋白[B 淋巴细胞瘤-2 蛋白(Bcl-2)、B 淋巴细胞瘤-2 相关X 蛋白(Bax)]水平,试剂盒购自上海西唐生物科技有限公司,具体操作:稀释标准品,设置空白孔、标准孔、待测样品孔,在酶标包被板上标准孔加样50 μL,待测样品孔中先加样品稀释液40 μL,再加待测样品10 μL。将样品加于酶标板孔底部,尽量不触及孔壁,轻轻晃动混匀;用封板膜封板后置37 ℃温育30 min,并将30 倍浓缩洗涤液用蒸馏水30 倍稀释后备用,揭掉封板膜,弃去液体,甩干,每孔加满洗涤液,静置30 s 后弃去,反复5 次,拍干。除空白孔外,每孔加入酶标试剂50 μL,温育、洗涤,每孔分别加入显色剂A、B 各50 μL,震荡混匀,37℃避光显色10 min,待蓝色转为黄色终止反应,测量吸光度值。
1.2.2 治疗方法
感染组根据细菌培养结果及药敏试验予以合理、针对性抗感染治疗[5]。
1.3 统计学方法
采用SPSS 22.0 软件分析处理数据,计量资料采用(±s)表示,t检验,计数资料用n(%)表示,组间比较采用±s检验,通过Logistic 进行多因素回归分析,采用Pearson 进行线性相关性分析,采用受试者工作特征曲线(ROC)分析预测价值,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组血清IL-17、TNF-α、Bcl-2、Bax
入院第1 d 两组血清IL-17、TNF-α、Bcl-2、Bax相比,差异无统计学意义(P>0.05);感染组入院第3、7 d 血清IL-17、TNF-α、Bax 高于未感染组,Bcl-2 低于未感染组差异有统计学意义(P<0.05)。见表2。
表2 两组血清IL-17、TNF-α、Bcl-2、Bax 水平比较(±s)Table 2 serum IL-17 and TNF in two groups-α、Comparison of Bcl-2 and Bax levels(±s)

表2 两组血清IL-17、TNF-α、Bcl-2、Bax 水平比较(±s)Table 2 serum IL-17 and TNF in two groups-α、Comparison of Bcl-2 and Bax levels(±s)
组别入院第1 d感染组未感染组t 值P 值入院第3 d感染组未感染组t 值P 值入院第7 d感染组未感染组t 值P 值n IL-17(μg/L)TNF-α(ng/mL)Bcl-2(μg/L)Bax(μg/L)41 74 8.26±1.55 8.39±1.42 0.455 0.650 1.25±0.41 1.22±0.43 0.364 0.716 1.14±0.30 1.12±0.28 0.358 0.721 3.85±0.37 3.79±0.45 0.728 0.468 41 74 11.14±2.08 9.12±1.60 5.814<0.001 5.05±1.09 1.37±0.45 25.455<0.001 0.82±0.21 1.07±0.24 5.587<0.001 4.61±0.53 3.86±0.40 8.554<0.001 41 74 10.65±2.02 8.46±1.64 6.306<0.001 4.82±1.04 1.26±0.40 26.223<0.001 0.88±0.17 1.10±0.22 5.547<0.001 4.30±0.48 3.55±0.36 9.476<0.001
2.2 血清IL-17、TNF-α、Bcl-2、Bax 与重症颅脑损伤合并肺部感染的关系
Logistic 多因素回归分析,血清IL-17、TNF-α、Bcl-2、Bax 与重症颅脑损伤合并肺部感染显著相关(P<0.05)。见表3。

表3 血清IL-17、TNF-α、Bcl-2、Bax 与重症颅脑损伤合并肺部感染的关系Table 3 serum IL-17 and TNF-α、Relationship between Bcl-2,Bax and severe craniocerebral injury complicated with pulmonary infection
2.3 不同预后患者血清IL-17、TNF-α、Bcl-2、Bax水平
随访30 d,根据预后情况分为生存者、死亡者。不同预后患者入院第1 d 血清IL-17、TNF-α、Bcl-2、Bax 相比,差异无统计学意义(P>0.05);死亡者入院第3 d、7 d 血清IL-17、TNF-α、Bax 高于生存者,Bcl-2低于生存者,差异有统计学意义(P<0.05)。见表4。
表4 不同预后患者血清IL-17、TNF-α、Bcl-2、Bax 水平比较(±s)Table 4 serum IL-17 and TNF in patients with different prognosis-α、Comparison of Bcl-2 and Bax levels(±s)

表4 不同预后患者血清IL-17、TNF-α、Bcl-2、Bax 水平比较(±s)Table 4 serum IL-17 and TNF in patients with different prognosis-α、Comparison of Bcl-2 and Bax levels(±s)
组别入院第1 d死亡者生存者t 值P 值入院第3 d死亡者生存者t 值P 值入院第7 d死亡者生存者t 值P 值n IL-17(μg/L)TNF-α(ng/mL)Bcl-2(μg/L)Bax(μg/L)16 25 8.31±1.41 8.23±1.27 0.189 0.852 1.28±0.42 1.23±0.40 0.383 0.704 1.16±0.32 1.13±0.34 0.282 0.780 3.82±0.44 3.87±0.47 0.341 0.735 16 25 12.42±2.55 10.32±1.86 3.048 0.004 6.20±1.29 4.31±1.05 5.141<0.001 0.71±0.17 0.89±0.23 2.690 0.011 5.03±0.52 4.34±0.46 4.453<0.001 16 25 11.73±2.04 8.97±1.57 4.883<0.001 6.17±1.18 3.96±1.26 5.613<0.001 0.73±0.19 0.98±0.21 3.855<0.001 5.06±0.68 3.81±0.43 7.230<0.001
2.4 血清IL-17、TNF-α 与Bcl-2、Bax 相关性
Pearson 线性相关性分析,血清IL-17(r=0.593、-0.723)、TNF-α(r=0.643、-0.803)与Bax 呈正相关,与Bcl-2 呈负相关(P<0.05)。
2.5 血清IL-17、TNF-α、Bcl-2、Bax对预后预测价值
ROC 曲线分析显示,入院第7 d IL-17 预测重症颅脑损伤合并肺部感染预后曲线下面积AUC为0.808,大于入院第7 d TNF-α 0.790、Bax 0.775、Bcl-2 0.750,当截断值>9.99 μg/L 时,敏感度为93.75%,特异度为64.00%(P<0.05)。见表5、图1。

图1 ROC 曲线Figure 1 ROC curve

表5 ROC 分析结果Table 5 ROC analysis results
2.6 联合预测
根据单独预测价值,选择入院第7 d 血清IL-17、TNF-α、Bcl-2、Bax 进行联合预测,ROC 曲线分析,AUC 为0.870,95%CI 为0.728~0.954,P<0.001,敏感度为87.50%,特异度为80.00%。见图2。
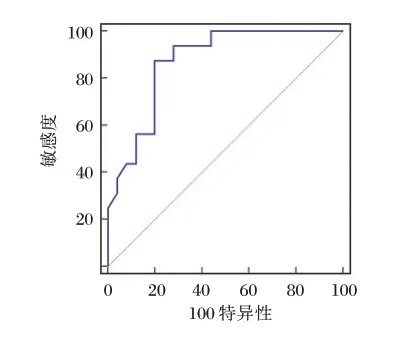
图2 ROC 曲线Figure 2 ROC curve
3 讨论
重症颅脑损伤会导致神经系统及呼吸中枢出现不同程度损伤,加之其多采取呼吸机辅助通气,增加肺部感染发生可能性[6-7]。C 反应蛋白、降钙素原与颅脑损伤后感染发生存在一定关联性[8-9],可作为主要参考标准,但其预后预测价值不甚理想。
IL-17 可诱导中性粒细胞、淋巴细胞及嗜酸性粒细胞与支气管上皮细胞黏附,从而促使炎性细胞分化,强化致炎效应[10-11]。经Logistic 多因素回归分析,血清IL-17 水平是重症颅脑损伤合并肺部感染发生的独立危险因素,与黄婷等[12]结果基本相似。通过ROC 曲线证明,以9.99 μg/L 为临界点,入院第7 d IL-17 预测重症颅脑损伤合并肺部感染预后的敏感度最高,为93.75%,可见血清IL-17 不仅与重症颅脑损伤发生肺部感染有关,还有望成为评估重症颅脑损伤合并肺部感染预后的独立预测因子,为临床对症治疗提供新思路、新途径。
TNF-α 作为典型性细胞炎症因子,参与多种细胞之间信息传递及机体调节作用,具有免疫调节及炎性介导功能[13]。通过ELISA 法检测可知,入院后3 d、7 d TNF-α 在重症颅脑损伤合并肺部感染患者中呈异常高表达状态,与张晶等[14]报道相符。提示TNF-α 可能在重症颅脑损伤合并肺部感染发病机制中占据重要地位。TNF-α 过度表达会增强其生物活性,导致炎症细胞黏附,促进IL-6、IL-8 等炎症因子释放,加重肺部感染程度。进一步研究不同预后患者血清TNF-α 水平表明,死亡患者入院第3 d、7 d 血清TNF-α 高于生存患者。原因在于,重症颅脑损伤合并肺部感染血清TNF-α 水平升高会被动性消耗抑炎因子表达,加剧机体应激炎症反应及颅脑细胞损伤,诱发肺水肿、呼吸衰竭、心力衰竭等严重并发症,从而增加死亡风险。
Bax 与Bcl-2 具有高度同源性,其水平升高可拮抗Bcl-2 作用,且二者比例决定中性粒细胞的凋亡或生存[15]。对比研究可知,重症颅脑损伤合并肺部感染患者入院第3 d、7 d 血清Bax 高于重症颅脑损伤未感染患者,Bcl-2 低于重症颅脑损伤未感染患者,入院第3 d、7 d 血清Bax 水平在死亡患者中呈高表达,Bcl-2 水平在死亡患者中呈低表达,可能与Bax 水平升高、Bcl-2 水平降低会引起细胞凋亡、加重病情发展有关。然而入院第7 d 血清Bcl-2、Bax 预测重症颅脑损伤合并肺部感染预后的特异度均<80.00%,可见两者单独预测价值欠佳。
本研究进一步分析发现,血清IL-17、TNF-α与Bax 存在正相关性,与Bcl-2 存在负相关性,充分说明IL-17、TNF-α 可与Bax 发挥协同作用,增强炎症效应,加剧重症颅脑损伤合并肺部感染程度。本研究采取联合预测模式发现,入院第7 d血清IL-17、TNF-α、Bax、Bcl-2 联合对重症颅脑损伤合并肺部感染预后的预测特异度高达80.00%。
综上可知,血清IL-17、TNF-α、Bax、Bcl-2 水平在重症颅脑损伤合并肺部感染患者中呈异常表达,四者联合有望成为重症颅脑损伤合并肺部感染预后的有效预测手段。
