快速康复外科对早期胃癌腹腔镜辅助保留幽门胃切除术患者营养状态的影响分析
2022-06-14李宗富陈铁良丁梅王增辉陈建利
李宗富 陈铁良 丁梅 王增辉 陈建利
胃癌(gastric cancer,GC)是全世界范围内发病率较高的恶性肿瘤之一,由于饮食结构的差异,我国的发病率远超世界平均水平[1]。随着胃镜检查技术的普及,早期胃癌被发现的概率显著提高,为临床手术治疗提供有利条件[2]。但胃大部切除对病人消化系统损伤较大,导致病人术后恢复较慢,预后较差[3]。Maki等[4]提出保留幽门胃切除术治疗胃溃疡,可以减少胃切除范围、保留幽门功能,促进病人恢复,减少术后并发症,后该技术逐渐应用于早期胃癌治理疗,使得早期胃癌病人预后进一步改善。尽管如此,胃癌病人术后营养状况以及预后仍不容乐观。康复外科理念加速胃癌病人术后康复,改善预后[5]。本研究探讨快速康复外科对早期胃癌腹腔镜辅助保留幽门胃切除术病人营养状态的影响。现将报道如下。
对象和方法
一、对象
2014年3月~2018年8月在我院确诊并行早期胃癌腹腔镜辅助保留幽门胃切除术的早期胃癌病人80例,根据是否实施快速康复外科,分为对照组和观察组。对照组48例,男性25例、女性23例,年龄38~60岁,平均年龄(47.13±6.71)岁,平均病程(0.59±0.15)年,体重指数(BMI)(22.43±2.37)kg/m2,平均肿瘤直径(2.51±0.60)cm;观察组32例,男性17例、女性15例,年龄36~60岁,平均年龄(45.75±6.28)岁,平均病程(0.63±0.17)年,BMI(22.16±2.09)kg/m2,平均肿瘤直径(2.47±0.58)cm。两组病人性别、年龄、病程、BMI、肿瘤直径等一般资料比较,差异无统计学意义(P>0.05),见表1。
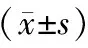
表1 两组病人一般资料比较
纳入标准:(1)年龄18~75岁,性别不限;(2)胃原发病灶经组织活检病理诊断为胃腺癌;(3)结合术前多层螺旋CT(multi-slice computertomography,MSCT)等影像学检查,根据AJCC第7版TNM肿瘤分期为cT1N0M0;(4)肿瘤部位位于胃体中部,预计可施行保留幽门胃切除(D1+淋巴结清扫)获得 R0;(5)术前 ECOG 体力状态评分0/1;(6)术前 ASA 评分Ⅰ~ Ⅲ;(7)病人及法定监护人签署知情同意书。排除标准:妊娠或哺乳期妇女;患有严重精神疾病;上腹部手术史(腹腔镜胆囊切除术史除外);胃手术史(包括针对胃癌的 ESD / EMR);术前影像学检查提示区域肿大淋巴结;5年内有其他恶性疾病史;已实施新辅助治疗或推荐新辅助治疗的胃癌病人;6个月内有不稳定性心绞痛或心肌梗死史;6个月内有脑梗塞或脑出血病史;1个月内有持续全身皮质激素治疗史;需要进行其他疾病的同期手术治疗;胃癌合并症(出血、穿孔、梗阻)需要急诊手术;术前胃镜诊断胆汁反流性胃炎(BRG);依从性较差 ,未按规定随访病人;随访期间病人意外死亡。
二、方法
1.对照组:常规围手术期处理,术前与病人及家属沟通病情,签署手术知情同意书并告知手术风险,麻醉医生对病人进行评估,肠道准备(禁食10个小时、禁水8小时),常规抗生素预防性用药3~5天;术后常规留置尿管48小时,口服镇痛药。
2.观察组:术前:(1)术前宣讲:术前对病人以及家属进行手术方案的讲解,告知病人手术利弊,术前术后的饮食指导。(2)胃肠道准备:术前2~3小时禁止口服碳水化合物、术前90分钟禁止饮水。术中:(1)术中保温;(2)术中液体管理。术后:(1)术后镇痛;(2)术后导管留置;(3)早期肠营养;(4)早期活动。
对所有病人进行术后3个月门诊复查随访研究,叮嘱住院时间在7天以内的病人于术后第7天、14天、30天、90天来院进行复查,住院时间在7天后的病人于术后第14天、30天、90天来院进行复查。
3.观察指标:观察记录术后病人首次排气时间、胃管拔除时间、恢复流质饮食时间、排便时间以及住院时间,术后3个月记录病人生活质量、并发症发生情况。并发症分级:Ⅰ级:术后常见原因导致不需要药物、手术、内镜等干预的临床症状;Ⅱ级:需要输血、肠外营养等干预;Ⅲ级:需要手术、内镜干预;Ⅳ级出现威胁生命的并发症包括器官衰竭;Ⅴ级:死亡。
营养状况评分,分别于术前1天、术后7天、术后30天以主观整体营养状况评量表(PG-SGA)评估病人主观营养状态,量表含7项,1~4项由病人填写,属于A项评分;5~7项由护士填写,属于B、C、D项评分。评分结果为A、B、C、D 4项总分,分数越高营养不良越严重。0~1分、2~8分、8分以上分别为营养良好、中度或可疑营养不良、重度营养不良。相关营养状况比较包括血清白蛋白(ALB)及前白蛋白(PAB)、血红蛋白(HB)水平。分别于术前1天以及术后7天、术后14天清晨6点抽取病人静脉血测量ALB、PAB、HB水平。
三、统计学分析
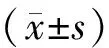
结果
1.两组病人术后恢复情况比较见表2。结果表明,观察组术后住院时间、首次排气时间、胃管拔除时间、恢复流质饮食时间以及排便时间均短于对照组,差异有统计学意义(P<0.05)。
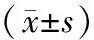
表2 两组病人术后恢复情况比较
2.两组病人术后营养状况比较见表3、4。结果表明,术前两组病人PG-SGA 评分无明显差异(P>0.05),术后14天两组病人PG-SGA 评分均有所降低,但观察组病人PG-SGA 评分降低更明显,差异有统计学意义(P<0.05),术后30天,观察组PG-SGA 评分低于对照组,差异有统计学意义(P<0.05),术前两组病人ALB、PAB、HB水平无明显差异(P>0.05),术后7天两组病人ALB、PAB、HB显著降低,但对照组病人PAB降低更明显,差异有统计学意义(P<0.05),术后14天两组病人ALB、PAB、HB较术后7天均有所回升,且观察组ALB、PAB、HB水平高于对照组,差异有统计学意义(P<0.05)。
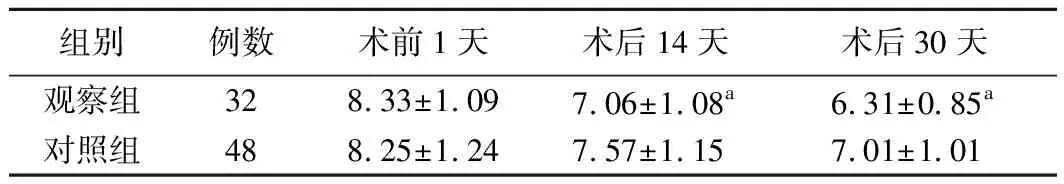
表3 两组病人术后PG-SGA 评分比较(分)
3.两组病人术后生活质量比较见表5。结果表明,术后随访发现,观察组病人生活质量总分高于对照组,差异有统计学意义(P<0.05)。

表5 两组病人术后生活质量比较(分)
4.两组病人术后并发症比较见表6。结果表明,观察组Ⅰ级、Ⅱ级、Ⅲ级、Ⅳ级、Ⅴ级并发症发生率分别为15.63%、40.63%、6.25%、3.13%和3.13%,对照组分别为16.67%、50.00%、8.33%、6.25%和4.17%),两组比较差异有统计学意义(P<0.05)。
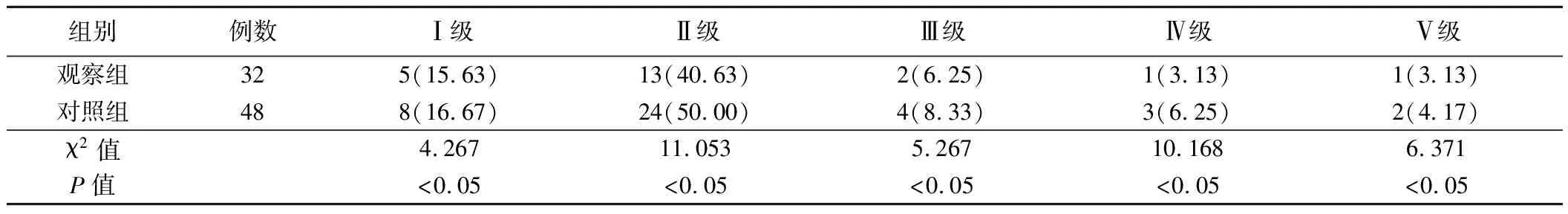
表6 两组病人术后并发症比较(例,%)
讨论
快速康复外科理念自从其被提出就备受关注,如今已在临床外科多领域应用得到实践[6-7]。主要通过术前宣讲,减少引流管道的使用,缩短禁食时间,改善麻醉方案,术中严格输液管理,术后早期下床活动等方式,减少病人术中应激,加速病人术后康复进程,减少病人住院时间,从而改善病人预后[8-9]。
本研究结果结果表明,观察组术后住院时间、首次排气时间、胃管拔除时间、恢复流质饮食时间以及排便时间均短于对照组,说明快速康复外科治疗方式同样适用于胃癌病人的治疗。术后7天两组病人ALB、PAB、HB显著降低,但对照组病人PAB降低更明显,术后14天两组病人ALB、PAB、HB较术后7天均有所回升,且观察组ALB、PAB、HB水平明显高于对照组。术后病人营养水平下降,主要由于手术创伤对病人自身调节的影响,但是快速康复外科病人营养恢复水平高于常规外科处理病人,说明采用快速康复外科治疗病人可以尽早恢复正常营养水平,从而改善机体免疫,使得远期治疗效果更好。术后随访发现,观察组病人生活质量总分高于对照组,观察组Ⅰ级、Ⅱ级、Ⅲ级、Ⅳ级、Ⅴ级并发症发生率均显著低于对照组。说明长期疗效来看,快速康复外科处理病人能有效改善病人预后,减少并发症的发生,提高病人生存率。快速康复外科改善病人长期预后,一方面可能由于医生为病人提供足够的疾病相关知识讲解,解除病人的心理负担,同时有助于病人恢复期的自我调理,使得疾病在长期内恶化风险降低,其次由于早期康复外科所造成病人身体创伤小,且短时间内创伤恢复,从而减少并发症发生风险,提高病人远期生存率。本研究样本量较小,随访周期短,还需要临床实践中不断积累经验。
综上,快速康复外科可以加速病人术后康复,减少住院时间,且术后病人营养水平恢复更快,有利于病情预后,减少并发症,降低死亡率。
