老年喉癌患者环状软骨上喉部分切除术后吞咽功能专项护理效果分析
2022-06-13董瑜施红
董瑜,施红
1.上海交通大学医学院附属第九人民医院护理部,上海 200011;2.上海交通大学医学院附属第九人民医院耳鼻咽喉-头颈外科,上海 200011
喉癌是上呼吸道最常见的恶性肿瘤[1],手术是常见的治疗方式,包括部分喉切除术和全喉切除术,当肿瘤位于单侧或者声门上时,部分喉切除术和全喉切除治疗效果相当[2],但是部分喉切除术保留了喉的发音功能,所以,喉部分切除术是喉癌的主要治疗方式之一,本研究主要述及环状软骨上喉部分切除术(supracricoid laryngectomy,SCL),SCL 的第一个手术特别适用于保留会厌和会厌前间隙的声门癌,将环状软骨与会厌、舌骨、舌根缝合重建间隙,称为环状舌骨会厌固定术(cricohyoidoepiglottopexy,CHEP)。另一种类型的SCL,用于声门上和声门上的癌,通过切除会厌和会厌前间隙,并将环状软骨缝合到舌骨和舌基部重建,称为环舌骨固定术(cricohyoidopexy,CHP)[3],但这两种术式也存在一个术后常见并发症-误咽,进而由于误咽可造成患者营养不良、吸入性肺炎等一系列并发症,误咽严重者可能再次行全喉切除术。因此对误吸的控制也就成了手术成败的关键之一。尤其对于老年患者,由于体质较弱,吞咽反射迟缓,心肺功能较差,对误吸的控制显得更加重要。本研究制定出一套专门针对误咽的护理规范,有效的控制误咽,缩短恢复正常吞咽时间。
1 资料与方法
1.1 一般资料
选取上海交通大学医学院附属第九人民医院耳鼻咽喉-头颈外科2015年1月—2020年12月期间接受CHEP 和CHP 术式的喉癌患者。住院后电脑随机抽取一数字编号,奇数纳入对照组,偶数纳入观察组,其中对照组57 例患者,采用常规术后护理;观察组65例患者,采用改良后吞咽功能专项护理,其中57 例患者采用常规术后护理,设为对照组,年龄60 岁~75岁,平均年龄(67.5 ±2.3)岁,男性55 例,女性2 例;65例患者采用改良后吞咽功能专项护理,设为观察组,观察组共65 例,年龄60 岁~72 岁,平均年龄(65.5 ±3.7)岁,男性64 例,女性1 例;2 组患者年龄差异无统计学意义(P<0.05),所有患者均为同一手术团队进行手术,具有可比性。入选标准:患者均为声门型鳞状细胞喉癌,全身一般情况较好,无重大心脑血管、肺疾病,无远处转移;排除标准:严重心肺疾病、消化系统疾病,神经肌肉功能异常,随访依从性差的患者。本研究得到医学院伦理委员会同意,并告知患者并同意。
1.2 护理方法
1.2.1 对照组 术前予以健康宣教,告知手术内容,术后需要注意事项,尤其强调术后出现误咽的几率,以及应对措施;术后患者进食姿势取半卧位,并根据舒适度调整进食姿势,进食初期以粘团性状食物为主,根据情况逐渐进食半液体,液体食物,并加强饮食训练。
1.2.2 观察组 术前心理护理,恶性肿瘤患者术前有明显的沮丧、失落和恐惧心理,这是不利于术后恢复,通过心理护理告知疾病的治愈率、肿瘤存活率等,术后可能出现的并发症,并针对患者所担心情况进行逐一解答和解决,使患者解除心理压力,能积极配合治疗;术后进食护理主要包括(1)体位:患者进食时进行床边护理,辅助患者寻找合适的体位,即不能引起吞咽呛咳,或者很少引起吞咽呛咳的体位,并保持该体位,多次进食后可尝试正常体位逐渐转化;(2)吞咽方法:声门上吞咽法,即吞咽时吸足一口气,屏住呼吸,吞咽后自主咳嗽,排除进入残存喉腔以及气道的食物,反复吞咽法,通过反复的吞咽将食物推入食道;(3)食物性状:叮嘱患者进食以团块状食物为主,如:面包、馒头团块,香蕉等;(4)心理干预:由于吞咽训练是一个长时间训练过程,对于缺乏信心和耐心的病患进行心理干预,使之积极配合治疗[4]。
1.3 评估方法
1.3.1 主观感觉评分 使用Leipzing-pearson 量表评估术后误吸,评估标准:0 度:无不适和误吸1 度:咳嗽耽误临床症状;2 度:有持续性咳嗽进食时加重;3 度:有吸入性肺炎。在3 个月内每天进行评分并记录[5]。
1.3.2 误吸评分 分别在术后2 周、4 周、6 周进行吞咽功能评分。采用纤维内镜观察吞咽(fiberopticen doscopic evalua-tion of swallowing,FEES)和选择改良型误吸计分量表(modified penetra-tion aspiration scale,MPAS)结合方法[6-8],纤维内镜检查:患者取平卧位,将电子喉镜经鼻腔插至口咽,让患者吞咽 直径1cm 左右混有适量美蓝食物,吞咽后进行喉腔、下咽观察食物进入情况,若出现强烈呛咳则停止检查。MPAS 评分级别为1~6 分:6 分:少量食物进入气道;4~5 分:少量食物进入气道可被部分或者全部咳出;2~3分:食物可仅进入声门上气道,可被全部或者部分咳出;1 分:正常。评分越高吞咽呛咳越严重。
1.3.3 营养状况评分 分别在术后1 个月、2 个月、3 个月进行营养状况评分,采用NRS2002 营养风险筛查量表评价[9]。该量表共分疾病严重程度评分、营养状态评分以及年龄评分三方面评分,具体评分计算方法为3 项评分相加,即疾病严重程度评分+营养状态受损评分+年龄评分。
1.4 统计学分析
采用SPSS19.0 统计学分析软件进行统计分析。计量资料采用均数±标准差(±s)表示,并使用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 主观评分结果
通过吞咽专项护理后,患者恢复正常吞咽前吞咽误呛分数低于对照组,正常吞咽功能恢复时间也短于对照组。见表1。
表1 Leipzing-pearson 量表分度以及恢复正常吞咽时间(±s)
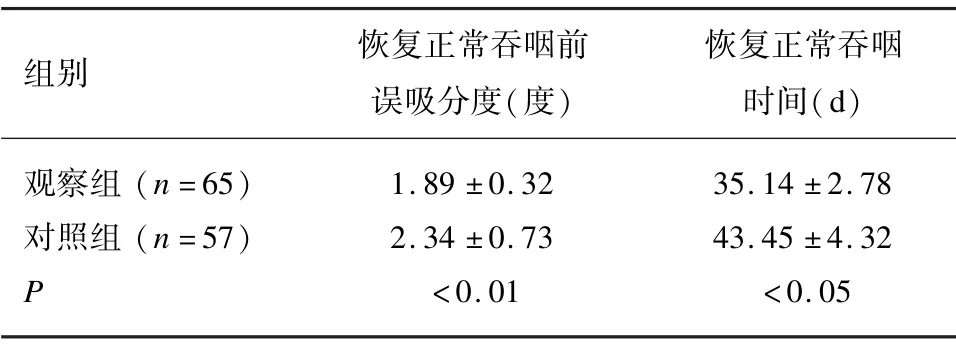
表1 Leipzing-pearson 量表分度以及恢复正常吞咽时间(±s)
组别 恢复正常吞咽前误吸分度(度)恢复正常吞咽时间(d)观察组(n=65) 1.89 ±0.32 35.14 ±2.78对照组(n=57) 2.34 ±0.73 43.45 ±4.32 P<0.01 <0.05
2.2 MPAS 评分
术后患者2 周,即患者手术伤口基本愈合,可以开始尝试经口进食时,经重复测量方差分析,此时2 周MPAS 评分差异无统计学意义,术后4 周、6 周观察组低于对照组,差异具有统计学意义。见表2。
表2 MPAS 评分比较(±s)
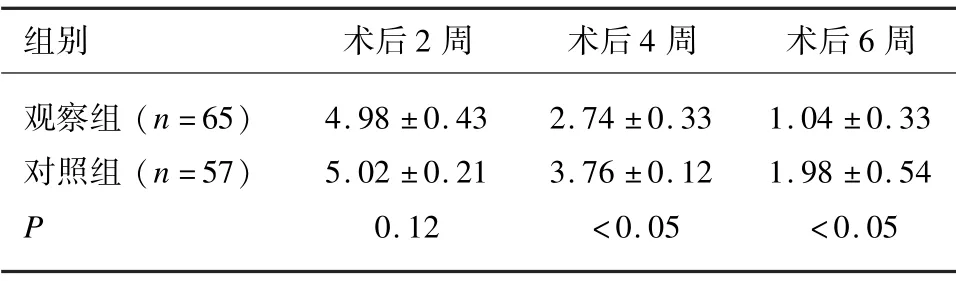
表2 MPAS 评分比较(±s)
组别 术后2 周 术后4 周 术后6 周观察组(n=65) 4.98 ±0.43 2.74 ±0.33 1.04 ±0.33对照组(n=57) 5.02 ±0.21 3.76 ±0.12 1.98 ±0.54 P 0.12 <0.05 <0.05
2.3 营养状态评分
患者术后2 周开始进食期间,经重复测量方差分析,2 组患者营养状态差异无统计学意义,术后4 周、6周时间,观察组营养状态要优于对照组。见表3。
表3 NRS2002 营养评分比较(±s)
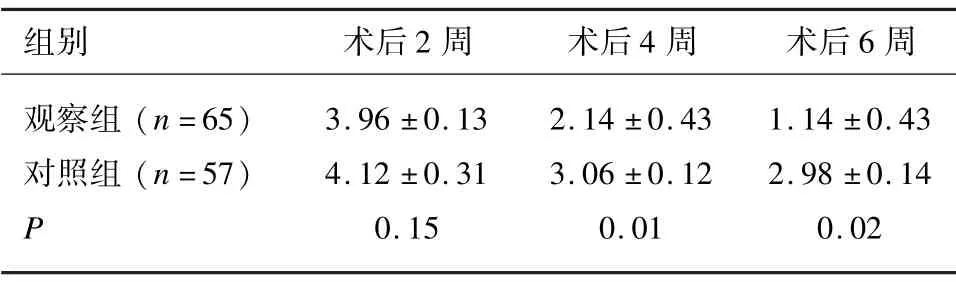
表3 NRS2002 营养评分比较(±s)
组别 术后2 周 术后4 周 术后6 周观察组(n=65) 3.96 ±0.13 2.14 ±0.43 1.14 ±0.43对照组(n=57) 4.12 ±0.31 3.06 ±0.12 2.98 ±0.14 P 0.15 0.01 0.02
3 讨论
SCL 手术由于保存了发音功能,所以作为耳鼻咽喉科较为常用的手术,陶磊等[10]认为SCL 能较好的保留患者呼吸发音功能,能够完整切除喉癌组织,具有较满意的肿瘤控制率和远期生存力,可作为标准的方案用于T1b-T3 期患者。但由于手术过程中需要暴露并切除肿瘤,造成局部解剖结构发生变化,所以,术后吞咽呛咳成为手术之后的重要并发症。吞咽过程是一个相对复杂过程,其中涉及黏膜感觉敏感性,咽缩肌等肌肉运动,会厌下垂,声门闭合等一系列协调运动过程,从而使食团进入食道,而不会进入气管。但由于手术过程中切除声带、室带和(或会厌)等结构,以及周围肌肉重新缝合造成肌肉运动方向变换,协调性变化等,都严重的破坏了吞咽的协调性,造成术后容易出现误呛误咽。并进一步可造成营养下降,吸入性肺炎的并发症,严重者需要重新行全喉切除术。所以,对于术后吞咽功能的护理显得尤为重要。
裘成莉等[11]认为在进食初期采用团块状饮食更容易减少误吸,所以本研究主要以团块食物为主。当前国内外对SCL 术后吞咽功能的评估方法主要有X 线吞咽造影、改良X 线吞咽造影、以及纤维内镜吞咽检查等。造影操作由于较为复杂,并且存在造影剂过敏、辐射风险,并且在观察喉腔各结构运动情况也不如纤维内镜吞咽检查,所以本研究选用FEES 进行评估[12-14]。
在本研究中,主观吞咽评分主要记录患者吞咽舒适度,以及患者恢复正常吞咽功能的时间,通过专门吞咽护理后,采用科学适用吞咽办法,更能顺利进行食物吞咽,缩短了恢复正常吞咽时间。由于患者术后2 周开始进食,所以客观评分研究起点时间为术后2 周,后期每2周做1 次检查。2 周时各组的吞咽呛咳情况差异无统计学意义,后期随着吞咽护理干预介入,观察组的吞咽功能优于常规组,优于患者进食情况较好,随之营养状态优于对照组。优于术前以及术后及时心理疏导,患者情绪稳定,对于吞咽呛咳能积极面对,耐心训练,也是吞咽功能优于对照组的一个原因。
本研究认为经过科学的专项吞咽护理,能改善患者吞咽情况,缩短恢复正常吞咽时间,减少并发症,可以作为一个新的护理模式在临床上推广。
