血lL-6联合NGAL对老年脓毒症患者预后评估价值的研究
2022-06-13韩蕊丛燕赵澐
韩蕊,丛燕,赵澐
复旦大学附属华东医院急诊科,上海 200040
脓毒症是急诊危急重症患者死亡的常见原因,其发生根源是宿主对感染反应失调、炎性细胞激活、炎症介质释放,继而引发的系统性炎症反应综合征[1]。老年患者由于高龄、基础疾病较多、器官代偿功能差,更容易出现脓毒症休克、多脏器功能不全,甚至死亡[2]。为了更好的判断疾病严重程度,应尽早选择合适的炎症标志物,为疾病预后评估和临床诊治工作提供较为客观的依据。
目前,C 反应蛋白(CRP)、降钙素原(PCT)广泛应用于脓毒症患者的严重程度、治疗效果和预后的评估,但它们诊断的特异性与预测价值均不足,寻找更有效的生物标志物一直是临床医师迫在眉睫的任务。血清白介素-6(interleukin-6,IL-6)是由IL-1 与肿瘤坏死因子(TNF-α)诱导产生的多效细胞因子。脓毒症时,IL-6 水平升高,可作为早期诊断、评估预后的重要因子[3]。中性粒细胞明胶酶相关脂质运载蛋白(neutrophil gelatinase-associated lipocalin,NGAL)也称为人中性粒细胞脂质沉积蛋白,近年来,多项研究证实NGAL 可以预测脓毒症患者死亡率,评估在脓毒症预后方面具有一定的价值[4],尽管NGAL 比PCT、CRP等其他指标有一定优势,但它仍然不够完美,故而联合应用炎症标志物可能更准确的判断脓毒症预后。因此,本研究拟评估血IL-6 联合NGAL 对老年脓毒症患者预后判断的价值。
1 对象方法
1.1 研究对象
选取2020年6月—2021年11月于复旦大学附属华东医院急诊科和老年综合病房就诊,确诊为脓毒症的老年患者。
纳入标准:(1)年龄>65 岁;(2)符合sepsis3.0 的诊断标准;(3)患者为急诊入院。排除标准:(1)入院<24 h,或24 h 内死亡;(2)既往恶性肿瘤; (3)既往免疫风湿类疾病,或需要应用激素者。
分组:对所有老年患者进行28 d 随访,以28 d 转归情况为终点,将72 例患者分为生存组49 例和死亡组23 例。各患者急性生理与慢性健康状况评分系统(APACHEⅡ) 评分均≥20 分。本研究经复旦大学附属华东医院伦理委员会同意(编号:2020K039)。患者均签署知情同意书。
1.2 检测方法
标本收集及储存入选患者诊断脓毒症后取静脉血液标本5 mL,15 min 内进行离心(2 000 g,5 min),取上清液储存于-80 ℃冰箱。采用酶联免疫吸附法(enzyme-linked immunosorbent assay,Elisa) 测定血NGAL、血IL-6 水平,均严格按照试剂说明书进行操作。
1.3 统计学方法
采用统计软件SPSS 19.0 进行统计和分析,正态分布的计量资料以均数±标准差(±s)表示,2 组间比较采用独立样本t检验;非正态分布的计量资料用中位数和四分位间距〔M(P25,P75)〕表示,组间比较采用Mann-Whitney U 检验。计数资料用频数和百分率表示,组间比较采用Pearson 卡方检验。采用Logistic 回归分析脓毒症老年患者生存组和死亡组的独立预测因素。绘制受试者工作特征(receiver operating characteristic,ROC) 曲线评价血 NGAL、 IL-6 及APACHE Ⅱ评分对老年脓毒症患者预后判断的能力。P <0.05 为差异有统计学意义。
2 结果
纳入研究的老年脓毒症患者共72 例,平均年龄(83.6 ±4.6)岁。其中男41 例,女31 例,原发病为:重症肺炎41 例,胆道系统感染11 例,泌尿道感染24例,肝脓肿8 例,胰腺炎6 例。其中,两种及以上感染灶17 例。患者一般情况及基本特征见表1,2 组患者在性别、年龄、慢性疾病病史之间的差异均无统计学意义,死亡组较存活组多部位感染患者更多(P=0.034)。

表1 存活组与死亡组脓毒症患者临床基本特征
死亡组患者较存活组而言,平均动脉压(mean arterial pressure,MAP)更低,机械通气率更高,休克发生概率高,APACHE Ⅱ评分、SOFA 评分更高(差异均具有统计学意义)。2 组患者间白细胞计数(white blood cell,WBC),CRP、PCT 的差异均无统计学意义。死亡组患者IL-6、NGAL 均高于存活组,差异有统计学意义。见表2。
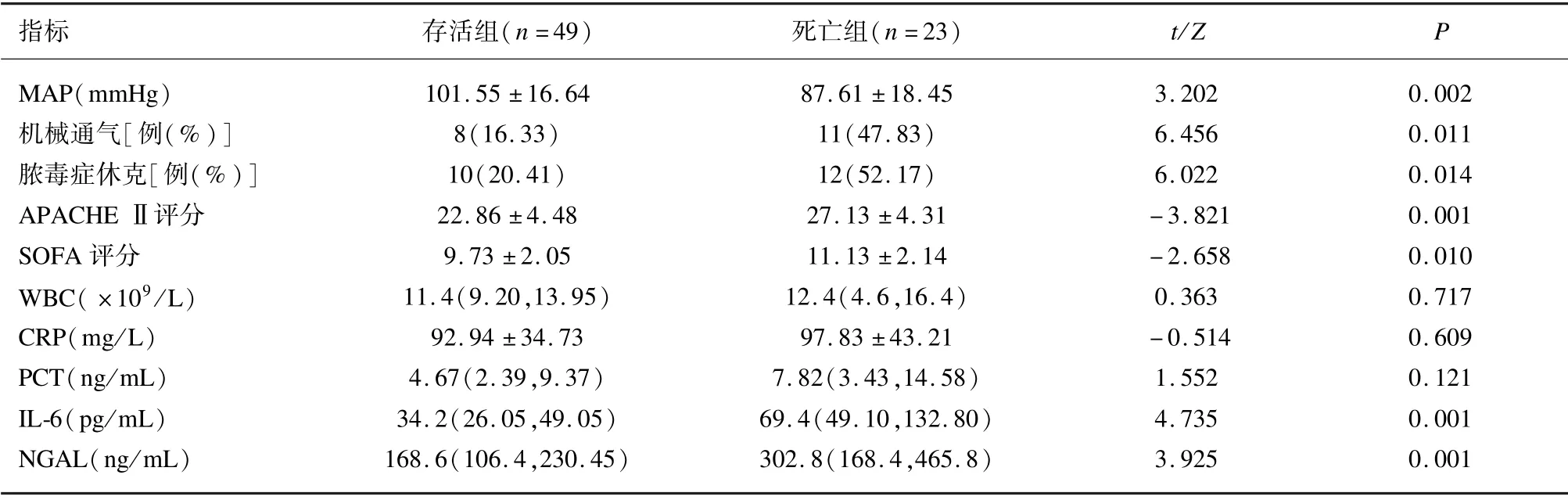
表2 存活组与死亡组脓毒症患者临床检验、检测指标与危重度评分
应用Logistic 回归分析预测脓毒症患者28 d 死亡率的独立因素,结果发现,IL-6、NGAL、APACHEⅡ评分的回归系数具有统计学意义(P<0.05),是老年脓毒症患者死亡的独立危险因素。见表3。
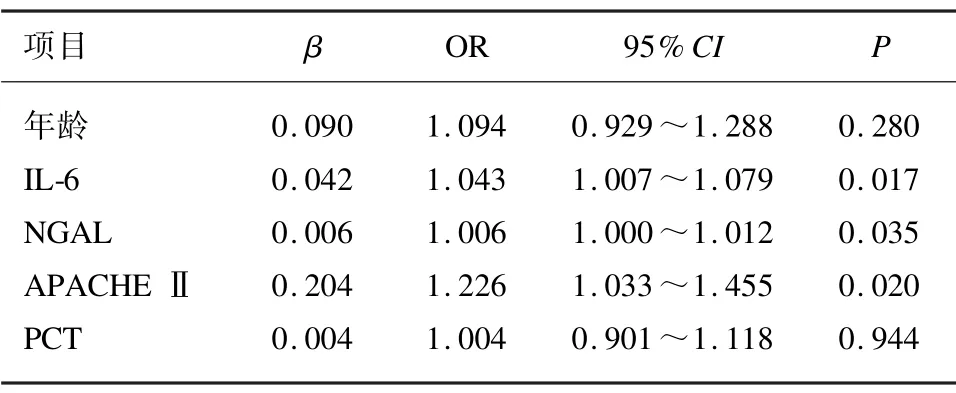
表3 脓毒症老年患者死亡因素Logistic 回归分析
以血IL-6、NGAL 为检验变量,是否存活为状态变量,绘制ROC 曲线。IL-6 预测老年脓毒症患者死亡的最佳截断值45.5,敏感度91.3%,特异度69.4%;NGAL 最佳截断值286.8,敏感度60.9%,特异度91.8%。IL-6、NGAL 合并后曲线下面积0.930,明显高于二者单独应用时的AUC(0.848、0.788),合并后敏感度82.6%、特异度93.9%,均较好。见图1 和表4。
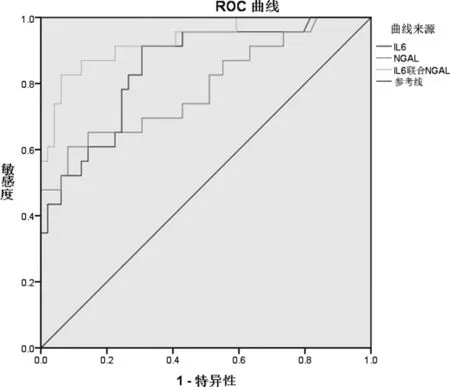
图1 IL-6 联合NGAL 与IL-6、NGAL 预测脓毒症患者28 d病死率的ROC 曲线
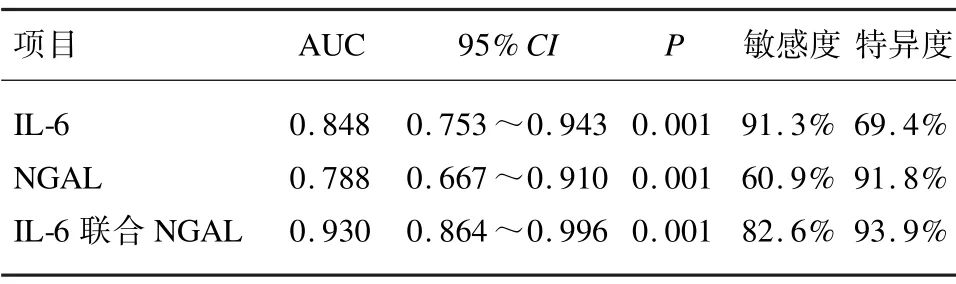
表4 血IL-6 及NGAL 水平对老年脓毒症患者病死率预测能力分析
3 讨论
脓毒症是由感染等因素诱发的危重疾病,是急诊常见的临床综合征[5]。老年人由于慢性疾病、营养不良、虚弱和免疫系统功能受损等[6-7],更易于感染,不仅增加脓毒症的风险,还易导致更严重的并发症,并可能与较高的死亡率有关。老年脓毒症病情进展迅速,预后差,病死率高达20%~60%[8-9]。寻找更具有诊断意义、评估预后的炎症标记物,对于脓毒症患者的临床意义巨大,目前一些炎症指标如WBA、CRP、PCT 等,广泛应用于临床,但仍有其不足。相关研究结果显示,PCT 较CRP 与APACHEⅡ和SOFA 评分更具有相关性,能更好地预测脓毒症患者的预后,然而敏感度(66.8%),特异度(45.4%)仍不够[10]。故而引入新的炎症标记物,联合应用标记物进行评估,成为近年来研究的热点。
1993年NGAL 首次被研究者们发现,是在活化的中性粒细胞中分离和纯化出来的[11]。NGAL 能够在氧化应激、缺血、感染、肿瘤、中毒等疾病过程中快速上调。近年来,多项研究证实NGAL 在脓毒症脏器功能障碍诊断、病情评估以及预后方面具有一定的价值。有研究者通过对1 300 余份血浆样本的分析发现,血浆NGAL、PCT 和CRP 升高与脓毒症相关,与肾功能水平无关,并且在区分细菌感染和非感染感染性的系统炎症方面,NGAL 是优于PCT 和CRP 的标志物[12]。Dai 等[13]研究发现血浆和尿液NGAL、Cys-C 和sTREM-1 可用于诊断和预测败血症患者急性肾损伤(AKI)的发生。高血浆NGAL 与严重脓毒症和感染性休克的高死亡率和心肌功能障碍相关[14]。在机体受到损伤之后,血清IL-6可以合成各种急性反应蛋白,对于脓毒症的病情评估具有重要意义。在成人中,IL-6 鉴别败血症的综合敏感性为85.0%,特异性为62.0%,IL6 是诊断脓毒症的一种高度准确的诊断模式[3];血清IL-6 水平可区分脓毒症与感染性休克,是患者28 d 死亡率的独立危险因素,IL-6 对脓毒症和脓毒症休克的诊断和预后价值优于戊二醛3(PTX3)和PCT[15];针对老年脓毒症患者的研究显示,IL-6 是评估患者预后的优良指标,预测脓毒症休克的敏感度91.7%,特异度47.4%[16]。
本研究中,老年脓毒症患者死亡率高(31.94%),在死亡和存活组间,年龄、慢性病史(糖尿病、高血压、慢性肾功能不全、心血管病史、COPD 史)并无显著差别,死亡组患者多部位感染发生率高。回归分析发现,IL-6、NGAL、APACHE Ⅱ评分是老年脓毒症患者死亡的独立危险因素,年龄和PCT 水平并不能预测死亡的不良预后。IL-6 预测老年脓毒症患者死亡的敏感度高91.3%,特异度不够(69.4%)。NGAL 敏感度低(60.9%),但特异度好(91.8%)。二者合并之后,敏感度82.6%、特异度93.9%,均较好。二者合并后曲线下面积0.930,也明显高于二者单独应用时的AUC(0.848、0.788),故而联合应用NGAL、IL-6 能更有效地预测老年脓毒症患者的死亡。本研究样本量仍少、存在区域局限性。
