弹力带抗阻运动联合呼吸功能训练治疗老年慢阻肺稳定期合并肌少症患者的临床分析
2022-06-13翟雨婷张建薇许玲葛赵霞
翟雨婷,张建薇,许玲,葛赵霞
南京大学医学院附属鼓楼医院老年医学科,江苏南京 210008
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)简称慢阻肺,是1 种气流受限不完全可逆和呈进行性发展的肺部疾病,病死率高,疾病负担重[1-2]。肌少症是1 种由衰老引起的进行性骨骼肌肉量、肌肉力量和功能下降的老年综合征,被认为是老年人功能受限和运动依赖的主要原因之一[3-4]。COPD 与肌肉减少症是老年人的常见多发病,COPD患者肌少症发生率15%~40%[5]。肌少症可使COPD患者肌肉及骨骼功能出现障碍,进一步加重COPD 病情,使其致残与致死发生率升高[6]。因此,为COPD稳定期合并肌少症患者提供个性化、系统化、完善的康复措施有着重要意义。目前呼吸功能训练应用于COPD[7]及弹力带抗阻运动应用于肌少症[8]的治疗效果已获得临床认可,但将弹力带抗阻运动+呼吸功能训练作为COPD 稳定期合并肌少症老年患者康复的措施国内外报道较少。本研究旨在探讨在呼吸功能训练基础上结合弹力带抗阻练习对COPD 稳定期合并肌少症老年患者肺康复、肌肉力量及日常生活能力影响,以期为患者居家或在院康复治疗提供依据。
1 资料与方法
1.1 一般资料
经南京大学医学院附属鼓楼医院医学伦理委员会批准(SGL201806292),选取2018年10月—2021年10月于南京大学医学院附属鼓楼医院诊治的老年COPD稳定期合并肌少症患者84 例,根据数字表法随机分为观察组和对照组,每组42 例。观察组中男性26 例,女性16 例;年龄60~82 岁,平均(72.5±3.7)岁。对照组中男性27 例,女性15 例;年龄60~83 岁,平均(73.1 ±3.5)岁。2 组患者性别构成和年龄差异均无统计学意义(P>0.05)。纳入标准:(1)COPD 的诊断符合《慢性阻塞性肺疾病诊治指南(2013年修订版)》中相关标准[9];(2)肌少症的诊断符合2014年亚洲肌肉减少症工作组专家共识相关标准[10];(3)患者年龄≥60 岁;(4)病历资料齐全;(5)患者视力及听力无障碍;(6)对本研究的目的知情,并签署知情同意书。符合以上全部标准的病例纳入本研究。排除标准:(1)伴有神经系统疾病或肝肾功能损伤;(2)有认知障碍;(3)体内装有金属医疗器械;(4)合并心脑血疾病或者神经肌肉疾病、严重骨关节疾病;(5)合并肿瘤病;(6)不能遵从医嘱完成抗阻运动或运动时有生命危险;(7)近期心肌梗塞;(8)呼吸困难程度(mMRC 评分)为4 级。具备以上任意1 项标准的病例不纳入本研究。脱落标准:出现不良反应;因各种原因未完成本次研究而中途退出。
1.2 治疗方法
对2 组患者均行常规干预措施,包括健康教育(COPD 基础知识、自我管理技能、COPD 急性加重识别及处理)、心理指导和营养支持。
对照组在常规干预基础上给予呼吸功能训练(缩唇-腹式呼吸训练),具体包括:指导患者行令患者取坐位,全身放松,护士使用指导用语对患者进行训练,嘱患者平静呼吸几次后,然后闭上嘴用鼻深吸气至最大用力程度,屏气坚持3~5 s 后令患者缩唇呈吹口哨状缓慢呼气,呼至最大程度。吸气和呼气时间比为1∶2,并逐渐延长呼气时间。令患者将双手置于双侧肋弓下,感受吸气时腹部向上向外膨隆,呼气时腹部下降凹陷的感觉,培养患者更好的腹式呼吸的顺应性。20 min/次,1 次/d,2 d/周。
观察组在对照组患者治疗方案的基础上进行弹力带抗阻运动,每周2 次,训练当日患者无体感不适,且佩戴心率表,具体方法如下:患者先进行10 min 的热身,然后进行10 min 弹力带抗阻训练,最后进行10 min柔韧牵伸放松练习。抗阻训练采用tens 法并使用Thera-band 黄色弹力带(阻力3.0 磅),主要的目标肌群有肱二头肌、肱三头肌、前臂肌群、胸大肌、斜方肌、股四头肌、腓肠肌和小腿肌群等。抗阻训练过程中,肌肉收缩10 s,休息10 s,重复3 次为1 个训练疗程,共10 个训练疗程。抗阻训练时患者用力呼气,放松吸气,不能憋气,避免Valsalva 动作。2 组患者均治疗12 周后评价以下指标。
1.3 观察指标与方法
(1) 肺功能:采用Master Screen 肺功能仪(上海聚慕器械有限公司)检测第1 秒用力呼气容积(forced expiratory volume in the first second,FEV1)、用力肺活量(forced vital capacity,FVC)、第1 秒用力呼气容积占用力肺活量百分比(FEV1/FVC)。(2) 6 分钟步行试验(six-minute walk test,6MWT)[11]:将秒表调零,准备好各种记录设备,然后让患者以最大速度开始步行,以画“正”字记录步行距离。(3) 慢性阻塞性肺疾病评估测试(COPD assessment test,CAT)评分[12]:包括胸闷、情绪、咳嗽、咳痰、日常活动、精力、睡眠、运动8 个维度,各维度评分区间为0 ~5 分,总分分值区间为0 ~40 分,得分越高表明患者病情越重。(4) 骨骼肌质量指数(Skeletal muscle mass index,ASMI)[13]:ASMI=四肢骨骼肌含量(ASM) (kg)/身高平方(m2),节段肌肉分析包含右上肢、左上肢、躯干、右下肢和左下肢,所用仪器为Inbody 公司S10 人体成分分析仪。(5)日常生活能力量表(Activity of Daily Livying Scale,ADL)评分[14]:该量表有10 个评定项目,日常生活能力与得分呈正相关。评分结果分为5 个等级:0~20分为极严重功能缺陷,25 ~45 分为严重功能缺陷,50~70 分为中度功能缺陷,75 ~95 分为轻度功能缺陷,100 分为日常生活能自理。
1.4 统计学分析
运用SPSS 20.0 软件完成数据处理和统计分析过程。符合正态分布的计量资料采用均数± 标准差(±s)描述,2 组计量资料比较采用t检验;计数资料采用例数和百分率描述,2 组计数资料比较采用卡方检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 2 组患者治疗前后肺功能比较
治疗前,2 组患者FEV1 和FEV1/FVC 差异无统计学意义(P>0.05);治疗12 周后,2 组患者FEV1 和FEV1/FVC 较同组治疗前显著增加(P<0.05),观察组FEV1 和FEV1/FVC 显著高于对照组(P<0.05)。见表1。
表1 2 组患者治疗前后肺功能比较(±s)
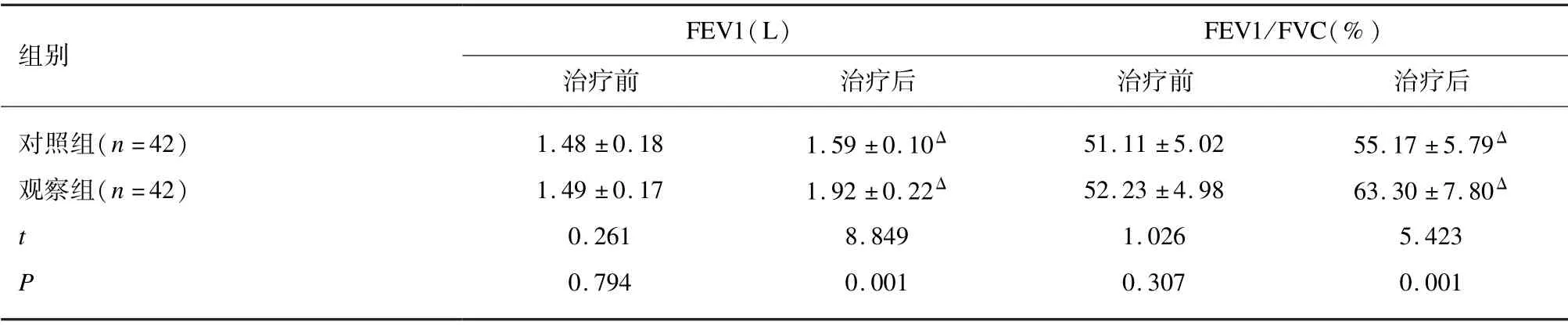
表1 2 组患者治疗前后肺功能比较(±s)
注:与同组治疗前比较,ΔP <0.05。
组别FEV1(L) FEV1/FVC(%)治疗前 治疗后 治疗前 治疗后对照组(n=42) 1.48 ±0.18 1.59 ±0.10Δ 51.11 ±5.02 55.17 ±5.79Δ观察组(n=42) 1.49 ±0.17 1.92 ±0.22Δ 52.23 ±4.98 63.30 ±7.80Δ t 0.261 8.849 1.026 5.423 P 0.794 0.001 0.307 0.001
2.2 2 组患者治疗前后6MWT 和CAT 评分比较
治疗前,2 组患者6MWT 和CAT 评分差异无统计学意义(P>0.05);治疗12 周后,2 组患者6MWT较同组治疗前显著增加(P<0.05)、CAT 评分较治疗前显著下降(P<0.05),观察组6MWT 显著高于对照组(P<0.05)、CAT 评分显著低于对照组(P<0.05)。见表2。
表2 2 组患者治疗前后6MWT 和CAT 评分比较(±s)
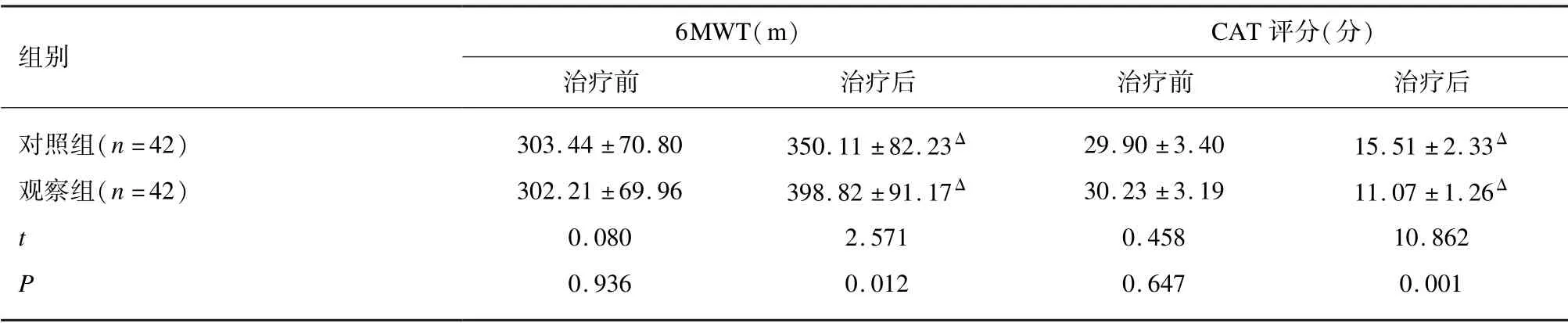
表2 2 组患者治疗前后6MWT 和CAT 评分比较(±s)
注:与同组治疗前比较,ΔP <0.05。
组别6MWT(m) CAT 评分(分)治疗前 治疗后 治疗前 治疗后对照组(n=42) 303.44 ±70.80 350.11 ±82.23Δ 29.90 ±3.40 15.51 ±2.33Δ观察组(n=42) 302.21 ±69.96 398.82 ±91.17Δ 30.23 ±3.19 11.07 ±1.26Δ t 0.080 2.571 0.458 10.862 P 0.936 0.012 0.647 0.001
2.3 2 组患者治疗前后ASMI 指数比较
治疗前,2 组患者ASMI 指数差异无统计学意义(P>0.05);治疗12 周后,2 组患者ASMI 指数较同组治疗前显著增加(P<0.05),观察组ASMI 指数显著高于对照组(P<0.05)。见表3。
表3 2 组患者治疗前后ASMI 指数比较(±s)
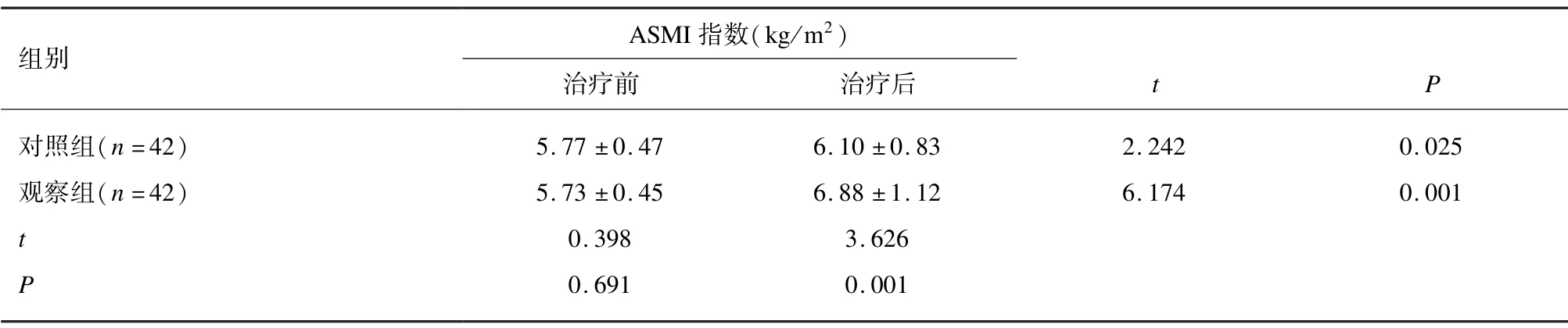
表3 2 组患者治疗前后ASMI 指数比较(±s)
组别 ASMI 指数(kg/m2)治疗前 治疗后 t P对照组(n=42) 5.77 ±0.47 6.10 ±0.83 2.242 0.025观察组(n=42) 5.73 ±0.45 6.88 ±1.12 6.174 0.001 t 0.398 3.626 P 0.691 0.001
2.4 2 组患者治疗前后ADL 评分比较
治疗前,2 组患者ADL 评分差异无统计学意义(P>0.05);治疗12 周后,2 组患者ADL 评分较同组治疗前显著增加(P<0.05),观察组ADL 评分显著高于对照组(P<0.05)。见表4。
表4 2 组患者治疗前后ADL 评分比较(±s)

表4 2 组患者治疗前后ADL 评分比较(±s)
组别ADL 评分(分)治疗前治疗后 t P对照组(n=42) 48.12 ±8.80 61.10 ±10.47 6.150 0.001观察组(n=42) 49.63 ±8.47 73.34 ±12.29 10.294 0.001 t 0.801 4.913 P 0.425 0.001
3 讨论
COPD 与肌少症作为老年群体多发的增龄性慢性病,两者之间关联性甚深,研究[15-16]显示COPD 患者因疾病消耗、缺乏运动及营养摄入不均衡等因素,导致肌少症风险极大增加。国内亦有研究表明[17],机体肌肉力量越强,FEV1 越高。故而COPD 合并肌少症可加重患者病情,致使患者肺部功能、机体肌肉功能和生活质量下降。
呼吸功能训练能有效加强膈肌运动,增加通气量和减少耗氧量,改善机体呼吸功能并减轻呼吸困难,进而增加活动耐力。既往研究认为[18],COPD 患者应用缩唇-腹式呼吸训练有助于患者肺康复。抗阻训练指人体克服外界阻力而完成静态或动态动作,使肌肉收缩,进而达到肌肉力量增加或肌肉增长的身体运动。该训练可以改善运动能力和上肢功能,但以往的抗阻训练主要借助复杂器械进行,而复杂的器械可使老年人意外事件的发生如肌肉损伤、跌倒等,间接影响患者生活质量[19]。弹力带又称抗阻力带,是1 种经乳胶制成的高分子合物材料,为弹性抗阻训练工具。弹力带抗阻训练可充分调动全身肌肉群参与到训练中,协调肌群之间的配合,改善肌肉力量。目前已将弹力带抗阻训练应用于2 型糖尿病合并肌少症患者的治疗中,且取得良好效果[20]。亦有研究[21]表明,弹力带抗阻运动能够改善COPD 患者活动耐量与生活质量。国内研究报道[22],弹力带抗阻运动能够延缓高龄女性骨骼肌衰减。本研究中,治疗12 周后,观察组FEV1、FEV1/FVC 显著高于对照组、CAT 评分显著低于对照组,提示弹力带抗阻运动结合呼吸功能训练在COPD 稳定期合并肌少症老年患者中有助于改善患者肺功能,促进肺康复。此外,观察组6MWT 和ADL 评分显著高于对照组,提示弹力带抗阻运动结合呼吸功能训练有助于改善患者活动耐量和日常生活能力,同时亦对骨骼肌质量有改善作用,即治疗后观察组ASMI指数显著高于对照组。进一步分析,弹力带抗阻运动+呼吸功能训练对患者肺功能有积极影响,呼吸功能训练时患者保持均匀吸气、呼气,调动全身呼吸肌群共同加入到舒缩运动中,增强机体呼吸肌耐力与肌力,使呼吸频率减小、吸气流速增大,进而使肺功能得到改善、患者活动耐量增加,同时弹力带抗阻运动使肌肉力量增加及肌肉增长,进而达到改善肌少症的作用。
综上所述,弹力带抗阻运动结合呼吸功能训练在COPD 稳定期合并肌少症老年患者中的应用效果较好,有助于改善患者肺功能,增加患者骨骼肌质量,提高患者日常生活能力。但本研究是单中心研究,病例纳入量小,致使结论数据可能具有一定偏倚,故仍需进一步探讨。
