小儿脑性瘫痪合并癫痫的危险因素分析
2022-06-10田小琴齐晓萌麦玉真叶敬花通信作者
田小琴 齐晓萌 麦玉真 叶敬花(通信作者)
518001广东省深圳市儿童医院神经内科1,广东深圳
518001广东省深圳市儿童医院门诊2,广东深圳
脑性瘫痪简称脑瘫,是患儿在母体内或3 岁前由脑损伤或脑发育异常所致,以运动和姿势障碍为主要症状,发育迟缓是脑性瘫痪患儿的典型症状[1]。癫痫是脑性瘫痪患儿的主要并发症之一,属于脑部缺氧的一种表现,癫痫的发生进一步加重患儿脑部损伤,导致行为异常、智力低下、语言与知觉障碍的发生,降低患儿的生活质量,加重家庭精神与经济负担,不利于脑性瘫痪患儿的康复和预后[2-3]。为减少小儿脑性瘫痪合并癫痫的发生,进一步改善患儿预后,本文通过对80例小儿脑性瘫痪患儿的临床资料进行回顾性分析,旨在探讨小儿脑性瘫痪合并癫痫的危险因素,现报告如下。
资料与方法
回顾性分析2018年11月-2020年7月在深圳市儿童医院接受治疗的80 例小儿脑性瘫的临床资料,根据是否合并癫痫将患儿分为癫痫组与无癫痫组。其中癫痫组28 例,男18 例,女10 例;年龄5 个月~5 岁,平 均(3.75±0.41)岁;体 重1 805 ~3 548 g,平 均(2 796.56±109.57)g;合并黄疸2例,致死15例,脑软化5例,颅内出血10例,脑室扩大3例,脑外间隙增宽19 例,脑结构畸形4 例。非癫痫组52 例,男25例,女27 例;年龄6 个月~5 岁,平均(3.85±0.43)岁;体重1 812~3 574 g,平均(2 785.56±115.54)g;合并黄疸8例,致死22例,脑软化2例,颅内出血6例,脑室扩大10例,脑外间隙增宽27例,脑结构畸形1例。
纳入标准:①符合《小儿脑性瘫痪的定义、分型和诊断条件》中小儿脑性瘫痪的诊断标准[4];②癫痫患儿符合国际抗癫痫联盟关于癫痫分类建议中的癫痫诊断标准[5];③非进行性脑损伤者;④家属对本研究知情同意并签字确认。
排除标准:①原发性癫痫者;②遗传性神经疾病或代谢疾病者;③临床资料不全者;④患者中途退出本研究者。
方法:对小儿脑性瘫痪患儿年龄、性别等基本资料进行收集;对患儿出生时是否为低出生体重、是否出现过黄疸、是否发生过窒息、是否伴有颅内出血等进行记录;对患儿影像学资料进行收集,确定患儿是否存在脑软化、脑室扩大、脑外间隙增宽与脑结构畸形等情况。
观察指标:①比较癫痫组与非癫痫组患儿在临床资料上的差异;②采用Logistic 多因素回归分析小儿脑性瘫痪合并癫痫的影响因素。
统计学方法:采用SPSS 24.0 统计学分析系统展开数据处理,计量资料用(±s)表示,采用t检验;计数资料用[n(%)]表示,采用χ2检验;以P<0.05为差异有统计学意义。
结 果
单因素分析:80 例小儿脑性瘫痪患儿中28 例合并癫痫,发生率为35.00%。与无癫痫组相比,癫痫组低出生体重、脑软化、颅内出血、脑结构畸形发生比例明显更高,差异有统计学意义(P<0.05);两组性别、年龄、黄疸、窒息、脑室扩大、脑外间隙增宽发生情况比较,差异无统计学意义(P>0.05)。见表1。
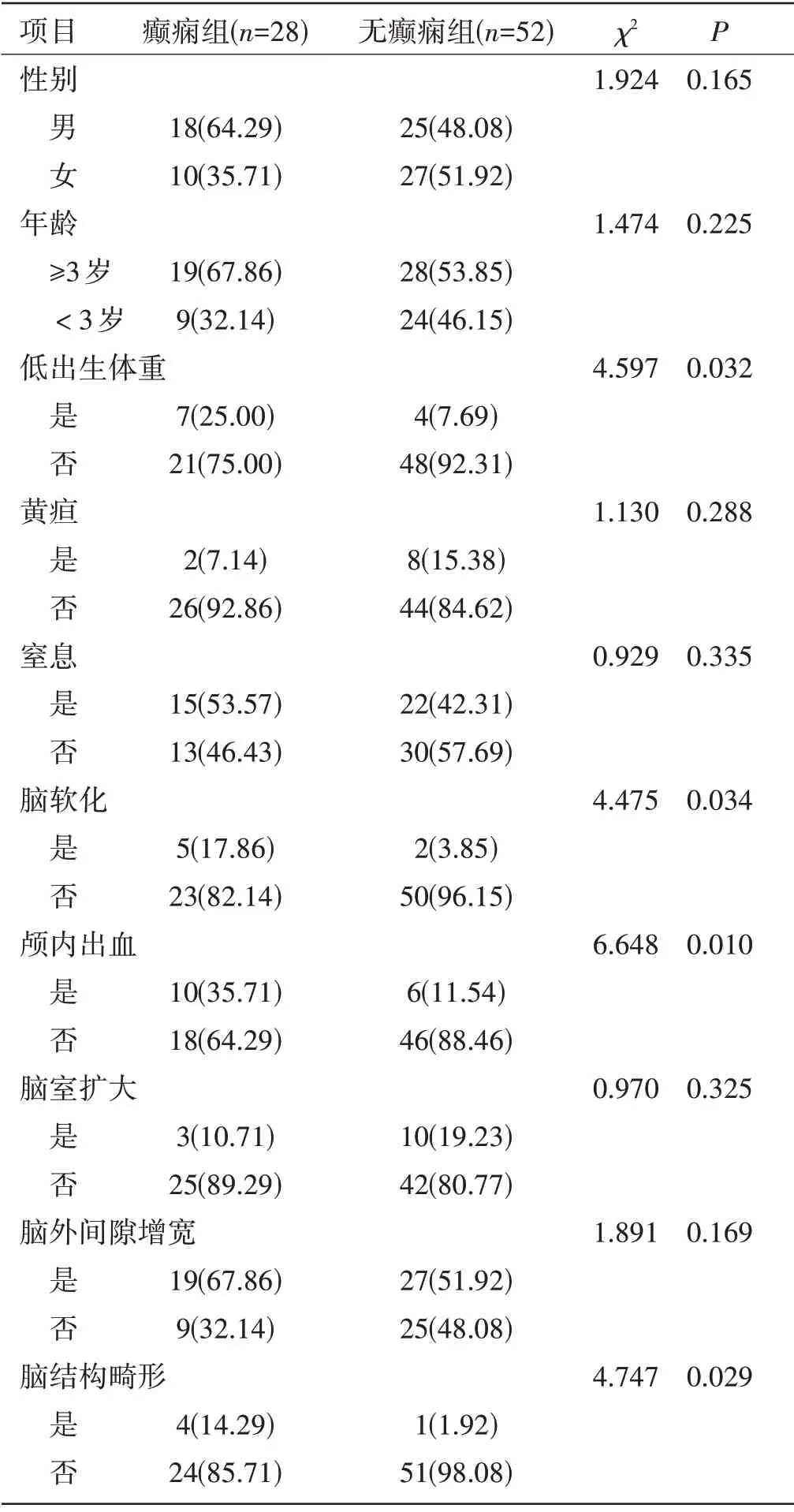
表1 单因素分析[n(%)]
非条件Logistic 回归分析:以单因素分析存在统计学差异的因素作为自变量,以合并癫痫发生作为因变量,分别进行0与1赋值,建立Logistic 多元回归模型,发现低出生体重(OR=2.785)、脑软化(OR=3.181)、颅内出血(OR=3.474)、脑结构畸形(OR=5.615)是小儿脑性瘫痪合并癫痫发生的独立危险因素,差异均有统计学意义(P<0.05)。见表2。

表2 非条件Logistic回归分析
讨 论
小儿脑性瘫痪是一种中枢神经障碍综合征,常见于婴幼儿时期,脑部是其病变位置,但脑性瘫痪发生后常累及四肢,并伴随着癫痫、精神、视觉、听觉、语言障碍以及智力缺陷等问题的发生,严重影响患儿与其家庭成员的正常生活[6]。因脑性瘫痪的发生原因较为复杂,现阶段,世界范围内有关学者对其进行了大量研究,但其病因尚未明确[7]。癫痫在小儿脑性瘫痪患儿中较为常见,是一种严重的并发症,癫痫的发生进一步加重患儿脑部损伤,加重患儿临床症状,降低患者生活质量,对小儿脑性瘫痪合并癫痫的危险因素进行分析,并对其进行早诊断、早发现,应用有效的措施进行提前干预,有利于改善患儿预后。
有资料显示,在非脑瘫儿童中,癫痫的发病率约为6‰,而在脑性瘫痪患儿中,癫痫的发病率大幅度提升,高达12%~90%[8]。本研究显示,80 例小儿脑性瘫痪患者中28 例患儿合并癫痫,发病率为35.00%,高于国外学者所报告的脑性瘫痪发病率的33.4%与国内学者得出的25.9%,产生这种差异的原因可能为不同研究者纳入的研究样本数量不同。
本研究通过单因素分析结果显示,观察组低出生体重、脑软化、颅内出血、脑结构畸形发生率明显高于对照组,通过非条件Logistic 回归分析结果发现,低出生体重(OR=2.785)、颅内出血(OR=3.474)、脑软化(OR=3.181)与脑结构畸形(OR=5.615)是小儿脑性瘫痪合并癫痫的独立危险因素。现有临床资料已证实,低出生体重为小儿脑性瘫痪合并癫痫的独立危险因素之一,因其体重较小,容易因营养不良诱发感染,从而导致大脑皮质发育障碍的发生,影响患儿神经功能发育,星形胶质细胞增生改变患儿大脑神经元的正常结构,从而导致癫痫的发生[9]。在癫痫的发病机制中,星形胶质细胞增生发挥着关键作用,是其重要的物质基础,国外学者同样强调低体重与脑性瘫痪合并癫痫之间的关系,临床需对其进行关注[10]。当颅内出血发生时,脑性瘫痪患者脑神经元损伤加重,诱发谷氨酸代谢失衡,导致其水平异常升高。有资料显示,谷氨酸存在于脑部突触间隙,其水平提高能够增加癫痫发生风险[11]。本研究中,合并脑软化的小儿脑性瘫痪患儿癫痫发生率是非脑软化患儿的4.6 倍,而合并脑结构畸形的小儿脑性瘫痪患儿癫痫发生率是非脑结构畸形患儿的6倍,出现这样结果的原因可能为脑性瘫痪发生后,患儿脑部正常神经纤维结构遭受破坏,抑制细胞膜上钠离子与钾离子泵的功能,钠离子由细胞外进入细胞内,钾离子从细胞内向细胞外流失,使稳定的膜电位去极化,从而出现动作电位,形成电冲动,最终发生癫痫。因此,在对低出生体重患儿护理时,应严密检测其生命体征变化,增加营养的摄入,降低感染发生率,维持患儿体温稳定,对颅内出血、脑软化与脑结构畸形患儿尽早进行对症治疗,从而改善预后,避免病情恶化所导致的并发症发生[12-13]。
综上所述,在小儿脑性瘫痪患儿中应重视低出生体重、颅内出血、脑软化与脑结构畸形等因素的出现,并及时给予针对性干预。
