孕中期急性肺血栓栓塞1例报道
2022-06-09马蕊婧陶伟民徐振东
马蕊婧,陶伟民,徐振东
(同济大学附属第一妇婴保健院重症监护室,上海 201204)
静脉血栓栓塞性疾病(venous thromboem-bolism,VTE)在西方国家是导致孕产妇围产期死亡的重要原因。但近年来,VTE正在快速成为我国孕产妇死亡的主要原因[1]。为此上海市母婴安全专家委员会在2020年特地出台了产科静脉血栓栓塞症综合防治的专家共识[1]。妊娠相关的VTE主要包括深静脉血栓形成(deep vein thrombosis,DVT)和肺血栓栓塞(pulmonary embolism,PE)。VTE多见于围产期和产褥期,孕期尤其是孕早、中期发生典型VTE的病例较少,孕期的抗凝治疗等也让产科管理面临着较大的风险和挑战。本文介绍1例孕中期突发急性肺血栓栓塞的病例,由于诊断和治疗及时,患者最终顺利待产并分娩。
1 资料与方法
1.1 基本资料
某患者,女性,30岁,身高163 cm,体重60 kg,BMI为22 kg/m2。因“孕2产0,妊娠23+3周,晕厥1次”急诊入院。既往体健,无系统疾病史,无家族遗传病史,妊娠13周开始在同济大学附属第一妇婴保健院建卡定期产检。患者怀孕后户外活动少,发病当日下午在家中静坐约4 h,起身走动时突发晕厥1次伴意识丧失约15 s,意识恢复后感胸闷,无恶心呕吐,无大小便失禁,无肢体震颤。
1.2 疾病发展及处理
患者神志清醒,于2020年3月22日入我院,自诉胸闷,无呼吸困难、心悸、胸痛,无咳嗽、咳痰,无下肢肿痛,无面部青紫及口唇发绀,双侧下肢对称、无肿胀,皮温正常,腓肠肌压痛(-)。脉搏氧饱和度(SpO2)91%(吸空气),血压:123/82 mmHg,心率:98~120次/min,RR:24次/min。心肺听诊(-),神经系统查体(-),动脉血气分析:pH值为7.475;PCO2为31.7 mmHg(1 mmHg=0.133 kPa),PO2为66.0 mmHg。既往无血栓疾病史。立即给予患者心电监护,开放外周静脉,同时鼻导管吸氧5 L/min,并完善辅助检查。吸氧后复测动脉血气分析:pH值为7.480;PCO2为30.7 mmHg;PO2为93.6 mmHg(氧合指数≈260 mmHg)。其他实验室检查见表1。双下肢血管加压超声示右下肢腘静脉内血栓形成,大小约31 mm×7 mm。心脏超声示右心房(左右径52 mm)、右心室(左右径55 mm)明显增大,中度肺动脉高压(肺动脉收缩压57 mmHg)伴中度三尖瓣反流,左室射血分数(left ventricular ejection fraction,LVEF)67%。肺动脉CT血管造影(computed tomography pulmonary angiography,CTPA)显示双侧肺动脉主干及分支多发栓塞(图1)。测血栓弹力图显示高凝状态(图2A)。立即给予低分子量肝素(low molecular weight heparin,LMWH)6 150 U(那曲肝素钙注射液,产品批号5335,ASPEN Notre Dame de Bondeville公司)皮下注射,建立有创动脉血压监测,动脉血压:138/96 mmHg,心率:114次/min。床旁12导联心电图示:窦性心动过速,V1导联Q波,AVR和V1导联ST段略抬高,有SⅠQⅢTⅢ,提示右心负荷增加,右心室压力增高,右心室扩张。同时测定易栓症的相关指标,结果显示蛋白S、蛋白C和抗凝血酶等均在正常范围,抗心磷脂抗体、狼疮抗凝物等为阴性。

图1 肺动脉CT血管造影Fig.1 Result of CTPACTPA示双侧肺动脉主干及分支多发栓塞(红色箭头)
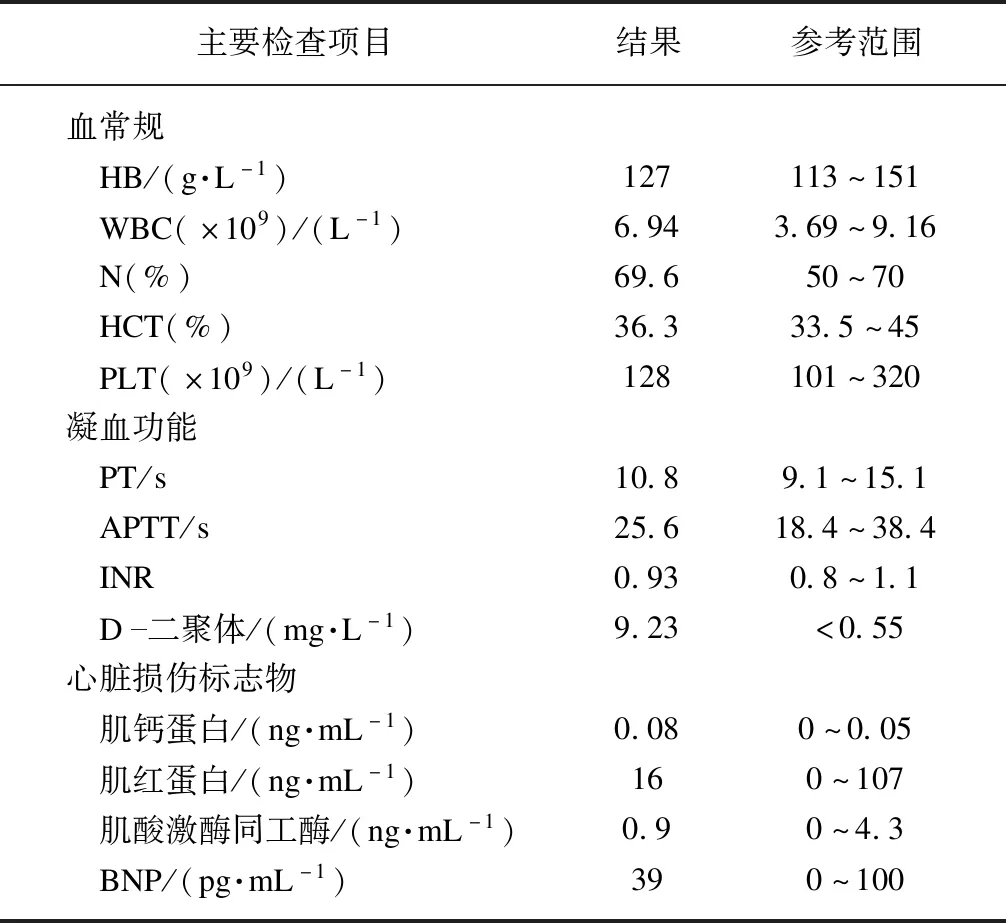
表1 入院时主要实验室检查Tab.1 Primary laboratory examinations of patients on admissio
1.3 患者治疗与转归
患者当日转入ICU,予吸氧、制动、心电监护、胎心监测。给予LMWH 6 150 U,每12小时用药1次,皮下注射,治疗期间监测外周血抗Ⅹa因子浓度,调整LMWH用量,抗Ⅹa因子目标浓度>0.5 IU/mL。患者血流动力学稳定,1 d后氧合指数为356 mmHg,胸闷症状逐渐缓解,无心悸、呼吸困难、咳嗽咳痰、胸痛等症状,治疗期间的抗Ⅹa因子浓度为0.5~0.9 IU/mL,在治疗目标浓度范围内,D-二聚体水平持续下降,血栓弹力图监测也显示患者高凝状态较治疗前明显改善(图2)。抗凝治疗2周后,复查下肢血管加压超声未发现血栓;CTPA显示双侧肺动脉3~4级分支散在多发充盈缺损,低危型,出院待产,嘱孕期那屈肝素钙4 100 U(产品批号5335,ASPEN Notre Dame de Bondeville公司)每12小时用药1次,皮下注射至计划分娩前24 h,门诊随访凝血功能和D-二聚体及下肢血管超声。后患者在预产期顺利经阴道分娩。
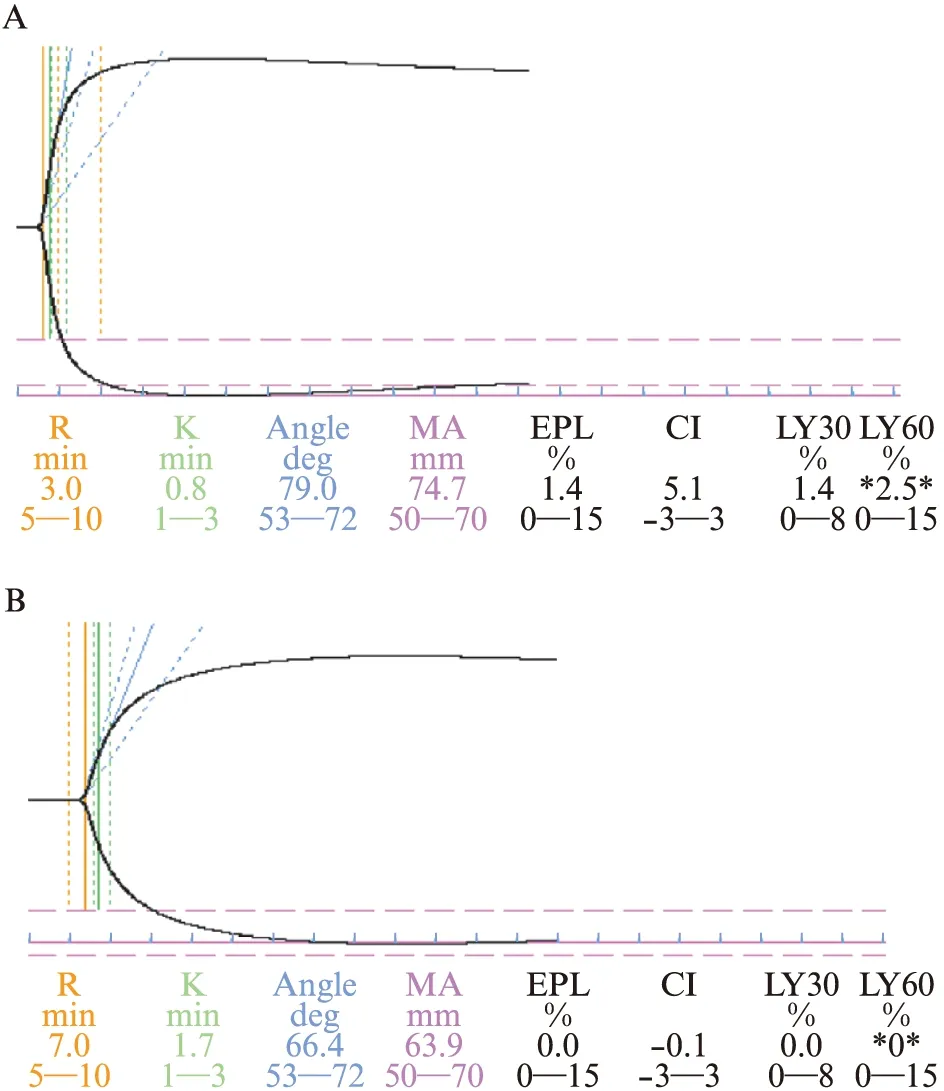
图2 血栓弹力图结果Fig.2 Result of TEGA.入院时显示高凝状态;B.抗凝治疗3 d后高凝状态显著改善
2 讨 论
进入妊娠期后,孕妇发生VTE的风险就开始增加,而相较孕早期和孕中期,孕晚期发生VTE的风险更高[2]。静脉血流淤滞,血管内皮损伤和血液高凝状态是形成VTE的三个要素[3]。妊娠期和产褥期时三者的发生率均升高。静脉血流淤滞通常从孕早期开始至孕36周时达到高峰,与妊娠子宫压迫下腔静脉,右髂动脉压迫左髂静脉(May-Thurner综合征),及孕期孕妇活动减少有关。非妊娠期DVT的血栓通常分布在腓肠静脉远端,而妊娠期DVT的血栓则更容易分布在左下肢、髂静脉和/或股静脉近端[4]。
在孕期,凝血系统逐渐被激活以备分娩之需,孕妇血液呈相对高凝状态。该患者在就诊时,其血栓弹力图也显示为高凝状态。一般来说,深静脉血栓在围产期和产褥期高发,但是本例发生在孕中期,患者又有流产史,其是否存在易栓症的高危因素,如合并抗磷脂抗体综合征等。但是实验室检查显示,抗磷脂抗体等自身抗体均为阴性,其他一些血栓相关凝血因子(蛋白C、蛋白S等)均在正常范围。结合患者自述,考虑还是在新冠肺炎疫情期间,患者显著减少了外出活动,长时间在家中静坐,导致下肢血液淤滞,促进了血栓形成。
妊娠期DVT常见的临床表现包括单侧肢体的红、肿、热、痛,以及直腿伸踝试验(Homans征)阳性等[5]。但是该患者并未出现典型的下肢症状,容易造成误判,对于高危和可疑DVT患者,应及时做下肢加压超声检查。急性PE的临床表现较为复杂,突然出现的呼吸困难、胸痛、咳嗽、咯血等症状都提示有急性PE的可能[6]。行急诊肺CTA可以明确诊断,同时大面积PE会出现心律失常、持续性低血压等血流动力学不稳定的表现[7]。按照PE危险分层标准,该患者有右心功能不全的心超表现,但未发生明显循环异常,且心肌损伤标志物为阴性,故属于中危PE患者,临床以抗凝治疗为主,同时加强监测[8]。
D-二聚体对急性PE的诊断敏感度为92%~100%[9],在临床上对于低危或中危的患者具有较高的阴性预测价值。若D-二聚体含量<0.5 mg/L,可基本排除急性PE[10],但突然显著升高则需要加以重视[11]。该患者入院时的D-二聚体高达9.23 mg/L,在排除出血、感染、肿瘤等情况后,需要高度警惕VTE的可能,应进一步完善检查,明确诊断。2019年欧洲心脏病学会(ESC)与欧洲呼吸学会(ERS)共同发布的指南指出[12]:对于疑似高危肺栓塞患者,根据实际条件和临床情况,行床旁超声心动图或急诊CTPA进行诊断,并应立即启动静脉普通肝素抗凝治疗。指南对妊娠期和产后6周内疑似PE的诊断和管理进行了更新,强调了早期抗凝的重要性,建议对于绝大多数没有血流动力学不稳定的疑似PE孕产妇,应根据妊娠早期体重给予LMWH抗凝治疗[4],同时进行相应的影像学检查[13]。
急性PE常见心电图改变包括窦性心动过速、频发房性期前收缩、新出现的完全或不完全性右束支传导阻滞。SⅠQⅢTⅢ一直以来被认为是较为典型的急性肺栓塞的心电图改变[14],即Ⅰ导联S波加深、Ⅲ导联出现Q波和T波倒置,多提示为肺动脉主干或左右主肺动脉的栓塞,但仅有约1/3的肺栓塞患者出现该心电图变化。胸前导联T波倒置在急性肺栓塞中最为常见,多见于V1~V4[15]。本例患者也发生了典型的心电图异常变化。本例患者在妊娠后活动减少,发病当日久坐可能导致血流瘀滞,引发血栓发生,后起身走动时血栓脱落,致右室流出道阻塞和肺内分流,而发生低血压及低氧血症,脑供氧不足诱发意识丧失,应高度怀疑PE的可能。辅助检查也发现下肢静脉内血栓形成、肺动脉多发栓塞、右心扩大、肺动脉压力增高以及典型心电图的改变,均支持急性PE的诊断。当然还要特别注意PE与其他疾病的鉴别诊断,包括急性心肌梗死、肺炎、胸膜炎、气胸及主动脉夹层等。
治疗和处理一般包括以下两方面。(1) 对症支持治疗:对于高度怀疑或明确诊断的急性PE患者,应嘱卧床、监测生命体征及D-二聚体水平,予以吸氧,维持生命体征平稳。当患者出现心悸、胸痛时,排除循环缺血状态后予以止痛对症治疗[16];如果患者烦躁不安、惊恐甚至有濒死感时,可在充分供氧条件下予适当镇静处理。(2) 抗凝治疗:美国胸科医师学会推荐妊娠期首选LMWH抗凝治疗[17]。2019年,ESC/ERS发布的指南指出,对于没有血流动力学不稳定的疑似肺栓塞患者,首选LMWH抗凝治疗[12]。2018年ACOG推荐妊娠期抗凝治疗的药物、剂量和频次需要根据高危因素进行一定的调整[18]。妊娠期急性发作的VTE或者血栓高危的孕产妇建议采用调整剂量(治疗性)抗凝方案。目前建议根据情况初始治疗3~6个月后可降低抗凝方案级别至中间剂量或预防性剂量,持续至产后6周。2018年,ESC同样建议妊娠期抗凝治疗应至少持续3个月并维持至分娩后6周,并保证总的治疗周期达到3个月[19]。
对于LMWH,在临床使用过程中一般无须监测,但对于一些特殊患者,如妊娠、肥胖、肾功能不全等患者,可能需要进行抗Χa因子监测。抗Ⅹa因子测定可用于监测LMWH的治疗效果。一般推荐采样时间是至少第3剂LMWH给药后4 h测定峰值浓度。抗Χa因子峰浓度合理水平一般应在0.5~1.0 IU/mL[18],高于此浓度出血风险增加,低于此范围则抗凝效果有限。血栓弹力图可以实时评估体内的凝血状态,对血栓的诊断和抗凝治疗有一定指导意义[20]。孕产妇作为一类特殊的人群,妊娠期的生理变化对药物的药代动力学存在一定的影响。通过监测该患者抗Χa因子浓度,结合血栓弹力图监测凝血状态,以目标导向的指导抗凝治疗,获得了较为可靠的治疗效果。
