分期与同期置入胸腔引流管对肺癌胸腔积液病人双侧胸腔引流效果及置管时间的影响
2022-06-07邱卫丽焦芝清
邱卫丽,焦芝清,马 征
肺癌胸腔积液主要发生在癌症晚期,由于肺癌发病率极高,现已成为胸腔积液最主要的原因,且疾病进展快,不易控制,而积液达到一定量后容易压迫心肺,从而导致纵隔移位、通气障碍等,影响病人生活质量[1],治疗主要以胸腔积液引流为主。分期置入胸腔引流管是对一侧胸腔积液完全引流后再对另一侧胸腔积液予以引流,理论上能有效将积液引流出,但会增加工作量,且恶性胸腔积液可在短时间内再次生成,因此对快速控制胸腔积液的效果不够显著[2]。同期置入胸腔引流管是指在一侧胸腔置入引流管后立即在开放状态下对另一侧予以引流,可避免分次引流造成的工作量增加[3],但将其用于肺癌胸腔积液病人对快速控制胸腔积液的效果并未明确,基于此,本研究将探讨分期与同期置入胸腔引流管对肺癌胸腔积液病人双侧胸腔积液引流效果及置管时间进行对比及安全性评价。现报告如下。
1 资料与方法
1.1 一般资料 经病人、家属同意及医院伦理委员会批准将本科2019年3月—2021年3月收治的85例肺癌胸腔积液病人按照随机数字表法分为对照组42例和观察组43例。对照组男23例,女19例;年龄49~77(63.61±11.28)岁;肺癌病程7~21(15.22±5.01)个月;病理类型:小细胞肺癌8例,鳞癌12例,腺癌22例;肿瘤分期:Ⅲb期18例,Ⅳ期24例。观察组男27例,女16例;年龄49~77(64.08±11.41)岁;肺癌病程7~21(15.01±4.86)个月;病理类型:小细胞肺癌11例,鳞癌7例,腺癌25例;肿瘤分期:Ⅲb期22例,Ⅳ期21例。两组病人上述资料对比差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准 纳入标准:①符合肺癌临床诊断标准[4];②已出现胸腔积液症状,现需行引流者;③肿瘤分期为Ⅲb~Ⅳ期。排除标准:①预计生存期小于半年者;②存在出血倾向及凝血功能障碍者;③皮肤破损出现感染者。
1.3 方法 两组均行置管前准备,检查病人凝血功能、血常规、心电图、肝肾功能是否异常。行胸腔双侧超声检查,观察胸腔积液量、性状等情况,并选择穿刺点,以胸腔积液最深处为穿刺部位。协助病人调整体位,主要以半卧位、骑跨位、床上坐立位为主。
1.3.1 对照组 采用分期胸腔置入引流管进行胸腔积液引流。先在一侧行胸腔穿刺引流,直至一侧胸腔积液完全引流出体外后,再对另外一侧行穿刺引流。具体方案如下:①首先对胸腔积液较多的一侧胸腔局部皮肤予以碘伏消毒,并铺上无菌巾。②无菌巾铺好后,采用2%利多卡因5 mL进行局部麻醉直至胸膜,穿刺部位主要选择腋前线或者腋中线附近,并予以穿刺针在此处行垂直进针穿刺,有液体抽出时更换穿刺针。③进入胸腔将胸腔积液抽出,导入导丝10~15 cm,并在导入导丝过程中先不扩孔,以避免胸腔积液从引流管中溢出,固定导丝,将穿刺针退出,并在此时向胸腔内5 cm置入引流导管。④上述步骤完成后,将导丝拔出,并回抽观察是否抽出胸腔积液,连接一次性抗反流引流袋并观察是否能引流出胸腔积液。采用敷料贴覆盖并固定引流管,再采用胶布、无菌纱布等将其固定避免导管脱落。将一侧胸腔积液完全引流后,再对另外一侧行同样的穿刺引流。
1.3.2 观察组 采用同时置入胸腔双侧引流管进行胸腔积液引流。同期双侧置入一次性引流导管(厂家型号同对照组),具体操作方法为:①首先对胸腔积液较多的一侧胸腔局部皮肤予以碘伏消毒,并铺上无菌巾。②无菌巾铺好后,采用2%利多卡因进行局部麻醉直至胸膜,穿刺部位主要选择腋前线或者腋中线附近,并予以穿刺针在此处行垂直进针穿刺,回抽有液体抽出时更换穿刺针。③进入胸腔将胸腔积液抽出,导入导丝10~15 cm,并在导入导丝过程中先不扩孔,以避免胸腔积液从引流管中溢出,固定导丝,将穿刺针退出,并在此时向胸腔内5~6 cm置入引流导管。④上述步骤完成后,将导丝拔出,并回抽观察是否抽出胸腔积液,连接一次性抗反流引流袋并观察引流情况。采用敷料贴覆盖并固定引流管,再采用胶布、无菌纱布等将其固定避免导管脱落。当一侧操作完成后,即刻在开放引流的状态下对另一侧进行引流。两组均观察1个月。
1.4 观察指标和评价标准 观察两组引流效果、置管相关情况、生活质量及不良反应发生情况。①引流效果[5]:置管后根据病人症状缓解、积液消失情况判断为完全缓解(症状及积液完全消失,且维持时间在1个月以上)、部分缓解(症状明显缓解、积液减少在1/2以上,且维持时间在1个月以上)和无效(症状缓解及积液消失情况均未达到部分缓解的标准)。有效率=(完全缓解+部分缓解)/总例数×100%。②置管相关情况:观察两组病人积液消失时间、引流时间、每日引流量、置管时间、呼吸困难缓解时间、住院时间。③生活质量:引流前及引流后采用癌症病人生命质量量表(EORTC QLQ-C30)[6]评价病人角色、情绪、躯体、认知及社会功能,各维度满分均为100分,分值越高表示病人生活质量越高,量表克朗巴赫系数均大于0.70,重测信度均大于0.70,累积方差贡献可达到71.40%,表示量表具有较好信度及效度。④不良反应:置管处红肿、导管堵塞、导管脱落及皮下气肿等不良反应的发生情况。
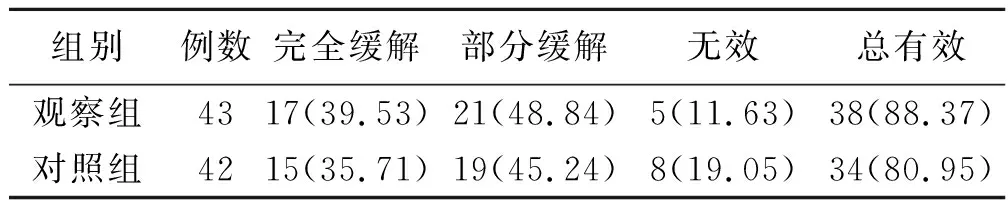
表1 两组病人引流效果对比 单位:例(%)


单位:分

表4 两组病人不良反应比较 单位:例(%)
2 结果
3 讨论
肺癌胸腔积液是胸腔恶性肿瘤最常见的并发症,病人主要表现为憋气、胸闷等,随着积液量的增多,则会造成心脏压迫,上述症状则会加剧[7-12],及时抽出胸腔积液是临床治疗此疾病最主要的方案。胸腔引流能有效减轻积液压迫产生的胸闷、憋气等症状,而引流方式主要分为分期及同期引流,分期引流是指先将一侧积液完全引出后,再对另外一侧予以引流,可有效预防复张性肺水肿,但因恶性胸腔积液的产生极快,且需行两次穿刺,因此对减轻置管相关情况、降低不良反应的效果不佳[13-16]。同期引流是指在一次穿刺成功后即刻在开放状态下对另外一侧予以引流,无需二次穿刺[17-19],将其用于肺癌胸腔积液对减轻置管相关情况、降低不良反应的效果更佳。
本研究显示,观察组有效率(88.37%)与对照组有效率(80.95%)对比差异无统计学意义(P>0.05);观察组出现置管处红肿、导管堵塞、导管脱落及皮下气肿等不良反应的发生率(6.98%)低于对照组(30.95%)(P<0.05)。说明分期与同期置入胸腔引流管均能达到良好的引流效果,但同期置入胸腔引流管可显著降低不良反应的发生。可能是因为恶性胸腔积液的产生速度快、量多,对心肺的压迫症状较重,而分期胸腔引流旨先在一侧行胸腔穿刺引流,直至一侧胸腔积液完全引流出体外后,再对另外一侧行穿刺引流,因此需要行两次穿刺,而患此疾病的人群多数为老年人,不利于伤口的愈合,极易出现红肿、皮下气肿等不良反应情况。而同期胸腔引流是在一侧完成穿刺置管后,即刻在开放引流的状态下对另一侧进行引流,特点在于无需对另一侧行穿刺,减少机体创伤,可避免穿刺口愈合缓慢等情况,更容易被接受。但由于上述两种穿刺方案均为胸腔积液引流,目的在于将积液引流出体外,减轻症状,因此两者均能达到较好的引流效果,这与孙会玲[20]的研究结果一致。
本研究显示,观察组积液消失时间、引流时间、置管时间、呼吸困难缓解时间、住院时间均短于对照组,每日引流量少于对照组(P<0.05);观察组角色、情绪、躯体、认知及社会功能维度分值均高于对照组(P>0.05),说明同期置入胸腔引流管相较于分期置入胸腔引流管可显著缩短积液消失时间、引流时间、置管时间、呼吸困难缓解时间及住院时间,且能减少每日引流量,提高生活质量。分析原因可能是同期胸腔引流主要以一次穿刺为主,并在一次穿刺成功后,于开放状态下对另一侧实施引流,能在更短时间内将胸腔积液引流完成,减少引流时间及置管时间,从而快速减轻由积液压迫引起的临床症状,并能同时对双侧胸腔行积液引流,由于胸腔积液增长及恶变程度与引流速度存在一定关系,因此当胸腔积液得到快速引流后能有效应对恶性胸腔积液增长速度较快的特点,从而缩短积液消失时间、缓解呼吸困难症状,进一步缩短住院时间,提高生活质量[21]。
综上所述,分期与同期置入胸腔引流管均能达到良好的引流效果,但同期置入胸腔引流管可显著改善置管相关情况,提高生活质量,降低不良反应发生率。
