MRI参数及血β-HCG诊断子宫瘢痕妊娠的效能及疗效评估价值分析
2022-06-06马艳芬刘艳娟
马艳芬,刘艳娟
瘢痕妊娠是一种特殊类型异位妊娠,早期全面影像学检查对诊断瘢痕妊娠、评估瘢痕妊娠类型、生长方式及与瘢痕的关系具有重要价值,目前临床应用最广泛的影像学检查方法为经阴道超声,其具有操作简单、便捷、价格低廉等优势[1-2]。但经阴道超声结果受患者解剖学结构影响较大,对孕囊具体位置、与周围组织关系等情况难以清晰显示。与超声技术相比,MRI具有更好的软组织分辨率及多方位扫描的优势,在妇产科中的应用越来越广泛[3-4]。β-人绒毛膜促性腺激素(β-HCG)是临床诊断异位妊娠的常用标志物,可用于异位妊娠的早期诊断[5]。笔者认为采用MRI参数进行定量诊断,可提高诊断客观性。故本研究尝试探究MRI参数剩余肌层厚度、瘢痕厚度、病灶旁正常肌层厚度及血β-HCG诊断子宫瘢痕妊娠的效能,并探究其评估疗效的价值。
1 资料与方法
1.1一般资料 选取2019年3月—2021年3月我院97例子宫瘢痕妊娠作为研究组,年龄22~41(32.64±4.17)岁;下腹不适58例,阴道出血55例。另选取同期79例剖宫产后因下腹不适、阴道出血行MRI检查者作为对照组,年龄22~41(31.89±4.52)岁;下腹不适51例,阴道出血32例。
1.2选取标准 纳入标准:研究组:①符合子宫瘢痕妊娠诊断标准[6];②孕早期;③自然受孕;④单胎妊娠;⑤剖宫产次数≥1次。对照组:①剖宫产后因下腹不适、阴道出血行MRI检查;②剖宫产次数≥1次;③无产后大出血、产褥感染等疾病。排除标准:①血液系统疾病患者;②恶性肿瘤患者;③感染性疾病患者;④心脑血管疾病患者;⑤肝肾功能障碍者;⑥神经系统疾病或心理疾病患者。
1.3研究方法 ①研究对象均行MRI检查,采集矢状位、冠状位、横断位脂肪抑制T2WI序列,子宫倾斜角度较大时,校正扫描方向,沿子宫长轴扫描冠状及矢状位。由2名资深的影像学医师共同阅片,观察子宫形态、位置及子宫瘢痕位置、形态、信号,并测量剩余肌层厚度、瘢痕厚度、病灶旁正常肌层厚度。②采集研究对象空腹静脉血3 ml,以化学发光免疫分析法检测血β-HCG水平。③研究组采用子宫动脉栓塞术联合宫腔镜清宫术治疗,手术由同一组医生完成,术中妊娠组织全部清除、出血较少,术后血β-HCG水平明显降低,无须其他手术治疗,评定为有效,未达有效标准则评定为无效[7]。
1.4观察指标 ①比较2组MRI参数(剩余肌层厚度、瘢痕厚度、病灶旁正常肌层厚度)及血β-HCG;②分析MRI参数与血β-HCG的相关性;③分析MRI参数、血β-HCG诊断子宫瘢痕妊娠的效能;④比较研究组不同疗效者MRI参数、血β-HCG水平;⑤分析子宫瘢痕妊娠患者疗效的影响因素。

2 结果
2.12组MRI参数及血β-HCG比较 研究组剩余肌层厚度较对照组小,瘢痕厚度、血β-HCG较对照组大(P<0.01)。见表1。

表1 2组患者MRI参数、血β-HCG比较
2.2MRI参数与血β-HCG的相关性 Pearson相关性分析发现,剩余肌层厚度与血β-HCG呈负相关(r=-0.523,P<0.01),瘢痕厚度与血β-HCG呈正相关(r=0.676,P<0.01)。
2.3MRI参数、血β-HCG诊断子宫瘢痕妊娠的效能分析 ROC曲线分析结果显示,血β-HCG的曲线下面积(AUC)最大,为0.996,其次是剩余肌层厚度、瘢痕厚度,见表2。
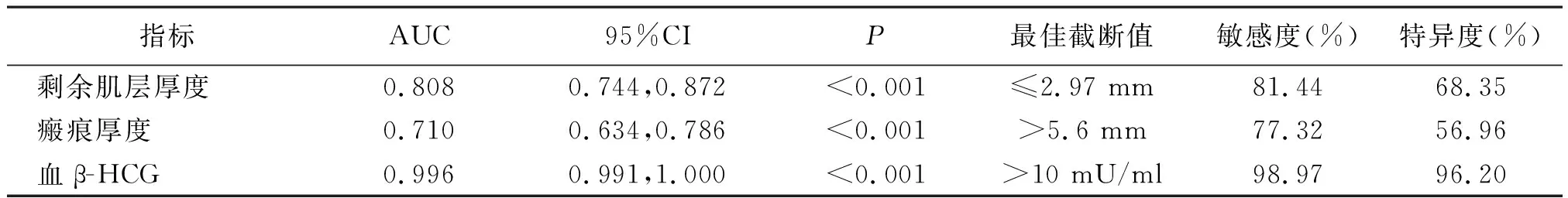
表2 MRI指标、血β-HCG诊断子宫瘢痕妊娠的ROC曲线分析
2.4研究组不同疗效患者MRI参数、血β-HCG比较 研究组有效78例,无效19例。无效者剩余肌层厚度较有效者小,瘢痕厚度、血β-HCG较有效者大(P<0.05,P<0.01)。见表3。

表3 不同疗效子宫瘢痕妊娠患者MRI参数、血β-HCG比较
2.5子宫瘢痕妊娠患者疗效影响因素分析 以疗效为因变量(无效为1、有效为0),纳入剩余肌层厚度(低于均值为1、高于均值为2)、瘢痕厚度(低于均值为1、高于均值为2)、血β-HCG(低于均值为1、高于均值为2)作为自变量行多因素Logistic回归分析,剩余肌层厚度、瘢痕厚度、血β-HCG是子宫瘢痕妊娠患者疗效的影响因素(P<0.01)。见表4。
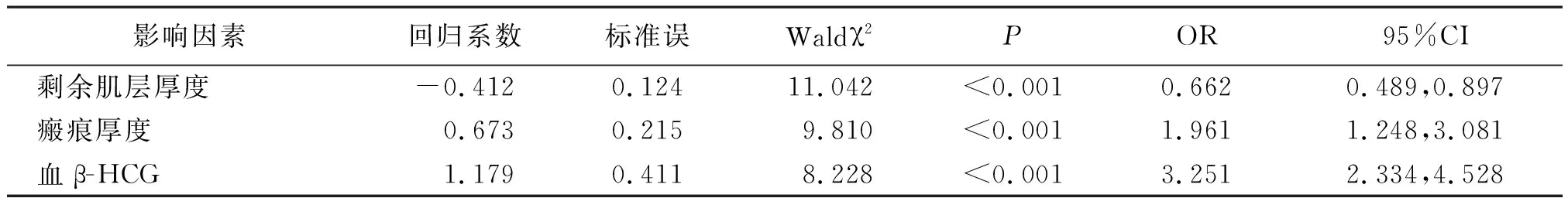
表4 影响子宫瘢痕妊娠患者疗效的多因素Logistic回归分析
3 讨论
瘢痕妊娠患者孕囊着床在子宫瘢痕处,可导致阴道大量出血及晚期子宫破裂,凶险程度高,严重威胁母婴安全,且受我国剖宫产率升高和二胎政策开放的影响,瘢痕妊娠发生率逐渐升高,已成为产科重点关注的难题之一[8-9]。
目前经阴道超声是瘢痕妊娠首选影像学检查技术,但诊断存有一定局限性。MRI也是一种无创、无辐射的影像学检查方法,可多参数、多平面、大范围成像,且软组织分辨率高,在清晰显示孕囊着床位置、侵入肌层深度方面具有明显优势[10]。本研究通过对比发现,研究组剩余肌层厚度小于对照组,瘢痕厚度大于对照组,提示MRI检查可准确测量剩余肌层厚度、瘢痕厚度,可用于子宫瘢痕妊娠的早期诊断。本研究ROC曲线分析发现剩余肌层厚度、瘢痕厚度诊断子宫瘢痕妊娠的AUC均在0.7以上,可满足临床诊断需求,可作为诊断子宫瘢痕妊娠的影像学指标。
本研究还发现,研究组血β-HCG水平明显高于对照组,提示子宫瘢痕妊娠患者血β-HCG呈异常高表达状态。β-HCG是妊娠早期最重要的检测指标,其在妊娠女性体内随妊娠时间的延长而逐渐升高[11-12]。β-HCG由滋养叶细胞合成、分泌,若受精卵未能正常着床,可引起滋养叶细胞发育异常,导致β-HCG合成、分泌紊乱[13]。本研究相关性分析发现,血β-HCG水平与子宫瘢痕妊娠患者剩余肌层厚度呈负相关,与瘢痕厚度呈正相关,其原因可能与剩余肌层厚度、瘢痕厚度影响子宫瘢痕妊娠患者滋养叶细胞发育有关,且瘢痕妊娠后孕囊的生长会导致剩余肌层厚度变薄,瘢痕位置有孕囊生长会导致瘢痕厚度增加。本研究通过ROC曲线证实,血β-HCG在诊断子宫瘢痕妊娠方面同样具有良好诊断效能,可能作为诊断子宫瘢痕妊娠的生物学指标。
本研究发现,治疗无效子宫瘢痕妊娠患者剩余肌层厚度小于有效者,瘢痕厚度、血β-HCG大于有效者,推测剩余肌层厚度、瘢痕厚度、血β-HCG可能影响子宫瘢痕妊娠治疗效果。通过多因素Logistic回归分析发现,剩余肌层厚度、瘢痕厚度、血β-HCG均为子宫瘢痕妊娠患者疗效的影响因素。
综上,MRI参数剩余肌层厚度、瘢痕厚度与血β-HCG可为临床诊断子宫瘢痕妊娠提供重要参考,且上述指标均为子宫瘢痕妊娠患者疗效的影响因素,早期明确剩余肌层厚度、瘢痕厚度与血β-HCG可能有助于预测患者预后。
