康柏西普联合PRP治疗缺血型CRVO引起新生血管性青光眼的效果及对房水Klotho和Endothelin-1的影响
2022-06-06陈雪红吴子东庄海容陈圣文
陈雪红,吴子东,庄海容,陈圣文
新生血管性青光眼(NVG)是继发于视网膜缺血缺氧的眼科疾病,缺血型视网膜中央静脉阻塞(CRVO)是主要病因,可引起眼压升高和剧烈疼痛,属于难治性青光眼中最为棘手的一种[1]。目前全视网膜光凝(PRP)广泛应用于NVG的治疗,在改善患者症状方面可获得良好疗效,但难以有效阻止疾病进展[2]。康柏西普是一种抗血管内皮生长因子(VEGF)药物,能有效阻止虹膜、脉络膜、角膜和视网膜的新生血管生成,已逐渐应用于NVG的辅助治疗[3]。近年研究发现,Klotho具有诱导细胞凋亡的作用,而Endothelin-1可抑制血管内皮细胞生长,二者均与NVG的发生、发展有关[4]。基于此,本研究探讨康柏西普联合PRP治疗缺血型CRVO引起NVG的效果,并分析其对房水Klotho和Endothelin-1的影响。
1 资料与方法
1.1一般资料 选取2019年12月—2020年12月我院80例缺血型CRVO引起的NVG(80只眼),根据治疗方法不同分为对照组和研究组,每组40例(40只眼)。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2纳入与排除标准 ①纳入标准:参照《中国新生血管性青光眼诊疗专家共识(2019年)》[5]诊断为缺血型CRVO引起NVG;首次患病;单眼患病;对本研究药物无禁忌,能配合完成研究;无神经系统疾病及沟通交流障碍;患者及家属知晓本研究,已签署同意书。②排除标准:糖尿病视网膜病变及其他病因引起的NVG;恶性肿瘤患者;有眼部手术史或其他眼部疾病者;严重脏器功能不全者;血液系统疾病患者;近期有严重创伤史、手术史或感染性疾病史者;妊娠或哺乳期女性。
1.3方法 ①对照组:采取PRP治疗,仪器为德国蔡司VISULAS Trion多波长多点瀑式眼底激光仪,在距中心凹500 μm外进行激光照射,照射范围为上、下血管弓之间,颞侧距中心凹2500 μm与PRP光斑相交,鼻侧距视盘边缘500 μm,共200~250个光斑点,完成后行超全视网膜光凝,参数设置:光斑直径200~300 μm,功率300~500 mW,曝光时间300 ms,光斑间距1/2光斑直径,反应以Ⅲ级重度浓白色。治疗时尽可能避开黄斑上明显的出血区,共治疗1次。②研究组:采取康柏西普(成都康弘生物科技有限公司,国药准字S20130012)联合PRP治疗,先行康柏西普治疗,于患者玻璃体腔注入0.05 ml康柏西普,共注射1次。治疗3 d后行PRP治疗,方法同对照组。
1.4观察指标 ①根据相关标准评估两组治疗后7 d的综合疗效,可分为显效、有效和无效[6],总有效率=(显效+有效)/总例数×100%。②观察两组治疗前、治疗后4、8周眼压和最佳矫正视力(BCVA),房水Klotho、Endothelin-1、VEGF、血小板反应蛋白-1(TSP-1)水平,线粒体功能[细胞色素C(CytC)、线粒体融合蛋白1(Mfn1)],以及视网膜中央动脉血流动力学参数[舒张末期血流速度(EDV)、收缩期峰值血流速度(PSA)]。采用SW-5000型非接触眼压计测定眼压。采用国际标准对数视力表检测视力,记录患眼的BCVA。采集约0.5 ml房水,置入无菌管内,采用酶联免疫吸附试验测定房水中Klotho、Endothelin-1、VEGF、TSP-1、CytC、Mfn1水平,试剂盒购自美国R&D Systems公司。使用飞利浦HD7型彩色多普勒超声诊断仪检测视网膜中央动脉EDV、PSA。③观察两组不良事件发生情况,包括浅前房、前房出血、低眼压(≤2.79 kPa)。④统计两组的复发率,随访6个月使用裂隙灯检查虹膜表面是否有新生血管,若有新生血管则判定为复发[7]。
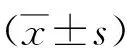
2 结果
2.1综合疗效比较 研究组中显效15例、有效25例、无效0例,总有效率为100%。对照组中显效10例、有效22例、无效8例,总有效率为80%。研究组总有效率显著高于对照组(P<0.05)。
2.2眼压和BCVA比较 治疗前、治疗后4和8周,两组眼压呈降低趋势,BCVA呈升高趋势。研究组治疗后4、8周眼压低于对照组,BCVA高于对照组(P<0.05)。见表1。
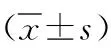
表1 不同方法治疗缺血型CRVO引起NVG两组眼压和BCVA比较
2.3房水Klotho、Endothelin-1、VEGF、TSP-1水平比较 治疗前、治疗后4和8周,两组房水Klotho水平呈升高趋势,Endothelin-1、VEGF、TSP-1水平呈降低趋势。研究组治疗后4、8周房水Klotho高于对照组,Endothelin-1、VEGF、TSP-1水平低于对照组(P<0.05)。见表2。
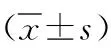
表2 不同方法治疗缺血型CRVO引起NVG两组房水Klotho、Endothelin-1、VEGF、TSP-1水平比较
2.4房水Mfn1、CytC水平比较 治疗前、治疗后4和8周,两组房水Mfn1水平呈升高趋势,CytC水平呈降低趋势。研究组治疗后4、8周房水Mfn1水平高于对照组,CytC水平低于对照组(P<0.05)。见表3。

表3 不同方法治疗缺血型CRVO引起NVG两组房水Mfn1、CytC水平比较
2.5血流动力学参数比较 治疗前、治疗后4和8周,两组视网膜中央动脉EDV、PSA呈升高趋势。研究组治疗后4、8周视网膜中央动脉EDV、PSA高于对照组(P<0.05)。见表4。

表4 不同方法治疗缺血型CRVO引起NVG两组血流动力学参数比较
2.6不良事件及复发率比较 研究组发生浅前房2例、前房出血1例,不良事件发生率为7.5%。对照组发生浅前房3例、前房出血5例、低眼压3例,不良事件发生率为27.5%。研究组不良事件发生率低于对照组(P<0.05)。治疗后8周,两组均无脱落病例,研究组复发1例,复发率为2.5%;对照组复发5例,复发率为12.5%。两组复发率比较差异无统计学意义(P>0.05)。
3 讨论
NVG是虹膜和小梁表面出现新生纤维血管膜引起的青光眼,其病因较多,主要为CRVO、糖尿病视网膜病变,其中CRVO可分为缺血型和非缺血型,自然病程中非缺血型CRVO发展为NVG病例较少,而多数缺血型CRVO可于静脉阻塞后数月内引发NVG[8]。临床治疗NVG的主要原则是控制原发疾病、改善或消除视网膜缺血状态,以及通过药物和手术控制眼压,复合式小梁切除术、PRP均为治疗NVG的常用方法,可有效减轻患者病情[9]。本研究对照组总有效率为80.00%,患者眼压、视力均明显改善,进一步说明PRP是治疗CRVO引起NVG的有效方法。近年研究显示,VEGF表达升高可增强毛细血管通透性,加快血管新生,而抑制视网膜缺血缺氧时产生的VEGF,可有效阻止新生血管生成,延缓NVG的病情进展[10]。玻璃体腔内注射抗VEGF药物治疗NVG的安全性和有效性已经得到临床认可[11]。本研究发现,研究组房水VEGF含量进一步降低,其总有效率明显高于对照组,且能明显降低患者眼压,改善视力水平。分析其原因,康柏西普能竞争性阻断VEGF与其受体结合,且能阻断VEGF受体激活,继而达到抑制内皮细胞增殖及新生血管生成的作用。有研究指出,在玻璃体腔内注射康柏西普不仅能抑制VEGF及基质细胞因子表达,还能稳定激光光凝治疗后的视网膜功能,辅助PRP治疗效果较佳[12]。因此,加用康柏西普能通过抑制VEGF表达减轻NVG患者病情,提高治疗效果。
有报道显示,NVG除影响患者眼血流动力学外,还能导致视网膜神经出现氧化应激损伤,进一步增加患者视力受损风险[13]。本研究还发现,康柏西普联合PRP治疗能明显上调患者房水Klotho水平,下调Endothelin-1、TSP-1水平。其中Klotho具有调控炎症反应、氧化应激反应的作用,其水平升高可减轻细胞损伤,另外Endothelin-1具有增强局部血管收缩的作用。TSP-1是内源性多肽类新生血管抑制剂,具有抑制新生血管生成作用,其在NVG患者房水中的表达水平与VEGF呈正相关[14]。本研究发现,康柏西普联合PRP治疗可明显改善视网膜中央动脉血流动力学参数,由此可见,康柏西普联合PRP能通过调节房水Klotho、Endothelin-1、TSP-1水平,减轻缺血缺氧引起的炎症反应及氧化应激反应,改善眼部血流,抑制新生血管生成。此外,线粒体功能的损伤能够使自由基生成增加,而自由基含量增加是促进氧化应激反应的重要因素。本研究中康柏西普联合PRP可明显改善患者房水Mfn1和CytC水平,提示其在改善线粒体功能方面具有明显优势,有助于保护患者视力,改善治疗效果。康柏西普联合PRP治疗缺血型CRVO引起NVG患者的不良事件发生率低,具有一定安全性,而复发率虽然低于单独PRP治疗,但组间比较无明显差异,这可能与样本量较少有关,仍需通过大样本研究进一步验证。
综上,康柏西普联合PRP治疗缺血型CRVO引起NVG,能显著提高治疗效果和视力水平,降低眼压,其治疗机制可能与抑制新生血管、改善房水Klotho、Endothelin-1水平有关。
