人工髋关节置入治疗缺血性股骨头坏死的临床效果研究
2022-06-06肖超
文/肖超
缺血性股骨头坏死的发病原因比较多,因骨组织长期血流量不足,甚至供血中断,在临床中致残率比其他股骨头坏死致残率高。临床治疗缺血性股骨头坏死主要使用人工髋关节置换术,在对髋关节进行纠正后,增加其关节活动度,由此达到改善股骨头功能的效果。在本研究中,分析了应用骨水泥型和生物型两种假体的人工髋关节置换术在治疗缺血性股骨头坏死的效果,现报道如下:
1 一般资料和方法
1.1 一般资料
我院在2019 年02 月-2021 年02 月这一时间段内从收治的缺血性股骨头坏死病人中随机抽取100 例,根据抽取病人先后顺序分为两组,试验组男性病人28 例,女性22 例,年龄在51~69岁间,平均(60.49±3.21)岁。缺血性股骨头坏死处于Ⅲ期和Ⅳ期的病例数分别为30 和20,创伤性的有13 例,酒精性的有26 例,其他11 例。参照组男性病人29 例,女性21 例,年龄在51~71岁间,平均(61.52±3.19)岁。缺血性股骨头坏死处于Ⅲ期和Ⅳ期的病例数分别为29 和21,创伤性的有15 例,酒精性的有25 例,其他10 例。两组病人的年龄、性别、疾病史等一般资料没有显著意义,具有可比性。
1.2 研究方法
参照组病人应用骨水泥型假体人工髋关节置换术治疗,试验组应用生物型假体人工髋关节置换术治疗,具体如下:病人实施腰硬联合麻醉或者全麻,取其侧卧位,旋髋关节后方进行手术入路,将肌肉组织完全暴露后,将臀大肌等暴露后分离,离断外旋机群,切开关节囊后,暴露髋关节脱位,清除增生组织和坏死股骨头,使用取头器将股骨头取出后,凿除髋臼增生,将合适的髋臼假体植入髋臼,加以固定后,处理股骨近端,把骨水泥型或生物型假体以15°角置入髓腔,放好球头,将髋关节复位后,保证关节稳定便可对伤口进行冲洗和设置引流管等,缝合伤口并根据病人情况给予抗感染治疗。
1.3 评价指标
观察并记录所有病人的手术时间与出血量,术前和术后进行Harris 评分满分为100 分。比较两组病人术后并发症发生情况。
1.4 统计学方法
使用SPSS20.0 软件处理数据,其中优良率和并发症等计数资料使用(%)代表,利用x验证,而其他计量数据使用方差±标准差代表,利用t 进行检验。有统计学意义(P<0.05)。
2 结果
2.1 手术时间与出血量比较
手术时间两组有明显差异(P<0.05),术中出血量组间没有统计学差异(P>0.05)。见表1。

表1 手术时间与出血量组间比较
2.2 术后优良率与并发症比较
两组病人术后优良率试验组更高,术后并发症试验组更低,有统计学差异(P<0.05)。见表2。
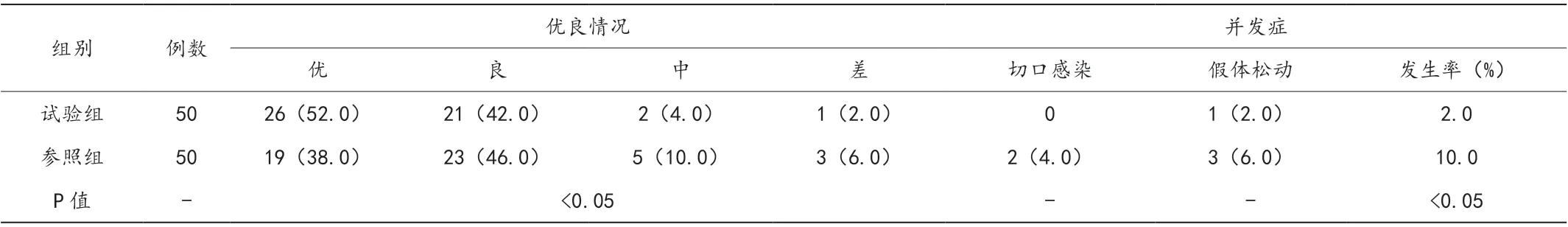
表2 术后优良率与并发症组间比较
2.3 Harris 评分比较
术后Harris 评分两组均优于术前,术后的试验组更优,差异显著(P<0.05)。见表3。

表3 Harris 评分术前和术后组间比较
3 讨论
缺血性股骨头坏死的致病因素主要包括激素与酒精,致病原因是骨组织供血降低等导致囊性病变,在治疗中以恢复股骨头血管网循环为主。人工髋关节置换术属于常应用的一种治疗手段,其假体设计和应用是影响治疗效果的关键因素,常用的两种假体为骨水泥型和生物型。本研究的结果显示,手术时间两组有明显差异(P<0.05),术中出血量组间没有统计学差异(P>0.05)。两组病人术后优良率试验组更高,术后并发症试验组更低,有统计学差异(P<0.05)。术后Harris 评分两组均优于术前,术后的试验组更优,差异显著(P<0.05)。综上所述,在缺血性股骨头坏死的治疗中应用人工髋关节置入,可提高临床效果,生物型假体的应用可缩短手术时间,值得推广。
