维持性血液透析患者动静脉内瘘功能丧失的原因及针对性护理干预效果
2022-06-06张婧
文/张婧
血液透析是维持生命的科学方式,可在慢性肾脏疾病中应用,是当前优良的肾脏替代方式,从既往研究来看,维持性血液透析患者需建立良好的血管通路,动静脉内瘘是首选,但长期反复穿刺会导致动静脉内瘘狭窄,最终会引起动静脉血液返流,导致再次循环。为保障临床维持性续性血液透析的顺利实施,强化动静脉内瘘维护,需分析存在的主要原因,采取科学的护理方式加以处理。为深度掌握维持性血液透析患者动静脉内瘘功能丧失的原因与护理策略,现对收治的部分患者进行分析,并报道分析结果。
1 资料与方法
1.1 临床资料
时间:2015 年12 月~2021 年12 月;参与患者:80 例接受维持性血液透析且动静脉内瘘功能丧失的患者,男50 例,女30例,年龄42~79 岁,平均(60.52±2.39)岁。参与患者均签署知情同意书,且经医学伦理研究会批准认可。
1.2 动静脉内瘘功能丧失原因分析
1.2.1 自身和穿刺原因
动静脉内瘘功能丧失的原因和患者自身有关,如:肥胖、糖尿病等。由于血管脆弱增加穿刺次数,护士穿刺技术不熟练,最终导致渗血或血肿在穿刺位置皮肤组织产生,导致血管产生硬化现象,血流量降低,导致失功。
1.2.2 压迫止血超时
护士未准确、清晰告知患者对应事宜,患者不具备优良的自我管理能力,患者在完成透析后压迫穿刺点止血时间会得以延长,最终会引发内瘘闭塞导致功能丧失。
1.2.3 较多的透析超滤
血液透析治疗时行较多的超滤,患者血压会降低,最终诱发内瘘闭塞,最终丧失功能。
1.2.4 负压抽吸>血流量
行血液透析治疗时,患者的血流量会降低,其数值小于治疗设置的数值,会导致内瘘动脉血管壁塌陷产生抽吸。动脉端血管负压抽吸次数较多,无法将血泵速和实际血流量应用对比和调节,会对内瘘血管壁造成损伤,最终导致丧失功能。
1.3 针对性护理方法
1.3.1 术前与术后护理
行维持性血液透析治疗患者行造瘘术,行手术前,应禁止穿刺造瘘侧手臂动脉和静脉,确保手术的顺利实施。完成手术后,患者会由于造瘘无法移动手臂,容易产生手臂静止状况,护士可对患者的情绪进行安抚,指导患者锻炼功能,促使内瘘血管维持优良的扩张力,确保造瘘血管成熟,避免因吻合口狭窄或较多的出血点将内瘘使用时间缩短。利用菲热康普内瘘治疗仪为患者进行照射治疗,照射距离30cm,照射时间40min,结束透析前40min 暂停照射。经规律的照射有助于内瘘修复,可对内瘘狭窄起到良好的改善作用。
1.3.2 改善穿刺方式
顺利完成造瘘术后,不能立即应用没有成熟的瘘管,即使瘘管成熟,但依然有较薄且脆弱的管壁,早期穿刺会导致患者皮下血肿,降低穿刺成功率。早期穿刺的护士应具备丰富的经验,掌握熟练的穿刺技术,准确选择穿刺点,确保动脉端引血穿刺点和回血静脉分别在内瘘位置和其他静脉位置。为避免透析后患者对穿刺点止血过度,护士应亲自实施止血处理,用恰当的力度用纱布卷对穿刺点进行按压。面对初次透析治疗的患者或条件不好的患者,可在超声引导下穿刺。超声引导下穿刺能够安全准确定位穿刺,提高穿刺成功率,减轻患者因穿刺失败造成的痛苦,延长动静脉内瘘使用寿命。
1.3.3 提高穿刺技术
首次应用内瘘血管时,可仔细观察血管走向,清楚了解患者血管特点,如:弹性、深度等,需在吻合口附近2~5cm 位置行穿刺,穿刺时尽量一次成功,降低穿刺失败发生率,减少反复穿刺。为保障穿刺效果,可在穿刺时应用纽扣眼法、阶梯式,确保外力在血管上分布均匀,有效降低血栓、感染发生率。
1.3.4 穿刺失败后干预
穿刺失败产生于动脉端,可再次穿刺动脉端穿刺点之下部位,由于血肿导致穿刺难度较高,可合理替换静脉端,连接动脉端透析管,重新选取静脉端透析管静脉。穿刺失败产生于静脉端,再次穿刺于静脉端穿刺点之上部位,降低反复穿刺诱发血肿,避免对血管造成损伤。血肿在24 小时内发生,可为其行冷敷,时间在24 小时之上,观察无渗血则可热敷,24 小时后于穿刺位置外部湿热敷50%硫酸镁,也可运用多磺酸黏多糖乳膏进行涂抹,发挥消肿散瘀、消痉消炎的功效,或增加菲热康普内瘘治疗照射次数,无透析治疗时2 次/日,禁止血肿内瘘侧肢体负重,血肿较大可切开处理。
1.3.5 压迫止血的实施
顺利行透析后拔针时要轻、快,接着在穿刺点用无菌纱布轻度按压,力度无震感而且不出血,压迫10min,可减轻压迫力度,压迫时间在0.5h 之内,患者出血时间过长,适当延长时间。护士为患者加强健康宣传教育,嘱咐患者压迫止血的重要性,指导患者学习压迫止血。
1.3.6 超滤量与泵速调节
为确保超滤量在正常范围内,行透析时准确评估患者体重,控制饮水量和盐分摄取量,保障体重增加值低于1kg/d,如:弹性、成熟度,按具体情况、实际血流量调节控制泵速。对动脉负压值适当调整,减轻腹压抽吸对内瘘血管造成的刺激,避免产生血管增生,因疼痛导致狭窄丧失功能。除了这些,行透析治疗的医护人员应定期对患者进行观察,及时调整泵速,遭遇突发状况时以平稳的心态及时处理。
1.4 观察指标
回归分析动静脉内瘘丧失功能的多因素。
1.5 统计学分析
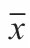
2 结果
经多因素回归分析,年龄在60 岁以上,形成血栓、内瘘狭窄、感染、低血压是动脉静脉瘘丧失功能的独立危险因素(P <0.05)。见表1。
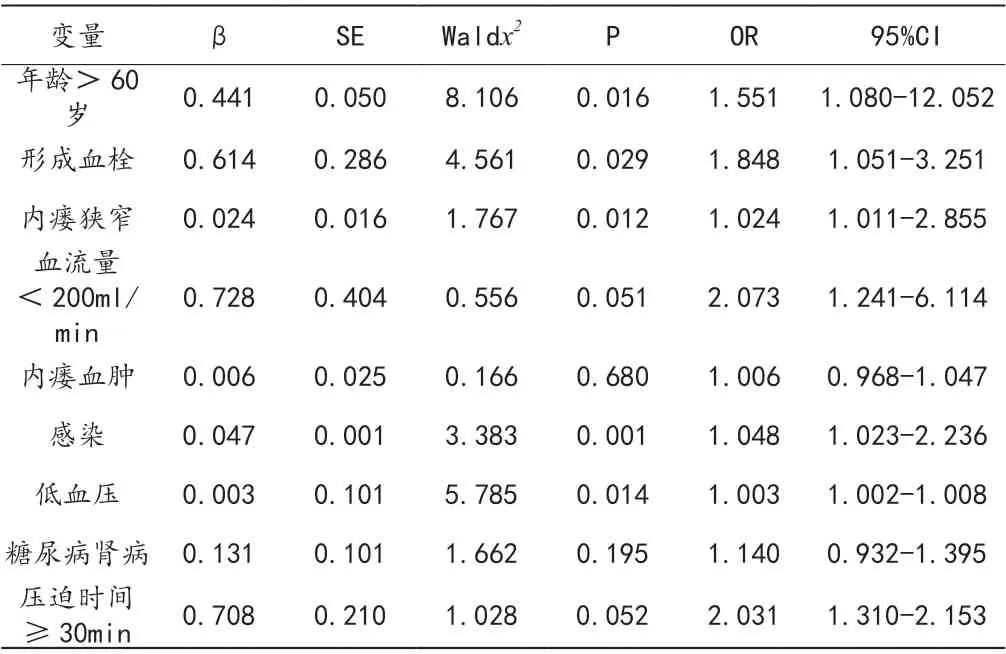
表1 动静脉内瘘丧失功能的多因素回归分析
3 讨论
患者运用维持性血液透析疗法,但在维持性血液透析疗法期间容易产生动静脉内瘘丧失功能现象,后续治疗会受到影响,应及时处理。
研究对收治的患者回顾性进行分析,发现产生动静脉内瘘丧失功能的原因较多,经针对性的护理后,均得到改善和优化,舒适度与满意度高,并发症较低。针对性护理将患者作为护理服务中心,尽量满足其需求,用多种方式掌握患者实际状况。利用多样化方式宣传教育,分析高危原因,及时实施预防性护理。依据年龄采取不同的健康教育处理方法,增强健康教育力度,帮助患者更好地掌握对应知识,避免遗忘知识。针对性护理干预在动静脉内瘘护理中,可对预后进行改善,为护士提供科学的依据,护士应主动联合护理操作,增强患者的舒适度,更为深入的掌握对应知识,避免内瘘功能恶化,对不良事件发挥良好的改善作用,将护理满意度提高。
综上所述,血管通路对维持透析的患者极度重要,通过动静脉内瘘功能的维持对疾病的治疗进行分析,护士应具备过强的责任心,对穿刺技术进行提升,使得内瘘寿命得以延长,患者生活质量得到提高。
