高龄孕产妇临床特征及孕检对妊娠风险的影响
2022-06-05马聆桦李江恒钟柳育黄永全朱茂灵
马聆桦, 李江恒, 钟柳育, 黄永全, 朱茂灵
(广西医科大学附属南宁市妇幼保健院, 1. 孕产保健部,2. 妇幼健康和计划生育服务部, 广西 南宁, 530022)
高龄孕产妇是指分娩年龄≥35岁的孕产妇。中国的高龄孕产妇占比已由2007年的8.56%升高至2011年的10.13%[1-2]。女性35周岁以后生育能力和身体机能处于逐渐下降的状态,受环境、社会中多种危险因素的影响,高龄孕产妇发生孕期并发症、合并症的风险增加。本研究对南宁市6个城区孕产妇资料进行回顾性研究,探讨高龄、孕检对孕产妇妊娠合并症和并发症的影响,为高龄孕妇监督管理工作提供依据。
1 资料和方法
1.1 一般资料
收集2012年1月1日—2015年12月31日广西壮族自治区南宁市6个城区户籍并在6个城区医疗机构分娩的孕产妇共111 804例的临床资料。妊娠年龄定义为孕妇分娩时的实际周岁年龄,将孕产妇按照年龄划分为低龄组(年龄<35岁)和高龄组(年龄≥35岁)。孕产妇临床特征和妊娠结局数据来源于广西龙骑信息系统数据库。纳入标准: 孕产妇临床特征资料完整,且有明确妊娠结局资料。排除标准: 活胎引产或流产者; 孕产妇临床资料记录不完整、内容缺失。本研究通过南宁市妇幼保健院伦理委员会批准,并征得患者知情同意。
1.2 诊断标准
妊娠期糖尿病诊断标准参考中华医学会《妊娠合并糖尿病诊治指南(2014)》[3]。妊娠合并心脏病(先天性心脏病、风湿性心脏病、妊娠期高血压疾病性心脏病、围产期心肌病等)、贫血(血红蛋白≤90 g/L)、甲状腺功能异常(甲状腺功能亢进或低下)、卵巢或子宫肿瘤、妊娠期高血压、子痫前期、胎盘早剥、前置胎盘、胎膜早破、胎儿窘迫、胎位异常、产后出血、羊水过多的诊断参考《妇产科学》(第8版)[4]的诊断标准。按照广西壮族自治区妇幼处统一制订的《孕产妇妊娠风险筛查评估表》要求,对孕产妇基本情况、妊娠合并症和妊娠并发症进行高危评分,每一项妊娠风险分级“黄色”“橙色”“红色”分别评5分、10分、20分,累计评分20分及以上者定义为重度高危妊娠。
1.3 统计学方法
采用SPSS 17.0软件进行统计学分析。计数资料用频数及百分比表示,组间的比较采用χ2检验; 多因素分析采用二分类反应变量的非条件Logistic回归分析。所有分析采用双侧检验,取α=0.05, 以P<0.05为差异有统计学意义。
2 结 果
2.1 基本特征
孕产妇年龄13~54岁,平均(28.63±4.94)岁,其中高龄组(≥35岁) 孕产妇占12.56%(14 048/111 804)。高龄组和低龄组之间,孕早期检查、孕检次数、孕次、产次、剖宫产史、人工或自然流产史、辅助生殖技术受孕、多胎、孕期接触可疑致畸物质、重度高危妊娠等差异具有统计学意义(P<0.05), 其中高龄组孕早期检查和孕检次数≥5次者占比低于低龄组,孕次≥3次、经产、剖宫产史、人工或自然流产≥3次、辅助生殖技术受孕、多胎、孕期接触可疑致畸物质、重度高危妊娠者占比高于低龄组,差异有统计学意义(P<0.05)。2组间早产史比较,差异无统计学意义(P>0.05)。见表1。
2.2 妊娠合并症和并发症发生情况
高龄组妊娠期糖尿病、甲状腺功能亢进或低下、贫血、卵巢或子宫肿瘤的发生率均高于低龄组,妊娠并发胎盘早剥、前置胎盘、胎膜早破、胎位异常、产后出血、羊水过多的发生率均高于低龄组,妊娠期高血压、子痫前期的发生率均高于低龄组,差异均有统计学意义(P<0.05)。2组间妊娠合并心脏病、胎儿窘迫的发生率比较,差异无统计学意义(P>0.05)。见表2。
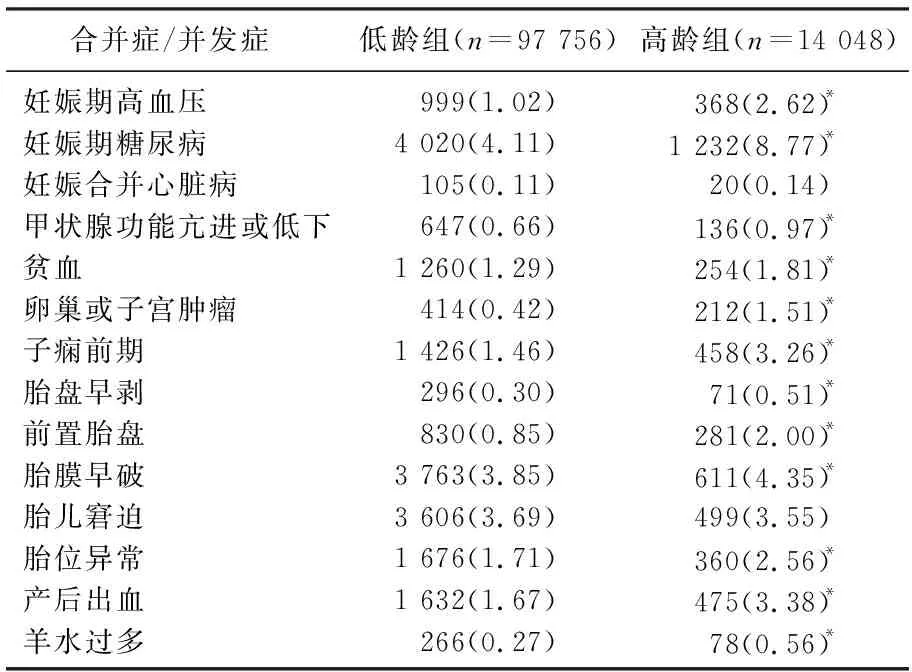
表2 高龄组和低龄组孕产妇妊娠合并症和并发症发生情况[n(%)]
2.3 高龄对妊娠合并症和并发症的影响
采用二分类反应变量的非条件Logistic回归调整孕早期检查、孕检次数、孕次、产次、早产史、剖宫产史、人工或自然流产史、辅助生殖技术受孕、多胎、孕期接触可疑致畸物质等因素后,结果显示,与低龄相比,高龄是妊娠期高血压、妊娠期糖尿病、甲状腺功能亢进或低下、贫血、卵巢或子宫肿瘤、子痫前期、胎盘早剥、前置胎盘、胎膜早破、胎位异常、产后出血、羊水过多的危险因素(P<0.05)。见表3。

表3 以低龄为对照的妊娠合并症和并发症的非条件Logistic回归分析
2.4 孕检对高龄孕产妇妊娠并发症的影响
采用二分类反应变量的非条件Logistic回归调整孕早期检查、孕检次数、孕次、产次、早产史、剖宫产史、人工或自然流产史、辅助生殖技术受孕、多胎、孕期接触可疑致畸物质等因素后,结果显示,与孕检次数<5次相比,孕检次数≥5次是胎盘早剥和胎膜早破的保护因素(P<0.05)。胎位异常者出现孕检次数≥5次的概率相对较高。见表4。
多胎、孕期接触可疑致畸物质等因素调整后的多因素分析。
3 讨 论
3.1 高龄孕产妇比例增高问题
随着2013年“单独二孩”政策、2015年“全面二孩”政策到2021年8月“三孩时代”生育政策的调整,南宁市高龄妊娠占比逐渐增加。本研究显示高龄孕产妇占比为12.56%(14 048/111 804), 高于全国平均水平11.20%[5], 提示南宁市高龄孕产妇占比已处于较高水平,考虑原因为政策调整后高龄妇女集中备孕的数量增多,这部分妇女妊娠合并症和并发症的发生风险将大幅度增加[6]。因此,针对性做好高龄孕产妇管理,保障母婴安全,成为需要解决的重要问题。
3.2 高龄孕产妇围产期保健管理问题
本研究结果显示,高龄组既往剖宫产史、通过辅助生殖技术受孕、孕期接触可疑致畸物质、孕次≥3次、经产、人工或自然流产≥3次、多胎、重度高危妊娠的发生率均高于低龄组,而孕早期检查、孕检次数≥5次的检查率均低于低龄组,说明高龄孕产妇从客观上存在高危妊娠风险增加,从主观上存在重视不够,对孕产保健知识掌握不到位,存在部分侥幸心理,不按规范进行孕早期检查、定期孕检。因此,加强高龄孕妇的妊娠前及妊娠期保健、分娩期管理工作刻不容缓。
3.3 高龄孕产妇妊娠风险增加问题
研究[7-11]表明,高龄孕产妇发生妊娠期糖尿病、妊娠期高血压、前置胎盘、产后出血的风险均显著高于非高龄者,与本研究结果相符。相对而言,高龄孕产妇自然或人工流产次数较多,通过辅助生殖技术受孕者占比较高,在孕早期易出现先兆流产症状且往往长期卧床保胎或饮食摄入过多,会导致体质量指数、体脂肪量增加,大量脂肪堆积会造成孕妇代谢紊乱,胰岛素与胰岛素受体亲和力下降,从而引起妊娠期糖尿病[12-15]。随着年龄增长,包括子宫动脉在内的全身多处动脉易出现内膜增厚及粥样斑块等改变,动脉血管壁弹性减弱,从而造成妊娠期高血压的发生风险增加[16]。高龄孕产妇多次流产和宫腔手术史的比例相对较高,容易出现子宫内膜受损或病变,从而增加前置胎盘的风险,而前置胎盘是导致产后大出血的主要原因之一; 再则,高龄孕产妇子宫肌纤维受损、缩复功能降低、精神紧张等因素也可导致产后出血风险增加[17]。此外,本研究还发现高龄孕产妇甲状腺功能异常[18]、卵巢或子宫肿瘤、贫血、胎盘早剥、胎膜早破、胎位异常、羊水过多等妊娠合并症或并发症发生率均高于低龄组,与其他研究[19-20]结论一致。
3.4 孕检对高龄孕产妇妊娠并发症的影响
孕检次数与妊娠并发症发生密切相关。国外研究[21-22]报道,孕期不接受任何产检或不定期产检者胎盘早剥等妊娠并发症的发生风险较高,而接受产前检查者发生产前出血、死产等不良结局的风险较低[23-24]。本研究显示,孕检次数≥5次者发生胎盘早剥、胎膜早破的概率比孕检次数<5次者低,是胎盘早剥和胎膜早破的独立保护因素,可能原因是孕期规范检查能及时发现和防治诱发妊娠并发症的危险因素,有效调整高龄孕产妇心理状态,避免应激反应,从而降低胎膜早破和胎盘早剥的发生风险[25]。李月等[26]发现孕期按时、规律检查孕妇出现胎膜早破、胎盘早剥的概率显著低于不定期产检者,说明规范化孕期保健可改善高龄孕产妇的妊娠结局。
综上所述,高龄因素会增加孕产妇妊娠合并症和并发症发生风险,而孕期规范检查能显著减少高龄孕产妇胎盘早剥、胎膜早破等妊娠并发症的发生。因此,临床应加强高龄孕产妇管理,规范孕期保健,积极预防妊娠合并症和并发症的发生。
