血乳酸对2型糖尿病相关脓毒症患者预后的影响研究
2022-05-26张彦鹏顾大勇
罗 勇,王 伟,张 鑫,张彦鹏,孙 亮,顾大勇
深圳市第二人民医院/深圳大学第一附属医院检验科,广州深圳 518035
脓毒症是由感染而引发的全身炎症反应综合征,病死率高达30%~50%,是危重症患者死亡的主要原因之一[1]。由于抗炎反应和促炎反应会对器官组织、血管产生影响,过量炎症介质长期存在易导致氧化应激反应,因而脓毒症患者不仅会出现肺脏和肾脏等重要器官损伤,还可能发生感染性休克和多器官功能障碍综合征[2]。血乳酸由横纹肌、红细胞和脑组织产生,是机体糖代谢的中间产物,因此血液中的乳酸水平与肾脏、肝脏的合成和代谢速率有关,能够反映器官组织灌注不足和缺氧等疾病,有助于重症疾病预后评估[3]。2型糖尿病患者多合并大血管和微血管病变,血氧饱和度降低,组织缺氧,因而血乳酸水平升高[4]。目前国内关于血乳酸与糖尿病脓毒症患者预后的相关研究较少,且为研究短期预后,因此本研究探讨血乳酸对2型糖尿病相关脓毒症患者6个月生存状况的影响,分析其是否对2型糖尿病相关脓毒症患者生存状况存在预测作用。现将结果分析报道如下。
1 资料与方法
1.1一般资料 选取2017年6月至2020年6月本院收治的132例2型糖尿病相关脓毒症患者作为研究对象。其中男72例,女60例;年龄18~79岁,平均(51.29±6.39)岁;糖尿病病程1个月至15年,中位病程7.3年;感染部位:肺部感染79例,腹腔感染28例,泌尿系统感染15例,其他感染10例。脓毒症诊断标准:具有2项或2项以上的下述临床表现:(1)体温>38 ℃或<36 ℃;(2)心率>90次/分;(3)呼吸频率>20次/分或动脉血二氧化碳分压(PaCO2)<32 mm Hg;(4)外周血白细胞计数>12×109/L或<4×109/L,或未成熟细胞>10%。纳入标准:(1)临床诊断为2型糖尿病导致的脓毒症;(2)年龄≥18岁;(3)于重症监护病房(ICU)住院时间≥7 d;(4)患者或其家属自愿参加本项研究并已经签署知情同意书。排除标准:(1)合并恶性肿瘤;(2)入院前合并肝、肾功能不全;(3)正在服用二甲双胍;(4)临床资料和随访资料不完整。
1.2方法
1.2.1乳酸水平测定和急性生理学及慢性健康状况(APACHE Ⅱ)评分 于患者入院即时、6 h、24 h和48 h测定动脉血乳酸水平,抽取4 mL动脉血后立即送检。采用丹麦雷度ABL825 FLEX全自动血气分析仪进行血气分析检测,上述操作均按照仪器标准操作流程和试剂说明书严格执行,并计算Δ乳酸(Δ乳酸=入院即时-治疗6 h),于入院第1个24 h内完成APACHE Ⅱ评分。
1.2.2预后 于患者出院即开始随访,出院后6个月通过电话、门诊、微信等方式对患者进行随访,记录6个月内休克、多器官功能障碍综合征和死亡发生率。
1.2.3亚组设计 按照入院24 h的乳酸水平将患者分为正常组(<2.4 mmol/L)和升高组(≥ 2.4 mmol/L);按患者出院6个月时的存活和死亡情况,将患者分为存活组和死亡组。

2 结 果
2.1血乳酸正常组与升高组APACHE Ⅱ评分比较 入院24 h时血乳酸正常组和升高组患者APACHE Ⅱ评分分别为(17.32±7.27)分和(24.68±8.53)分,正常组明显低于升高组,差异有统计学意义(t=5.245,P<0.001)。
2.2血乳酸正常组与升高组预后比较 血乳酸正常组患者6个月内休克、多器官功能障碍综合征和死亡发生率均低于升高组,差异有统计学意义(P<0.05)。见表1。

表1 血乳酸正常组与升高组6个月预后比较[n(%)]
2.3存活组与死亡组不同时点血乳酸水平比较 存活组、死亡组组内各时点血乳酸水平比较,差异有统计学意义(P<0.05)。存活组入院即时、6 h、24 h和48 h的血乳酸水平均低于死亡组,差异有统计学意义(P<0.05)。见表2。
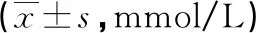
表2 存活组与死亡组不同时点血乳酸水平比较
2.4血乳酸水平对脓毒症患者预后判断的ROC曲线分析 经ROC曲线分析,24 h乳酸水平、Δ乳酸对脓毒症患者预后具有较高的诊断价值,ROC曲线下面积(AUC)分别为0.847、0.761。见表3。

表3 ROC曲线分析结果
3 讨 论
血乳酸作为人体内无氧代谢的中间产物,能够反映细胞缺氧和组织灌注情况,因此当患者氧输送不足或全身组织灌注不良时动脉血乳酸水平明显升高[5-6]。临床中已有研究指出,血乳酸水平可以作为预测脓毒症患者病情进展的重要指标之一[7-8]。本研究中对血乳酸对2型糖尿病导致脓毒症患者6个月生存状况的影响进行了探究。
由于脓毒症患者机体缺氧,因此多发组织微循环障碍、细胞代谢平衡失调、缺氧缺血,形成无氧代谢。机体氧供充足时在丙酮酸脱氧酶作用下丙酮酸氧化为乙酰辅酶A,并进入三羧酸循环,但若组织缺氧或灌注不足,丙酮酸首先生成乳酸,因而临床中常将血乳酸>2.0 mmol/L作为脓毒症患者组织灌注不足的标准[9]。临床中给予糖尿病患者二甲双胍治疗,可能会引起血乳酸水平升高,且糖尿病患者自身多合并大血管/微血管病变、丙酮酸氧化障碍、乳酸代谢缺陷,血红蛋白氧饱和度降低,组织缺氧,使血乳酸堆积,血乳酸水平升高[10-11]。本研究结果显示,正常组患者6个月内休克、多器官功能障碍综合征和死亡发生率均低于升高组,且存活组患者不同时点的血乳酸水平均低于死亡组,差异有统计学意义(P<0.05)。可能是由于患者合并脓毒症,全身各组织处于灌注状态,有效循环的血量较少,微循环灌注不足导致组织严重缺氧,堆积了较多乳酸等代谢产物,因此2型糖尿病相关脓毒症患者体内乳酸水平明显升高[12]。
APACHE Ⅱ评分是临床中常用的评估危重患者病情的工具[13-17],本研究中入院24 h时血乳酸正常组APACHE Ⅱ评分明显低于升高组(P<0.05),这一结果证实了血乳酸升高组的病情较重,提示血乳酸水平与患者病情有一定关系。由于正常情况下机体清除乳酸的主要场所为肾脏和肝脏,当患者机体内血乳酸>2.4 mmol/L时,肝脏的清除能力不足,加之炎症因子的作用,氧利用率降低,组织细胞供氧不足,若患者出现脓毒症休克,组织血流分布异常,组织灌注不足,机体氧供需失衡,增大了病死率[18]。
本研究结果显示,入院24 h的血乳酸水平及血乳酸早期变化值(Δ乳酸)对该类患者的预后判断具有较高的价值,ROC曲线的AUC分别为0.847、0.761,说明检测血乳酸水平对2型糖尿病导致脓毒症患者的预后具有较高的预测价值。因而,临床上应运用正确有效的治疗措施,改善脓毒症患者的氧合情况和组织灌注情况,提高患者机体血乳酸清除率,改善临床疗效。目前研究对于脓毒症患者发病后6 h和12 h的血乳酸水平监测相关研究较多,已经明确脓毒症患者发病12 h内患者血乳酸水平与预后存在一定相关性,发病24 h内血乳酸水平持续升高并达到峰值,发病24 h后在各项治疗措施的作用下逐渐降低至正常水平[19-20],因此本文选取24 h血乳酸这一指标进行分析。
综上所述,2型糖尿病相关脓毒症患者的入院24 h血乳酸水平越高,患者预后越差,动脉血乳酸水平可作为判断脓毒症患者6个月生存状况的重要指标。但本研究开展中并未能够排除24 h内补液量和抗感染治疗措施对血乳酸水平造成的影响,可能会对结果产生一定的影响,同时本研究中所选取的样本量较小,且存在地域性,有待进一步扩大样本量进行研究,以确保结果的准确性。
