减重代谢术后患者早期不同饮食阶段血糖变化规律及清流质饮食阶段发生低血糖的危险因素分析
2022-05-25叶宁凡银银邓玲顾佳玮
叶宁 凡银银 邓玲 顾佳玮
(1.南京大学医学院附属鼓楼医院胆胰及减重代谢外科,江苏 南京 210008;2.南京医科大学,江苏 南京 211166)
随着生活节奏的增快和社会的多重压力,人们饮食和作息等生活习惯发生着改变,导致肥胖症及其相关代谢性疾病的患病率呈逐年增长趋势[1]。有研究发现,减重代谢手术能改善机体胰岛素抵抗和糖代谢异常,达到减重降糖的目的,是治疗中重度肥胖及其合并症的最佳选择[2-4],但减重代谢术后低血糖的发生也成为不可忽视的临床问题[5-7]。严重低血糖会造成多系统功能的损害,延长住院时间,增加住院费用[8],违背了减重代谢手术快速康复理念。目前,临床上减重代谢术后血糖调控多遵循糖尿病指南进行管理[9],根据术前血糖控制情况,采取多时间点统一监测,频繁的测量不仅增加患者痛苦,还浪费医疗资源;大部分研究聚焦于减重代谢术后的远期收益,如胰岛功能的改善和减重降糖效果[10],对于术后早期血糖变化规律的相关研究较少,极低能量饮食阶段低血糖发生风险尚无个体化的管理方案。本研究对减重代谢术后患者早期饮食过渡阶段血糖变化规律进行回顾性分析,并对清流质饮食阶段低血糖发生的危险因素进行探讨,旨在对现有的血糖管理方案进行补充,为患者术后长期个体化血糖管理提供借鉴。
1 对象与方法
1.1研究对象 回顾性收集2018年1月-2021年1月于我院行减重代谢手术的202例患者的病例资料。纳入标准:(1)行腹腔镜手术治疗。(2)术后住院时间3~5 d。(3)术后饮食过渡顺利。排除标准:(1)术前滥用药物或酒精成瘾。(2)有精神疾病史。(3)术后严重并发症。
1.2方法
1.2.1调查内容 患者一般资料,包括年龄、体质量指数、性别、手术方式、进食量、三酰甘油、糖化血红蛋白、胆固醇、空腹血糖、肥胖性质和有无2型糖尿病、高血压病、阻塞性睡眠呼吸暂停综合征与术前胰岛素强化治疗等,以及术后早期禁食阶段、饮水阶段和清流质饮食阶段不同时间点的血糖值。
1.2.2诊断及评估标准 (1)手术标准:参照中国肥胖和2型糖尿病外科治疗指南(2014和2019版)[9]和2019年《中国儿童和青少年肥胖症外科治疗指南》[11]。(2)低血糖诊断标准:按照《中国2型糖尿病防治指南(2020)年版》[12],即使患者未出现心悸、出汗、手抖、头晕和视物模糊等低血糖症状,血糖<3.9 mmol/L认定为低血糖。
1.2.3减重代谢术后患者3个饮食阶段过渡流程 见图1。
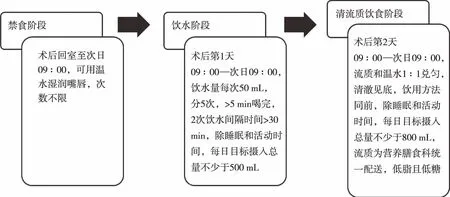
图1 减重代谢术后患者3种饮食阶段过渡流程图
1.2.4术后血糖管理方案 血糖管理方案由责任护士遵医嘱执行,并对患者实施低血糖相关健康教育。患者术后手指末梢血糖监测频率为每6 h 1次(时间点分别为:17∶00、23∶00、05∶00和11∶00),时间差不超过30 min,同时观察和询问患者有无低血糖症状。采取限制性补液的方式,饮食过渡早期每日静脉补充葡萄糖20 g,不额外补充肠内外营养制剂,不使用降糖药物治疗。
1.3资料收集方法 从电子病历中调取研究对象的一般资料和血糖值,从护理记录单中查看患者有无低血糖症状的描述。
1.4质量控制 采用低血糖护理决策支持系统[13]。护士用同一血糖仪一体机测量患者血糖并自动传输入电子病历系统,血糖采集者均经过培训并考核合格,血糖仪每日专人检测,按时年检。
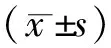
2 结果
2.1研究对象的一般资料 见表1。
表1 研究对象的一般资料(n=202)
2.2减重代谢术后患者早期不同饮食阶段血糖变化规律分析 不同饮食阶段的同一时间段血糖水平值均呈下降趋势,其中禁食期间平均血糖值最高,清流质期间平均血糖值最低,见表2。
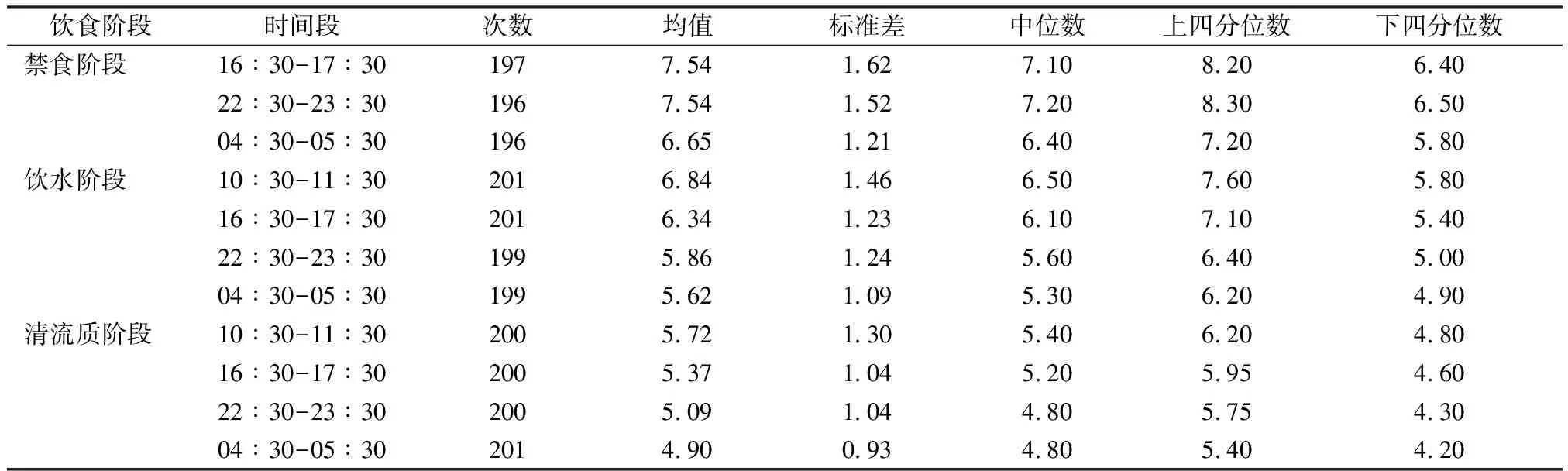
表2 减重代谢术后患者早期不同饮食阶段血糖变化规律分析 mmol/L
2.3减重代谢术后患者早期不同饮食阶段低血糖的发生情况 术后患者早期3个饮食阶段共32次血糖未获得(5例患者转入麻醉监护室复苏,7例患者拒测),同一饮食阶段发生低血糖≥1次即为低血糖病例。其中禁食阶段无低血糖病例,饮水阶段和清流质饮食阶段发生低血糖病例数分别为5例(2.48%)和44例(21.78%)。
2.4减重代谢术后患者早期清流质饮食阶段低血糖发生的单因素分析 见表3。
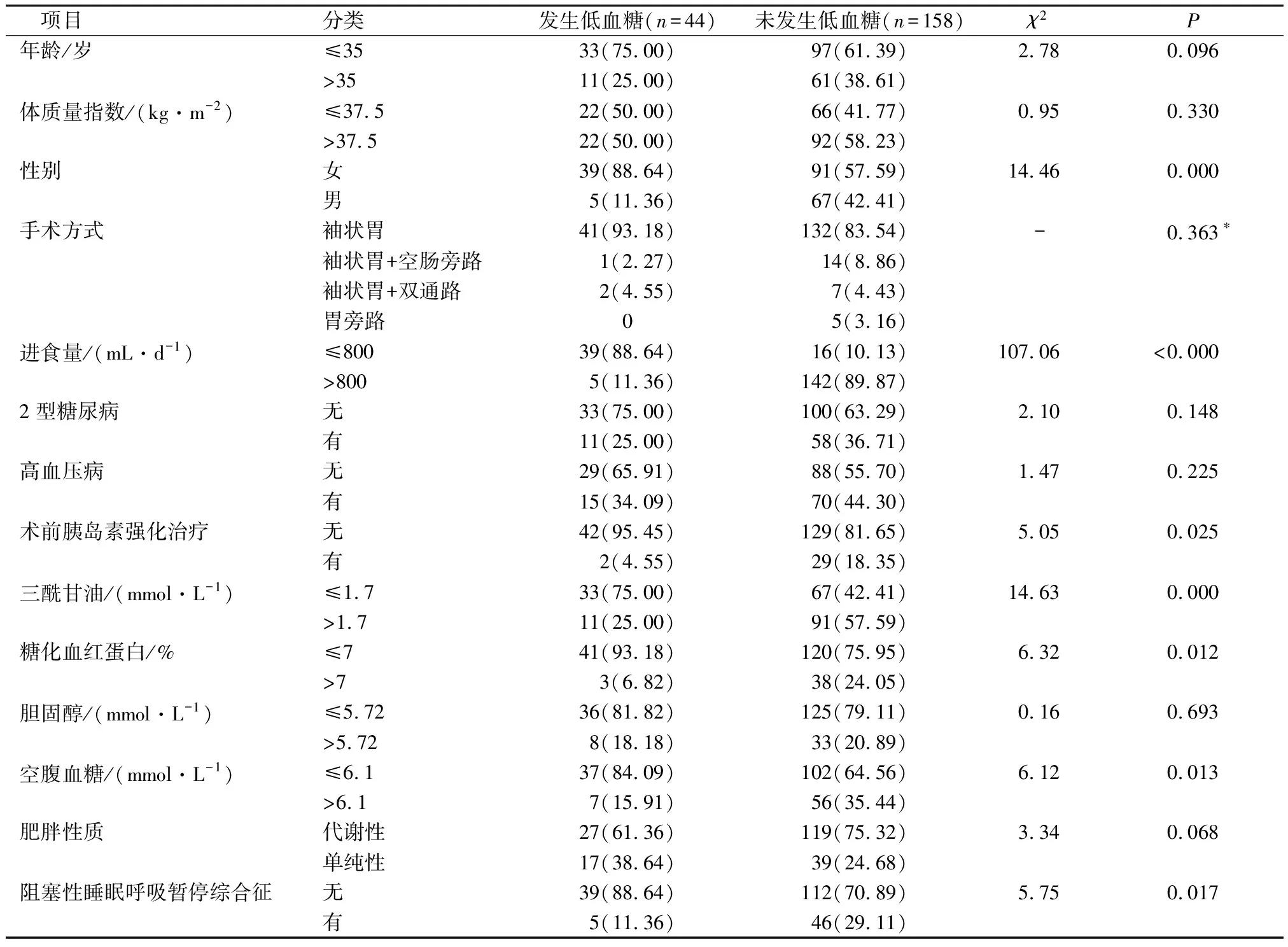
表3 减重代谢术后患者早期清流质饮食阶段低血糖发生的单因素分析 例(%)
2.5减重代谢术后患者早期清流质饮食阶段低血糖发生的多因素logistic回归分析 将上述单因素分析中有统计学意义的性别、进食量、术前胰岛素强化治疗、三酰甘油、糖化血红蛋白及空腹血糖等纳入多因素Logistic回归分析中,结果发现,进食量≤800 mL/d、女性及术前未使用胰岛素强化治疗是清流质饮食阶段患者低血糖发生的独立影响因素(P<0.05)。见表4和表5。

表4 减重代谢术后患者早期清流质饮食阶段低血糖发生的相关因素赋值
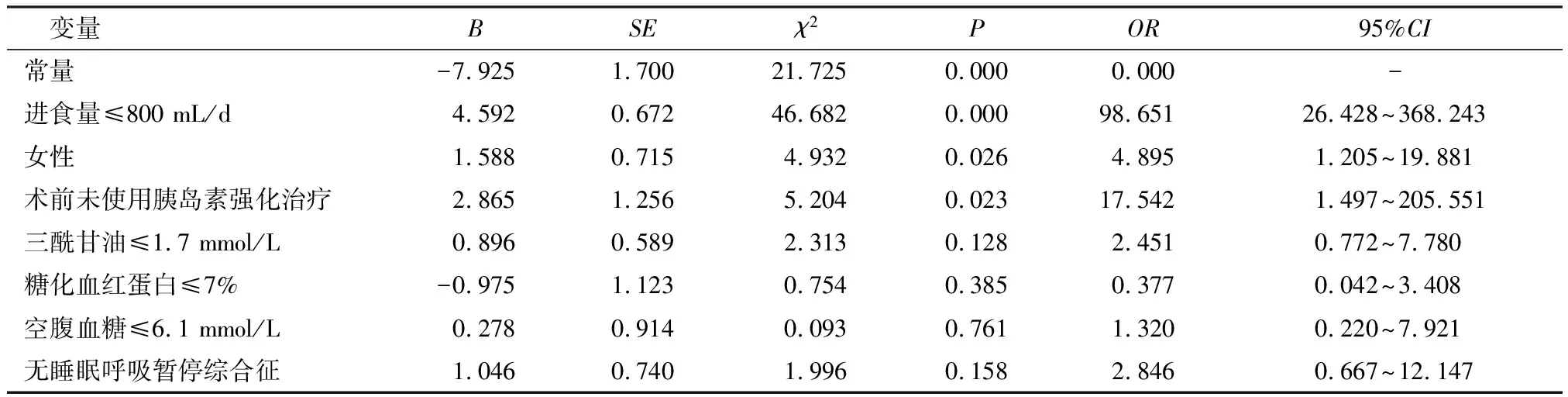
表5 减重代谢术后患者早期清流质饮食阶段低血糖发生的多因素Logistic回归分析
3 讨论
3.1减重代谢术后患者早期随着饮食的过渡血糖值呈递减趋势,低血糖发生风险增加 血糖异常是围术期常见问题,包括高血糖、低血糖和血糖波动。减重代谢手术患者大多数合并糖尿病及代谢综合征等胰岛素抵抗[14],手术创伤应激诱发机体分泌儿茶纷胺等胰岛素拮抗因子[15],均可能造成术后血糖异常增高。随着时间的推移,能量消耗调节发生着巨大变化,胰岛功能增强[3],且术后早期以限制性饮食为主要原则,低血糖发生风险逐渐增加,因此,减重代谢术后患者又是低血糖发生的敏感人群。本研究结果显示:术后禁食期间无低血糖病例,饮水期间和清流质期间分别发生低血糖6次(0.75%)和55次(6.87%),除去重复次数,饮水期间和清流质期间低血糖发生率分别为5例(2.48%)和44例(21.78%),低血糖发生率显著增高。提示护理人员对清流质饮食阶段患者低血糖的发生不可忽视。本研究还发现有重复低血糖病例,提示护理人员要重点关注。目前,临床上发现低血糖的方式主要以症状观察和多时间点与定点测量为主,测量频繁,护理人员应早期识别危险因素,及时干预,制定个体化监测方案。另有研究[16-17]表明,10%行腹腔镜胃旁路术后患者在大量进食后会出现倾倒综合征,表现为餐后胰岛素激增从而导致低血糖,与本研究结果显示的行腹腔镜胃旁路患者术后清流质饮食阶段无低血糖病例不相符。原因分析:样本量少;研究对象均为住院患者,在院期间医务人员强化饮食管理,增加了患者饮食依从性;患者饮食由营养膳食科全程负责,定时定量配送,品种单一。因此,减重代谢术后患者低血糖问题并不仅限于术后早期饮食过渡期间,医护人员应根据患者术式及其饮食依从性等个性问题,做好远期血糖管理。
3.2减重代谢术后患者早期清流质饮食阶段低血糖发生的危险因素分析
3.2.1进食量≤800 mL/d 本研究结果显示:进食量≤800 mL/d是减重代谢术后患者早期清流质饮食阶段低血糖发生的独立危险因素之一。原因分析:(1)减重代谢手术不仅限制了能量的摄入和吸收不良,也包括对食物偏好的改变,抑制了患者饥饿感,增强了饱腹感[3]。(2)由于受麻醉、术中气腹和胃食管反流的刺激等因素的影响,减重代谢术后患者恶心和呕吐(postoperative nausea and vomiting,PONV)发生率较高,且程度更为严重[18],严重PONV引起患者强烈不适感,往往不能完成计划的口服饮食量。(3)减重代谢术后患者胃容量仅为50 mL左右,且早期饮食要求极为严格,部分减重代谢术后患者饮食依从性不佳[19],进食量不足,从而易发生低血糖,而进食过量加重恶心、呕吐与反酸呕吐等消化道反应,导致进食量不足。因此,护理人员术前需识别PONV高危人群,依据不同PONV风险分级,制定个体化的预防策略,强化患者的自我饮食管理,制定饮食计划,每日分时段评估其进食情况,提高患者饮食依从性。
3.2.2女性 本研究结果显示:减重代谢术后早期清流质饮食阶段女性患者更易发生低血糖,与Akirov等[20]研究结果一致。原因分析:(1)女性神经内分泌和代谢反应强度比男性低[21]。(2)女性体内的肝脏和肌肉含量相比男性较少,糖原的储备也少于男性[22]。(3)女性患者易有焦虑与抑郁等消极情绪,不良情绪会引起下丘脑-垂体-肾上腺轴的改变,炎症和自主神经功能障碍,使血糖水平发生变化,导致低血糖发生[23]。有研究[24]发现,肥胖会增加抑郁的风险,相比男性,女性更易因肥胖而造成心理健康问题,这与女性更看重自身体型的想法相一致[25]。因此,医护人员在围术期应加强关注女性患者心理状态,对于不良心理问题及时给予干预和引导,提升患者行减重治疗的信心,提高治疗效果[26]。
3.2.3术前未使用胰岛素强化治疗 胰岛素强化治疗[27]是通过皮下胰岛素泵持续输注或一日多次注射胰岛素的方式来改善胰岛素敏感性和胰岛β细胞功能,优化患者血糖水平的治疗手段。超重患者在初诊时,如血糖水平升高(糖化血红蛋白≥10%)可给予短期胰岛素强化治疗[28],使血糖达到或接近生理水平,预防术后感染,保证围术期安全。本研究结果显示,术前胰岛素强化治疗的患者早期清流质饮食阶段低血糖发生率降低。原因分析:(1)由于术后患者胰岛素敏感性在数天至数周可能会迅速升高[3],为预防低血糖的发生,暂停胰岛素治疗,可能会导致外源性胰岛素补充相对不足。(2)术前短期胰岛素强化治疗不能改变病程较长患者胰岛β细胞功能的逆转[29],这对低血糖的发生起到了一定性保护性作用。目前,大部分患者是以减重为目的就医,而忽视了自身合并的隐性糖尿病或糖耐量异常等代谢性疾病,提示术前代谢疾病相关检查及评估的重要性。医护人员应采用多学科综合管理模式,以内分泌科为首诊科室,监测患者胰岛功能,以血糖正常化为目标,减少围术期血糖波动,降低低血糖发生率[30-31]。
综上所述,减重代谢术后患者早期不同饮食阶段血糖值呈递减趋势,低血糖发生风险逐渐增大;清流质饮食阶段低血糖发生率较高,受多种因素影响,包括术后进食量≤800 mL/d、女性和术前未使用胰岛素强化治疗。合理的血糖监测和调控是围术期管理的重要组成部分,应得到重视,血糖监测频次和时间点应基于患者病情动态评估基础上与能量摄取和血糖波动特点等相匹配,采取干预方法,减少低血糖发生,保障围手术期安全。由于本研究为回顾性研究,纳入的数据和影响因素具有局限性,尚需设计严谨的前瞻性临床研究来进一步验证,以指导临床工作。
