银屑病停用TNF-α拮抗剂后诱发红皮病一例
2022-05-17孙勇虎张福仁
张 帆 吕 晨 孙勇虎 张福仁
山东第一医科大学附属皮肤病医院(山东省皮肤病医院),山东省皮肤病性病防治研究所,济南,250022
临床资料患者,男,31岁。因“全身鳞屑性斑块5年,加重2周”就诊。患者5年前无明显诱因全身出现鳞屑性斑块,被当地医院诊断为“寻常型银屑病”,给予光疗、药浴、口服中药等多种治疗,有效,但仍反复发作。患者于11个月前开始按照标准剂量接受肿瘤坏死因子拮抗剂治疗,效果佳,皮损基本消退。3个月前全身再次出现散在鳞屑性斑块,给予甲氨蝶呤(15 mg,1次/周)联合TNF-a拮抗剂治疗,皮损仍未完全消退(图1)。2周前,患者要求更换生物制剂,遂停用TNF-α拮抗剂及甲氨蝶呤,在等待生物制剂用药前相关实验室检查结果过程中,无明显诱因原皮损加重,逐渐出现泛发全身的鳞屑性斑块,伴轻度发热。体格检查:体温37.1℃。皮肤科查体:全身泛发鳞屑性红斑、斑块,融合成片,上覆银白色鳞屑,Aus-pitz征阳性,BSA>70%,PASI:36.2分(图2)。实验室检查:患者生物制剂治疗过程中定期监测血常规、肝肾功能、TB-IGRA以及乙肝、丙肝、梅毒、艾滋等感染性抗体均未见异常。TNF-α拮抗剂停用前查免疫细胞因子:TNF-α 0.03 pg/mL(正常值≤16.5 pg/mL)、IFN-γ 0.06 pg/mL(正常值≤23.1 pg/mL)。诊断:红皮病型银屑病。治疗:单一应用IL-17A拮抗剂治疗(按药物说明书推荐用法用量进行治疗:每次300 mg,分别在第 0、1、2、3、4 周进行皮下注射初始给药,随后维持该剂量每4周给药一次)。患者经IL-17A拮抗剂治疗2周后效果明显,皮损大部分消退(图3)。目前已经治疗1个月余,仍在随访中。

图1 患者停用TNF-α拮抗剂前,躯干四肢散在红斑、斑片、覆白色鳞屑
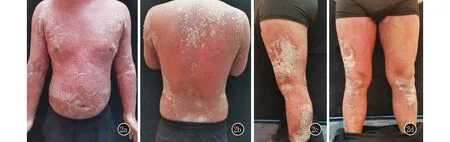
图2 停用TNF-α拮抗剂2周后,患者躯干和上肢弥漫性红斑,融合成片,境界不清,上覆白色鳞屑,下肢散在红斑、斑块,表面白色厚鳞屑,皮损面积>70%
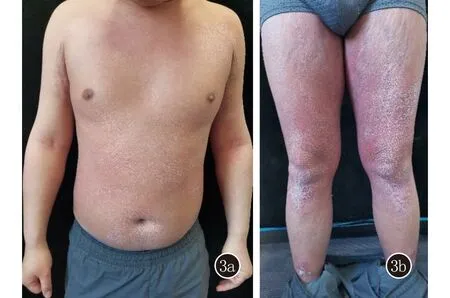
图3 患者经IL-17A拮抗剂治疗2周后,原有红斑基本消退,仅少许脱屑
讨论生物制剂越来越多的应用于银屑病的治疗,银屑病患者的生活质量得到了极大的改善[1,2],但随之而来的一系列问题,如生物制剂的合理选择、疗效衰减、抗药抗体或不良反应等尚缺乏相关大规模临床或机制研究。其中,银屑病患者治疗过程中不明原因的复发或加重是重要问题之一。已有多篇文献报道了TNF-α拮抗剂可以诱发或加重原有的银屑病皮损,这一现象也被称为“反常银屑病”[3-5]。关于TNF-α拮抗剂诱发银屑病病例报道相对较多,在一篇TNF-α拮抗剂治疗207例患者的综述中,高达85%的患者都出现了新发银屑病,其中男女比例大约为2∶1,平均发病年龄为44.9岁(13~79岁)。发病的潜伏期差异很大,平均10.5个月。其中,银屑病皮损最常见类型是脓疱型(52%),其次是斑块型(49%),点状损害占19%[6]。既往关于原有银屑病发生恶化的病例报道相对较少,Collamer等[6]回顾的207例患者中15%出现了原有银屑病皮损恶化,最常涉及的药物是依那西普(62%),其次是英夫利昔单抗(23%)和阿达木单抗(15%)。Mössner等[7]发表了5例患者在使用英夫利昔单抗治疗斑块型银屑病期间或之后出现掌跖脓疱病,其中3例伴随原有斑块加重。Santos-Juanes等[8]报道了两例中重度斑块型银屑病患者在依那西普治疗期间出现了红皮病,改用乌司奴单抗后皮损消退。本例患者在规律应用TNF-α拮抗剂治疗8个月后全身再次出现鳞屑性红斑、斑块,停用2周后皮损发展为红皮病型。潜伏期和年龄都符合先前的研究。
患者在治疗前未曾发生过红皮病,无感染或创伤等环境因素的改变。患者曾于最后一次注射TNF-α拮抗剂时联合应用甲氨蝶呤15 mg每周一次。TNF-α拮抗剂治疗效果不佳或发生恶化时,结合传统疗法可以改善病情[9]。虽有甲氨蝶呤治疗银屑病或类风湿性关节炎期间发生重症药物不良反应的报道[10],但本例患者在与TNF-α拮抗剂联合治疗2周内未发生任何不适,因此不考虑联合应用甲氨蝶呤导致红皮病的发生。我们分析,患者在TNF-α拮抗剂治疗8个月后,治疗反应逐渐消失。并在突然停止TNF-α拮抗剂治疗后出现了银屑病的复发和加重。
生物制剂治疗银屑病复发或加重的原因可总结为炎症因子水平的紊乱和抗药抗体的产生。有研究认为,浆细胞样树突状细胞可能对银屑病的复发或加重起一定作用。肿瘤坏死因子的阻断可能允许浆细胞样树突状细胞产生干扰素γ,从而使T细胞迁移到皮肤并发生银屑病样反应[11]。另一种假设认为,TNF-α被抑制后导致辅助性T细胞17(Th17)的增强和Treg细胞下调,随后Th17细胞因子IL-22的产生增加,IL-22作用于角质形成细胞,形成促炎循环[12]。抗TNF-α拮抗剂抗体的产生被认为是产生耐药的原因。Svenson等[13]在接受英夫利昔单抗治疗的类风湿关节炎患者中发现了特异性的抗英夫利昔单抗抗体,并监测到与英夫利昔单抗的结合。本例患者治疗过程中临床反应逐渐消失,可能与体内产生抗体有关,由于价格昂贵,我们未曾对患者进行检测。给予IL-17A拮抗剂后患者病情得到迅速控制,且患者血清中TNF-α以及IFN-γ在皮损加重时处于较低浓度,我们推测短暂停药后诱发红皮病现象可能与体内Th17细胞的产生增加有关。
对于TNF-α拮抗剂引起的银屑病的处理,Collamer等[6]建议在病变超过5%的体表面积时,停止抗肿瘤坏死因子治疗,并使用皮质类固醇和维生素D类似物进行局部治疗。如果在2~3周内没有明显缓解,应考虑加用光疗和甲氨蝶呤等全身治疗。Navarro等[14]建议收集患者详细病史,实验室检查及组织病理等,以排除其他皮肤病和类似银屑病的皮疹,并提及对于严重类型如红皮病型银屑病,直接选择替代治疗,更换生物制剂的种类。
本例患者应用TNF-α拮抗剂规律治疗8个月后,病情出现反复,逐渐加重,在短暂停用TNF-α拮抗剂后出现红皮病。尽管生物制剂的安全性和有效率比传统药物高得多,但仍有耐药或病情加重的情况出现,应对接受生物制剂治疗的银屑病患者密切随访,指导其治疗。
