特发性黄斑裂孔行玻璃体切除术后未愈合再次玻璃体腔空气填充的效果
2022-05-10段凝陈秋卢魏向阳李瑛李清华杜兆东
段凝 陈秋卢 魏向阳 李瑛 李清华 杜兆东
(青岛大学附属医院眼科,山东 青岛 266003)
特发性黄斑裂孔(idiopathic macular hole,IMH)是黄斑部局限性的全层神经上皮组织缺失,其病因不明且严重损害患者的中心视力[1-2]。KELLY等[3]首次报道了使用经睫状体平坦部玻璃体切除术联合气液交换法治疗IMH。术中用于玻璃体腔填充的材料主要是惰性气体(C3F8、SF6等)和过滤空气[4-5]。惰性气体在眼内发挥作用时间长,能维持稳定的眼压,顶压视网膜促进IMH愈合;过滤空气在眼内发挥作用时间短,但具有术后俯卧位时间短、并发症少的优点[6-7]。目前对于选择何种气体填充仍存在一定争议。由于国内一段时间内惰性气体的缺乏,临床医生通常选择过滤空气作为玻璃体腔填充物促进IMH愈合。虽然绝大多数IMH患者使用过滤空气后IMH愈合率较高,但也发现一定比例的患者行单次空气填充术后,其IMH短期内不能愈合,需要再次向玻璃体腔注入过滤空气促进IMH修复,目前对于这类再次玻璃体腔空气填充手术效果的研究较少。国内外已有部分研究借助光学相干断层扫描(OCT)测量并计算IMH相关各项参数,如黄斑裂孔愈合指数(MHCI)、黄斑裂孔孔径指数(DHI)、黄斑裂孔指数(MHI)等,以预测IMH的术后愈合情况[8-10]。基于国内临床现状,本研究分析单次手术后IMH不愈合需再次玻璃体腔空气填充患眼的OCT检查结果,探讨造成再次玻璃体腔空气填充结局的影响因素,总结再次玻璃体腔空气填充在IMH玻璃体切除术(PPV)联合内界膜剥除术及空气填充术后的应用效果,为IMH患者PPV中玻璃体腔填充物的选择提供理论依据。
1 资料与方法
本研究回顾性收集了2018年10月—2020年12月就诊于我院的IMH患者的临床资料,根据以下标准进行筛选。纳入标准:①首次发病且术前明确诊断为IMH;②首次行PPV联合内界膜剥除术及空气填充术;③术后随访过程中患眼未再次进行PPV或其他眼科治疗;④病例资料完整。排除标准:①高度近视或外伤引起的黄斑裂孔;②患眼合并其他玻璃体视网膜病变;③患眼存在其他导致视力下降的原因(如角膜瘢痕等);④患眼进行过内眼手术;⑤患眼因屈光介质不清等无法进行影像学检查。研究纳入患者共46例(47眼),按照处理方式不同将患眼分为单次注气组(行PPV联合内界膜剥除术及空气填充术后3 d IMH愈合,37眼)和再次注气组(行PPV联合内界膜剥除术及空气填充术后3 d IMH未愈合,再次行玻璃体腔空气填充术,10眼)。收集患者的性别、年龄等基本资料。
收集每例患眼术前1 d的最佳矫正视力(BCVA)和OCT检查结果,测量IMH基本参数,包括IMH线性最短径(MIN),IMH基底部直径(BASE,即视网膜色素上皮层不与光感受器接触的长度),IMH两侧外界膜断开的端点到光感受器脱离于视网膜色素上皮层起点的距离(M、N),黄斑裂孔高度(MHH,裂孔两侧高度不等时取较高一侧),水平方向椭圆体带缺损的距离(DIOA),所有参数均取3次测量的平均值,示意图见图1。根据OCT所测量的各项数据,计算如下参数:①DHI=MIN/BASE,②黄斑裂孔牵引指数(THI)=MHH/MIN,③MHI=MHH/BASE;④MHCI=(M+N)/BASE。

图1 OCT检查各测量参数
所有患者均行标准23G三切口PPV联合内界膜剥除术及空气填充术。术后第3天行OCT检查IMH愈合情况,对未愈合的IMH患者立即再次行玻璃体腔空气填充术。单次注气组及再次注气组均在手术完成后第3个月时复查BCVA和OCT。将术前1 d与术后第3个月的BCVA进行比较以观察视力恢复情况(术后BCVA高于或等于术前视作视力未下降,术后BCVA低于术前视作视力下降)。将术前1 d与术后第3个月的OCT结果进行比较以评定IMH愈合情况,OCT显示的IMH愈合形态包括4种[11]:①恢复正常黄斑中心凹形态;②黄斑中心凹陡直;③黄斑中心凹轮廓不规则愈合;④黄斑中心凹神经上皮层缺损。本研究中将满足条件①视作良好愈合,其余形态视作不良愈合。对比两组患眼术后视力变化占比情况和IMH愈合形态占比情况。

2 结 果
2.1 两组患者基本资料分布
单次注气组患者男11例,女25例,平均年龄为(61.3±14.4)岁;再次注气组患者男5例,女5例,平均年龄为(64.7±6.1)岁。两组患者的年龄及性别分布基本一致(P>0.05)。单次注气组患者经PPV联合内界膜剥除术及空气填充术以后IMH全部愈合,再次注气组患者再次行玻璃体腔空气填充术后IMH全部愈合。两组患者术后3个月内均未发生严重并发症。
2.2 IMH患者再次行玻璃体腔空气填充术的影响因素
单次注气组患眼术前1 d OCT检查所获得的THI、MHCI均高于再次注气组,差异有显著性(t=2.113,Z=-2.093,P<0.05);而两组患眼MHH、MIN、BASE、M、N、MHI、DHI值比较差异均无显著性(P>0.05)。见表1。

表1 IMH患者再次玻璃体腔空气填充的影响因素
2.3 IMH患者再次行玻璃体腔空气填充术的影响因素分析
首先对可能导致再次行玻璃体腔空气填充术的所有自变量进行单因素Logistic回归分析,筛选出两个具有显著性的可能影响因素,即THI(OR=0.044,P<0.05)和MHCI(OR=0.001,P<0.05)。见表2。然后将单因素分析结果中有意义的变量THI、MHCI及性别、年龄纳入二元多因素Logistic回归方程,向前法分析结果显示THI对再次行玻璃体腔空气填充术具有明显影响(B=-3.014,SE=1.528,OR=0.049,95%CI=0.002~0.893,P<0.05),而年龄、性别、MHCI无明显影响。
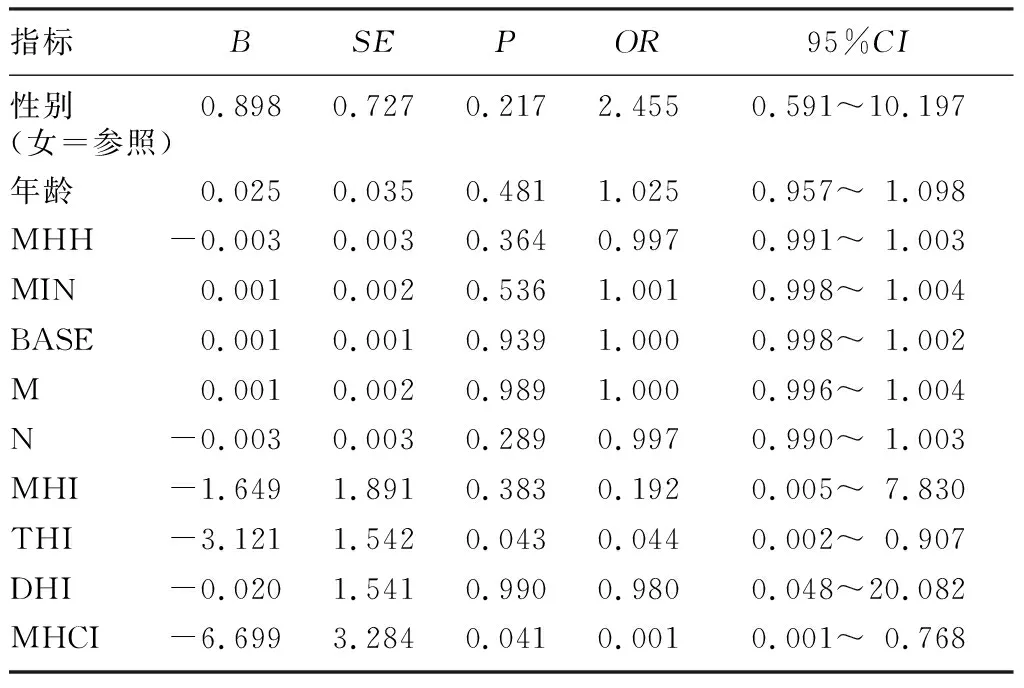
表2 IMH患者再次行玻璃体腔空气填充术的单因素Logistic回归分析
2.4 两组患眼术后视力恢复情况及IMH愈合情况对比
单次注气组视力未下降者34眼,视力下降者3眼,再次注气组视力未下降者8眼,视力下降者2眼。单次注气组IMH良好愈合者29眼,不良愈合者8眼,再次注气组IMH良好愈合者9眼,不良愈合者1眼。两组患眼间术后视力变化情况和愈合情况比较差异均无显著性(P>0.05)。
2.5 两组患眼术前及术后DIOA对比
对两组患眼术前、术后DIOA值及手术前后DIOA差值进行正态性检验显示,均属于非正态分布。每组患眼手术前后DIOA比较,差异均具有显著性(Z=-4.206、-2.803,P<0.05)。两组手术前后DIOA差值比较,差异均没有显著性(P>0.05)。见表3。

表3 两组患眼术前与术后DIOA比较[d/μm,M(P25,P75)]
3 讨 论
IMH这一概念首次由JOHNSON和GASS在1988年提出,无论是玻璃体对黄斑区视网膜的纵向牵拉力,还是内界膜神经胶质细胞等各种视细胞不断变性收缩而产生的切线牵拉力,都是造成IMH的病因[12-13]。在临床上,除极少数(2.7%~8.6%)直径较小的IMH可自行愈合外,绝大部分IMH主要的治疗方式是通过PPV解除各方向的牵引力,避免IMH进一步发展,并在眼内注入惰性气体或过滤空气顶压视网膜,促进IMH愈合[14-16]。临床上发现一定比例的患者单次玻璃体腔空气填充后,其IMH短期内不能愈合,需要再次玻璃体腔空气填充促进IMH修复[17]。为此,本研究分析了IMH患者单次注气组与再次注气组IMH术前OCT参数差异,术后视力恢复情况及愈合形态差异,探讨造成IMH术后再次玻璃体腔空气填充的相关因素和再次玻璃体腔空气填充的手术效果,以期为IMH患者选择术中填充物提供依据。
本研究纳入了符合标准的患者46例(47眼),将患眼分为单次注气组和再次注气组,对两组患眼的术后BCVA和OCT结果的统计分析显示,再次玻璃体腔空气填充对于术后视力恢复及IMH愈合形态的影响并不大。椭圆体带反映了光感受器细胞的完整性和敏感性,是将光信号转换为电信号并传入中枢的关键,大部分IMH患者术前有不同程度的椭圆体带的缺失,而DIOA的修复程度与视力恢复情况密切相关[18]。本研究对两组患眼术前和术后DIOA分析显示,两组患眼的视力在术后均得到了一定程度的修复,且两组的修复效果无明显差异。以上研究结果为临床上单次玻璃体腔空气填充后IMH未愈合患者的治疗提供了思路,在单次玻璃体腔空气填充未获得预期疗效的情况下,可以选择进行再次玻璃体腔空气填充延长过滤空气在眼内存留时间以促进IMH的愈合。
随着近年来对IMH研究的不断深入,许多指标被发现可以应用于IMH术后愈合情况的预测。如KANG等[19]研究了MHI与术后视力提升的相关性;WAKELY等[20]认为BSAE是预测IMH成功愈合的最佳指标;QI等[21]则提出当术前DHI<0.6时,Ⅲ期或Ⅳ期IMH术后获得良好愈合形态的可能性更大。在此基础上,本研究首次探究了造成IMH术后再次玻璃体腔空气填充的影响因素,意在通过OCT检查辅助指导术中玻璃体腔填充物的选择。THI是MHH与MIN的比值,其表示了玻璃体对黄斑区视网膜前后方向的牵拉力与切线方向牵拉力之间的关系,既往研究证明了术前THI与术后视力恢复情况的相关性[22],RUIZ-MORENO等[23]提出术前THI越大时术后视力恢复效果越好,但其与IMH愈合情况的关系则鲜见报道。本研究结果显示,术前THI是IMH再次玻璃体腔空气填充的独立影响因素,THI值低的患者再次玻璃体腔空气填充的可能性更大,这与RUIZ-MORENO等[23]的研究结果类似。对于术前THI值低的IMH患者,相较于过滤空气,可以直接选择惰性气体以增加填充时间并获得更好的手术效果。另外,术中剥除内界膜以解除切线方向的牵引力也至关重要,可以有助于实现术后IMH的有效愈合,避免再次手术的风险[24]。因此,THI可作为临床上判断IMH术后黄斑裂孔愈合情况及辅助术中填充物选择的指标。
综上所述,术前THI是预测IMH术后是否需要再次玻璃体腔空气填充的影响因素,可作为术前评判患者是否需要注入惰性气体的指标,以避免术后IMH无法愈合而进行再次注气。IMH术后再次玻璃体腔空气填充对于IMH愈合形态及视力恢复无明显影响,对于单次玻璃体腔空气填充3 d后IMH未愈合的患者,可以再次行玻璃体腔空气填充术以增加IMH愈合率。
本研究的不足之处在于,受部分患者依从性较低的限制,无法进行多中心、大样本量的研究,故此未来需继续加大样本量、进行更完善和深入的临床研究来进一步验证本结论。
利益冲突声明:所有作者声明不存在利益冲突。
ConflictsofInterest: All authors disclose no relevant conflicts of interest.
伦理批准和知情同意:本研究涉及的所有试验均已通过青岛大学附属医院医学伦理委员会的审核批准(文件号QYFYWZLL26883)。所有试验过程均遵照《赫尔辛基宣言》的条例进行。受试对象或其亲属已经签署知情同意书。
EthicsApprovalandPatientConsent: All experimental protocols in this study were reviewed and approved by The Medical Ethics Committee of The Affiliated Hospital of Qingdao University (Approval Letter No. QYFYWZLL26883), and all experimental protocols were carried out by following the Declaration of Helsinki. Consent letters have been signed by the research participants or their relatives.
作者贡献:段凝、李瑛、李清华、陈秋卢参与了研究设计;段凝、魏向阳、杜兆东参与了论文的写作和修改。所有作者均阅读并同意发表该论文。
Contributions: The study was designed byDUANNing,LIYing,LIQinghua, andCHENQiulu. The manuscript was drafted and revised byDUANNing,WEIXiangyang, andDUZhaodong. All the authors have read the last version of the paper and consented submission.
