脑室腹腔分流术与颅骨修补术同期实施对脑外伤患者疗效及神经功能缺损的影响
2022-05-09王兆斌李龙曹玉魁
王兆斌 李龙 曹玉魁
脑外伤后往往伴随着颅骨缺损、脑积水等情况[1],患者可出现脑缺血、缺氧等继发损伤,加重其神经功能缺损,甚至危害其生命健康[2]。有研究表明,脑外伤后继发脑积水多为交通性脑积水,可发病于任何年龄,对患者的神经功能有严重影响[3]。脑室腹腔分流术与颅骨修补术是临床上治疗颅骨缺损和脑积水的主要术式,其中颅骨修补术可对患者缺损的颅骨进行有效修补,以消除颅骨缺损对颅内平衡的影响;而脑室腹腔分流术可有效分流脑脊液,减轻患者脑水肿状况[4]。传统治疗常先行脑室腹腔分流术,待脑积水清除后再择期行颅骨修补术,虽有一定的疗效,但是两次手术对患者的创伤较大,术后并发症也较多,甚至可能造成神经功能障碍[5]。因此,本文就脑室腹腔分流术与颅骨修补术同期实施对脑外伤患者疗效及神经功能缺损的影响作一观察,以期为临床决策提供参考。
1 对象和方法
1.1 对象 选取2017年2月至2020年6月在濮阳市油田总医院就诊的84例脑外伤患者为研究对象,其中男45例,女39例;年龄26~68(47.44±9.24)岁;合并颅骨缺损52例,脑积水32例。按照脑室腹腔分流术与颅骨修补术实施时机不同分为两组,其中两种术式同期实施44例,分期实施40例;两组患者性别、年龄、格拉斯哥昏迷指数(Glasgow coma scale,GCS)、致伤原因、损伤类型、颅内压、术前美国国立卫生研究院卒中量表(National Institutes of Health stroke scale,NIHSS)评分等一般资料比较,差异均无统计学意义(均P>0.05),见表1。纳入标准:(1)术前诊断为脑外伤合并颅骨缺损或脑积水;(2)年龄20~75岁;(3)颅骨缺损直径>3 cm,且有不同程度的脑膨出;(4)脑室周边有间质性水肿征象;(5)预计生存期≥3个月。排除标准:(1)既往有脑外伤手术史;(2)存在严重的内科疾病;(3)存在其他脑部疾病;(4)脑外伤前患有严重的神经功能障碍。本研究经本院医学伦理委员会审查通过,所有患者或家属签署知情同意书。
表1 两组患者一般资料比较
1.2 手术方法(1)同期组:脑室腹腔分流术与颅骨修补术同期进行。(2)分期组:脑室腹腔分流术与颅骨修补术分期进行,先行脑室腹腔分流术,3个月后再行颅骨修补术。颅骨修补术:切开头皮,暴露骨窗,分离皮肌瓣,修补硬脑膜损伤,修复颅骨,缝合头皮。脑室腹腔分流术:于额角切开头皮,颅骨钻孔,侧脑室前角穿刺,留置脑室分流管,切开腹壁并置入腹腔分流管,保持脑脊液分流。
1.3 观察指标 观察并比较两组患者围术期指标、术后并发症发生情况、术后3个月疗效及NIHSS评分。(1)围术期指标包括手术时间、术中出血量、住院时间、住院费用等。(2)术后并发症主要包括切口感染、硬膜下积液、硬膜下积血、脑脊液漏等。(3)疗效评价标准:脑室明显缩小,脑室周围水肿消失为显效;脑室有所缩小,脑室周围水肿减轻为有效;脑室未缩小或扩大,脑室周围水肿未减轻或加重为无效。总有效率=(显效例数+有效例数)/总例数×100%。(4)NIHSS用于评估神经功能缺损程度,该量表总分0~42分,评分越高表示神经功能缺损越严重。
1.4 统计学处理 采用SPSS 22.0统计软件。计量资料以表示,组间比较采用两独立样本t检验;计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者围术期指标比较 与分期组比较,同期组患者手术时间、住院时间均明显缩短,术中出血量、住院费用均明显减少,差异均有统计学意义(均P<0.05),见表2。
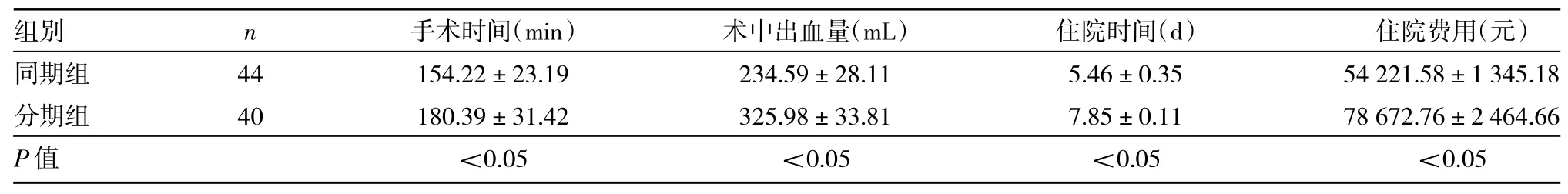
表2 两组患者围术期指标比较
2.2 两组患者术后并发症发生情况比较 同期组患者术后并发症发生率为4.5%(2/44),明显低于分期组的27.5%(11/40),差异有统计学意义(P<0.05),见表3。

表3 两组患者术后并发症发生情况比较(例)
2.3 两组患者术后3个月疗效比较 同期组患者术后3个月总有效率为95.5%(42/44),明显高于分期组的75.0%(30/40),差异有统计学意义(P<0.05),见表4。

表4 两组患者术后3个月疗效比较(例)
2.4 两组患者术后3个月NIHSS评分比较 同期组、分期组患者术后3个月NIHSS评分分别为(17.82±2.48)、(21.87±2.66)分,均较术前明显降低(均P<0.05);其中同期组明显低于分期组,差异有统计学意义(P<0.05)。
3 讨论
脑外伤主要是指人脑部受到外部高能量作用而出现的创伤,多伴随颅骨缺损、脑积水,可导致神经功能严重受损[6-7]。手术是临床上处理脑外伤的主要治疗手段,其中颅骨修补术有利于恢复患者颅内血液灌注和颅腔完整性[7-8];而脑室腹腔分流术是通过将分流管置入脑室、腹腔来降低患者颅内压,对脑脊液进行有效引流,从而解除对脑组织的压迫,改善患者的神经功能[9-10]。本研究观察了上述两种术式同期实施与分期实施对脑外伤患者的疗效及神经功能缺损的影响,结果显示同期组患者在手术时间、术中出血量、住院时间及住院费用等围术期指标方面均优于分期组;术后并发症合计发生率也明显低于分期组(4.5%比27.5%),这表明脑室腹腔分流术与颅骨修补术同期实施有利于促进脑外伤患者康复,减少术后并发症的发生,降低住院费用。笔者从机制上分析原因,认为同期手术可发挥协调效应,有利于维持颅内压稳定,促进脑正常生理功能的恢复,保证脑膨出组织回落至骨窗平面并处于持平状态,还能保障营养的正常供应,维持内环境平衡[11-12]。此外,同期手术可有效避免两次手术给患者带来的并发症发生风险,有助于促进颅腔恢复完整性,从而持续改善患者的预后。
颅骨缺损多为开放性颅脑损伤,而脑积水是其常见的并发症之一,手术是目前唯一有效的治疗方法[13-14]。分期手术可能对患者脑组织的医源性刺激较大,总体疗效可能不佳。笔者分析原因是两次手术会增加脑室-腹腔分流管的暴露时间,进而增加感染机会。本研究结果显示,同期组患者术后3个月总有效率明显高于分期组(95.5%比75.0%),而NIHSS评分明显低于分期组。提示同期手术可早期恢复颅腔正常结构,更利于促进患者术后日常活动能力和神经功能的恢复[15-16]。但在同期实施上述两种术式的过程中需注意以下3点:(1)术前评估患者手术耐受情况,以选择合适的手术时机;(2)术中严格遵循无菌操作,最大限度预防感染;(3)术前完善相关检查,结合检查结果做好术中准备。
综上所述,脑室腹腔分流术与颅骨修补术同期实施能提高脑外伤患者的疗效,减少并发症的发生,减轻患者神经功能缺损程度。
