扩散峰度成像直方图在脑胶质瘤分级诊断中的价值
2022-05-05王亚峰石凤祥
王亚峰 石凤祥
脑胶质瘤是最常见的中枢神经系统原发性肿瘤,按恶性程度分为四级,Ⅰ、Ⅱ级为低级别脑胶质瘤(low grade glioma,LGG),Ⅲ、Ⅳ级为高级别脑胶质瘤(high grade glioma,HGG)。高低级别脑胶质瘤的生物学行为有明显不同,LGG推荐手术切除,而HGG则在手术后还需辅助放化疗[1]。术前准确的分级对治疗方案的选择及预后至关重要,活检穿刺虽然为病理分级的金标准,但属于有创性检查并存在取样误差。因此,无创且全面准确反映肿瘤级别的检查方法是临床关注的热点。
扩散峰度成像(diffusion kurtosis imaging,DKI)可量化组织中水分子扩散的非高斯分布状态,反映微观结构的组成[2]。DKI在脑胶质瘤分级中的应用目前已有报道[3-4],但通常仅分析肿瘤实质区,不能反映肿瘤整体的异质性。本研究采用肿瘤全容积直方图分析方法,探讨DKI参数直方图在脑胶质瘤分级诊断中的应用,现将结果报道如下。
1 对象和方法
1.1 对象 收集2018年1月到2020年12月常州市中医医院就诊为脑胶质瘤患者63例。纳入标准:(1)MR检查前未进行任何治疗,并在检查后2周内进行手术切除并经病理检查确诊;(2)病理诊断基于2016年WHO脑肿瘤分级标准。排除标准:图像质量伪影明显,不能满足测量要求。最终排除存在图像质量问题8例,共纳入研究55例,其中男31例,女24例,年龄31~77(50.3±11.6)岁;病理分级:LGG 25 例(均为Ⅱ级),HGG 30例(Ⅲ级12例,Ⅳ级18例)。本研究经常州市中医医院医学伦理委员会批准(ky20180126),所有患者均知情同意。
1.2 仪器与方法 采用GE SIGNA 3.0T PIONEER超导型MR系统,扫描线圈使用29通道头线圈。主要扫描序列均为轴位,包括:(1)T2WI快速自旋回波(fast spin echo,FSE),FOV 24 cm×24 cm,TR 4 500 ms,TE 124 ms,矩阵 352×256,层厚5 mm,层间距1 mm,激励次数 2。(2)DKI序列,FOV 24 cm×24 cm,TR 5 000 ms,TE 74 ms,矩阵128×128,层厚 5 mm,层间距1 mm,b值分别为0、1 000、2 000 s/mm2,各自施加15个不同方向扩散敏感梯度。(3)AxT1FSE增强序列,FOV24cm×24cm,TE12 ms,TR 500 ms,矩阵 320×256,层厚 5 mm,层间距 1 mm,激励次数2。扫描时均拷贝定位线,保证层面一致。
1.3 图像分析 对DKI图像进行后处理,获得平均峰度(mean kurtosis,MK)及平均扩散系数(mean diffusivity,MD)的参数图。由2位分别具有6年以上中枢神经系统诊断经验的主治医师将MK和MD图导入MaZda 4.6软件,以T1WI增强的图像作为参考,在所有层面勾画肿瘤边界,计算肿瘤整体平均值、最大值、最小值、第10、30、50、70、90 百分位数、峰度值和偏度值。
1.4 统计学处理 采用SPSS 23.0统计软件。采用组内相关系数(intraclass correlation coefficient,ICC)评价2位医师计算结果的一致性。计量资料以±s表示,组间比较采用两独立样本t检验;采用ROC曲线评估差异有统计学意义的各参数值在鉴别诊断HGG和LGG中的效能。P<0.05为差异有统计学意义。
2 结果
2.1 一致性分析 2位医师测量结果具有较好的一致性(ICC=0.787~0.925),见表 1。
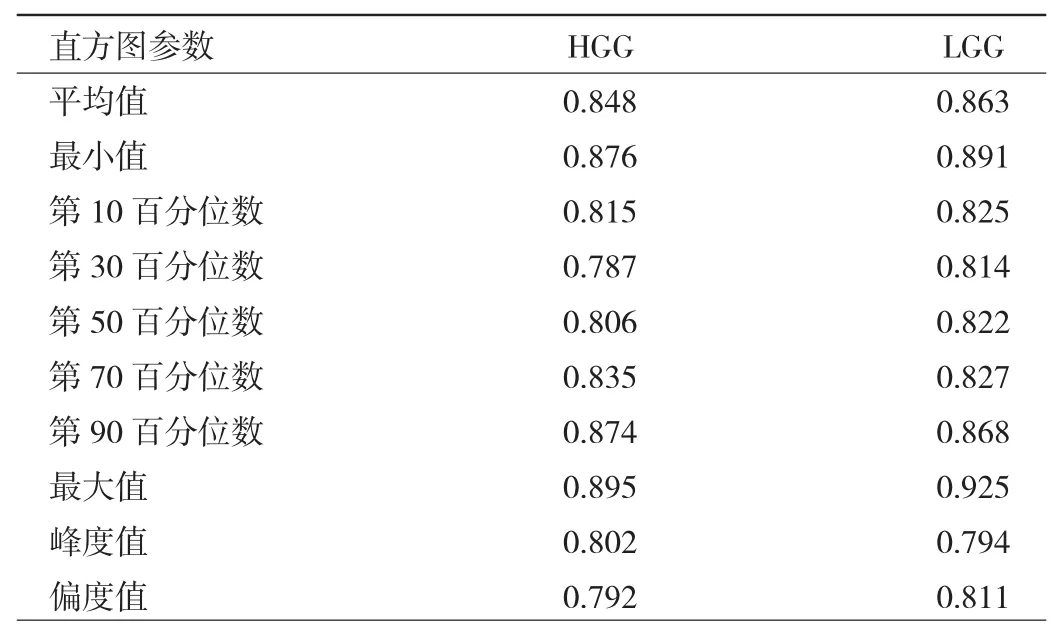
表1 2位医师测量胶质瘤直方图测量结果一致性分析(ICC)
2.2 影像表现及直方图参数分析 在MK的直方图参数中,除了峰度值及偏度值外,HGG的参数均高于LGG,差异均有统计学意义(均P<0.05);在MD的直方图参数中,HGG的MD最小值及10、30、50百分位数MD低于LGG,差异均有统计学意义(均P<0.05),其他参数差异均无统计学意义(均P>0.05)。见表2。典型病例见图 1、2(插页)。
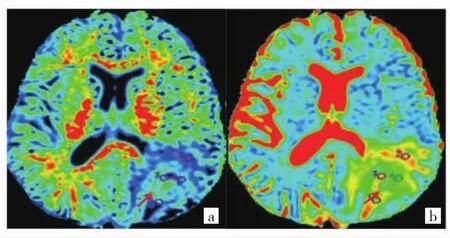
图1 57岁男性脑胶质瘤患者影像图(左侧枕叶占位性病变,病理证实为胶质瘤Ⅲ级;a:平均峰度图;b:平均扩散系数图)
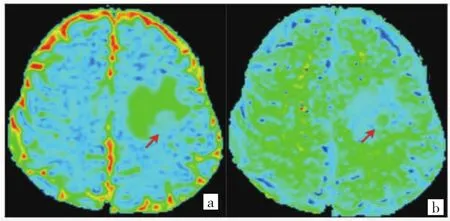
图2 45岁男性脑胶质瘤患者影像图(左侧顶叶占位性病变,病理证实为胶质瘤Ⅱ级;a:平均峰度图;b:平均扩散系数图)
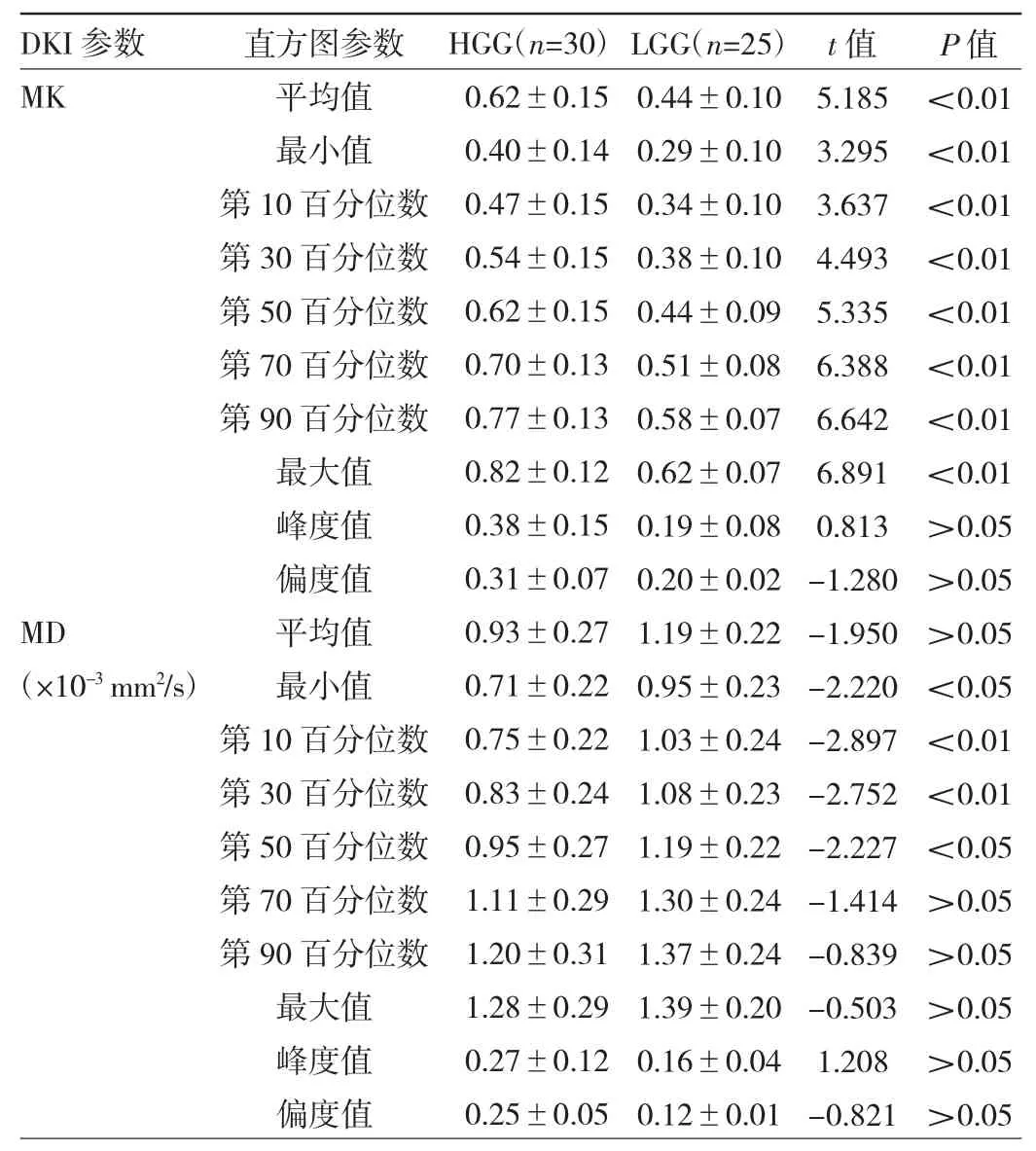
表2 高低级别胶质瘤DKI参数直方图对比分析
2.3 各参数值鉴别诊断HGG和LGG效能的ROC曲线分析 在MK参数中,MK最大值的AUC最高,为0.895。当MK最大值的最佳截断值为0.725时,其灵敏度为0.733,特异度为1.000。在MD参数中,MK第10百分位数的AUC最高,为0.688。当MD第10百分位数的最佳截断值为1.765×10-3mm2/s时,其灵敏度为0.720,特异度为0.667。见图3。
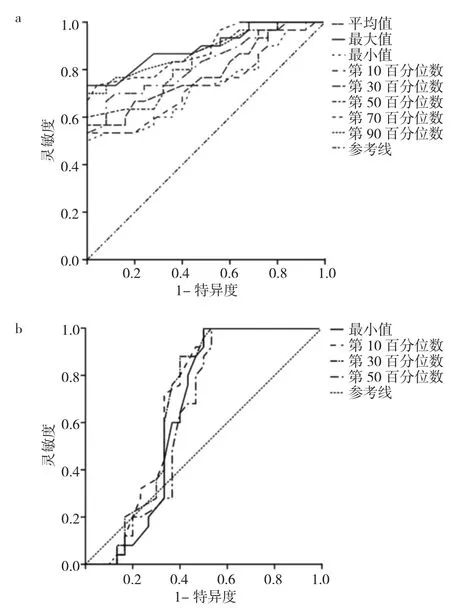
图3 直方图参数对HGG及LGG鉴别诊断效能ROC曲线图(a:MK直方图参数ROC曲线;b:MD直方图参数ROC曲线)
3 讨论
扩散加权成像(diffusion weighted imaging,DWI)是目前应用最为广泛的MR功能成像,在目前的临床实践中,b值设定在一般在600~1 000 s/mm2,这时水分子的扩散服从高斯分布,而扩散信号的衰减符合单指数模型,且与组织的细胞密度相关。当设定的b值>1500s/mm2时,此时的信号变化会偏离高斯分布,且反映的是组织微结构[5]。因此,许多学者提出了描述水分子非高斯分布扩散的理论模型,常见的有神经突方向分散度和密度成像(neurite orientation dispersion and density imaging,NODDI)、拉伸指数模型(stretched exponential model,SEM)及本研究中所采用的DKI等。其中,DKI是研究部位及应用最多的模型,在胶质瘤诊疗方面,国内外均已有报道[6-7],然而,研究结果尚存在争议。
一般认为肿瘤实体部分代表肿瘤细胞密度最大的部位,因此,以往的研究通常在肿瘤最大层面的实质区,勾画感兴趣区(region of interest,ROI)进行测量,以ROI的测量结果来代表肿瘤整体。然而,肿瘤内部的出血、坏死、钙化等病理改变也反映了肿瘤的异质性及复杂程度,单一的实质区并不能反映肿瘤的所有微结构。因此,全容积直方图的分析方法越来越多的得到了学者们关注[8-10]。基于此,本研究采用全容积直方图的分析方法,和传统方法相比,这种方法能克服选择偏倚,全面反映肿瘤内部结构,具有更好的稳定性和可重复性。本研究结果表明,在脑胶质瘤MK的直方图参数中,除了峰度值及偏度值外,其他参数差异均有统计学意义,其中,MK最大值在鉴别HGG和LGG是具有较好的诊断效能。理论上讲,MK最大值对应肿瘤内部结构最复杂的区域,因此也是最能代表肿瘤异质性,而异质性则是反映肿瘤级别的重要特征[11]。此外,MK第70、90百分位数的AUC值也高于MK平均值,说明平均的方法淡化了不同组成的差异,因此不能充分反应组织的复杂程度。在MD的直方图参数中,HGG的MD最小值、第10、30、50百分位数低于LGG,这组参数中MD第10百分位数的AUC值最高,但也低于MK组。MD第10百分位数排除了坏死囊变、出血等影响扩散系数结果的改变,对应的是细胞排列致密的部位,因此也能有效的鉴别HGG和LGG。MD最小值理论上对应细胞密度最大的部位,但MD最小值易受信噪比等因素影响,因此变异较大,这也符合以往的报道[12]。此外,本研究中HGG和LGG的MD平均值差异无统计学意义,也与脑胶质瘤的复杂组成有关。虽然较高的细胞密度会降低MD值,但肿瘤内的微囊变等又会使MD值升高,而坏死囊变在HGG中更为常见[13]。
本研究仍存在不足之处。首先,纳入研究病例数有限,而每种病理类型则更少,需要更大样本量来进行分析。其次,脑胶质瘤的诊断目前要求基因分型,本研究因条件限制,未能给所有的患者进行基因检测及相关分析。再次,本研究虽然以增强图像作为参考,但部分HGG的水肿区也存在肿瘤细胞,实际浸润区会超过增强边界,而直方图分析时是否需要包括水肿区也需要进一步探讨。
综上所述,DKI直方图参数能帮助预测脑胶质瘤的级别,其中,MK最大值在HGG和LGG的鉴别诊断中具有较好的诊断效能。因此,直方图分析是一种无创的术前提高脑胶质瘤分级准确性的方法。
