自拟莪黄和胃汤对脾虚湿瘀型慢性胃炎患者疼痛、胃蛋白酶原比值及血清胃蛋白酶原Ⅰ、促胃液素17水平的影响
2022-05-04张爱红原培谦赵小婷邓丽青
张爱红,原培谦,赵小婷,靳 浩,邓丽青
(山西省长治市中医研究所附属医院,山西 长治 046000)
慢性胃炎是消化系统的常见病及多发病,是由多种原因引起的胃黏膜慢性炎性反应,以上腹部疼痛、胀满、嗳气、胃灼热、反酸、食欲不振等为主要临床表现,若不及时治疗,可严重影响患者的生活质量[1]。雷贝拉唑属于质子泵抑制剂,可改善胃黏膜损伤,抑制胃酸分泌,但单用时治疗效果欠佳[2]。慢性胃炎属于中医“胃脘痛”“胃痞”“吐酸”等范畴,具有病程较长、反复发作等特点,其病机复杂,临床以脾虚湿瘀型较为常见,故以健脾化湿祛瘀为主要治法。本研究旨在探讨自拟莪黄和胃汤对脾虚湿瘀型慢性胃炎患者疼痛、胃蛋白酶原比值(PGR)及血清胃蛋白酶原Ⅰ(PGⅠ)、促胃液素17(G-17)水平的影响,现报道如下。
1 临床资料
1.1 一般资料 选取2018年10月至2020年8月在长治市中医研究所附属医院接受治疗的脾虚湿瘀型慢性胃炎患者60例,按随机数字表法分为对照组和观察组,每组30例。对照组男18例,女12例;年龄25~60岁,平均(46.24±3.19)岁;病程2~5年,平均(2.91±0.65)年。观察组男16例,女14例;年龄24~61岁,平均(47.32±3.28)岁;病程1~4年,平均(2.73±0.78)年。两组患者一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究符合«赫尔辛基宣言»中的伦理要求。
1.2 诊断标准 ①西医诊断标准。参照«中国慢性胃炎共识意见(2012年,上海)»中的诊断标准制定:有出血、黑便、上腹痛等症状患者进行病理活检后,结果显示弥漫性胃黏膜表面黏液增多或固有腺体萎缩,即可诊断为慢性萎缩性胃炎[3]。②中医辨证标准。参照«慢性胃炎中医诊疗专家共识意见(2017)»中脾虚湿瘀型胃炎的诊断标准:症见胃脘部疼痛,纳呆,肢体困重,大便溏薄,神疲乏力,尿黄,舌有瘀斑[4]。
1.3 纳入标准 符合上述诊断标准;年龄>18岁;入组前1个月内未使用免疫增强药剂;幽门螺杆菌感染阳性;自愿参与本研究并签署知情同意书。
1.4 排除标准 合并其他胃部疾病及感染者;合并其他严重内科疾病者;妊娠期或哺乳期女性;恶性肿瘤患者;凝血功能障碍者;对本研究所用药物过敏或存在禁忌证者;服药依从性差者。
2 治疗方法
2.1 对照组 采用雷贝拉唑钠肠溶胶囊(珠海润都制药股份有限公司,国药准字H20050228,10 mg/粒)口服治疗,每次10 mg,每日2次。治疗4周。
2.2 观察组 在对照组治疗基础上联合自拟莪黄和胃汤治疗。方药组成:莪术、党参片、白术、薏苡仁、陈皮各15 g,旋覆花15 g(包煎),山药18 g,干石斛、广藿香各10 g,炙甘草6 g,黄连片5 g。每日1剂,水煎取汁250 m L,分早晚两次温服。治疗4周。
3 疗效观察
3.1 观察指标 ①胃肠道功能症状评定量表(GSRS)评分[5]。分别于治疗前后对两组患者胃肠道功能进行评分,满分100分,分数越高代表患者胃肠功能越差。②视觉模拟评分法(VAS)评分。分别于治疗前后对两组患者胃肠疼痛程度进行评分,满分10分,分数越高说明患者疼痛感越强烈。③胃蛋白酶原比值(PGR)及血清胃蛋白酶原Ⅰ(PGⅠ)、促胃液素17(G-17)水平。分别于治疗前后抽取两组患者空腹静脉血5 m L,分离血清(3 000 r/min,离心10 min),用免疫比浊法测定PGR,以及血清PGI、G-17水平。
3.2 疗效评定标准 参照«中医病证诊断疗效标准»制定[6]。显效:经胃镜检查,黏膜恢复正常,炎性反应消失,胃黏膜炎症病变面积减少>90%;有效:经胃镜检查,黏膜部分恢复正常,炎性反应减少,胃黏膜炎症病变面积减少50%~90%;无效:经胃镜检查,黏膜未恢复,炎性反应无改善,胃黏膜炎症病变面积减少<50%。总有效率=(显效例数+有效例数)/总例数×100%。
3.3 统计学方法 采用SPSS 22.0统计软件处理数据。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以例(%)表示,采用χ2检验。P<0.05为差异具有统计学意义。
3.4 结果
(1)临床疗效比较 观察组总有效率为93.33%(28/30),高于对照组的76.67%(23/30),差异有统计学意义(P<0.05)。见表1。
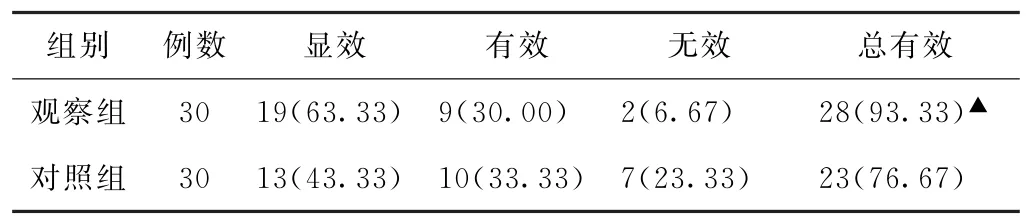
表1 两组脾虚湿瘀型慢性胃炎患者临床疗效比较[例(%)]
(2)GSRS、VAS评分比较 治疗前,两组患者GSRS、VAS评分比较,差异无统计学意义(P>0.05)。治疗后,两组患者GSRS、VAS评分均低于治疗前,且观察组均低于对照组(P<0.05)。见表2。
表2 两组脾虚湿瘀型慢性胃炎患者治疗前后胃肠道功能症状量表评定评分、视觉模拟评分法评分比较(分,±s)

表2 两组脾虚湿瘀型慢性胃炎患者治疗前后胃肠道功能症状量表评定评分、视觉模拟评分法评分比较(分,±s)
注:与本组治疗前比较,△P<0.05;与对照组治疗后比较,▲P<0.05。
组别 例数 时间 胃肠道功能症状评定量表评分视觉模拟评分法评分观察组 30 治疗前 86.96±6.57 6.96±1.57治疗后 31.98±5.32△▲ 1.98±0.32△▲对照组 30 治疗前 86.94±6.58 6.94±1.58治疗后 54.58±6.54△ 2.58±0.54△
(3)PGR及血清PGⅠ、G-17水平比较 治疗前,两组患者PGR及血清PGⅠ、G-17水平比较,差异均无统计学意义(P>0.05)。治疗后,两组患者PGR及血清PGⅠ、G-17水平均低于治疗前,且观察组均低于对照组(P<0.05)。见表3。
表3 两组脾虚湿瘀型慢性胃炎患者治疗前后胃蛋白酶原比值及血清胃蛋白酶原Ⅰ、促胃液素17水平比较(±s)
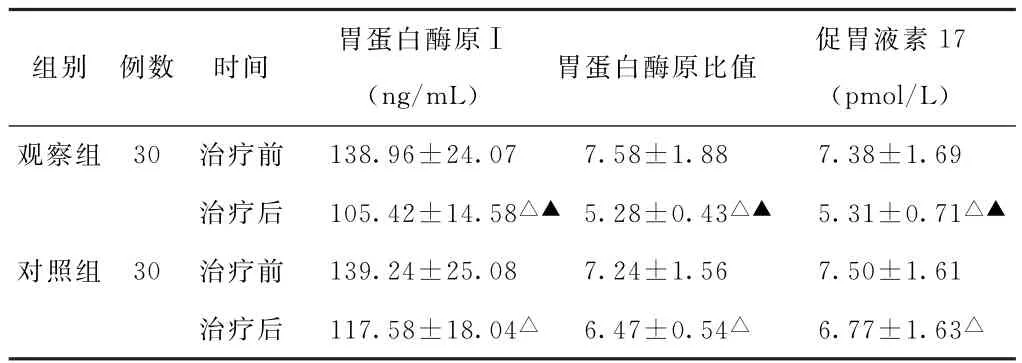
表3 两组脾虚湿瘀型慢性胃炎患者治疗前后胃蛋白酶原比值及血清胃蛋白酶原Ⅰ、促胃液素17水平比较(±s)
注:与本组治疗前比较,△P<0.05;与对照组治疗后比较,▲P<0.05。
组别 例数 时间胃蛋白酶原Ⅰ(ng/m L)胃蛋白酶原比值促胃液素17(pmol/L)观察组 30 治疗前 138.96±24.07 7.58±1.88 7.38±1.69治疗后 105.42±14.58△▲ 5.28±0.43△▲ 5.31±0.71△▲对照组 30 治疗前 139.24±25.08 7.24±1.56 7.50±1.61治疗后 117.58±18.04△ 6.47±0.54△ 6.77±1.63△
4 讨论
慢性胃炎是一种由多种原因引发的胃黏膜慢性炎症性病变,发病率随年龄增长而升高。该病发病机制较为复杂,与自身免疫、环境、饮食等密切相关,幽门螺杆菌感染是该病常见的病因,以淋巴细胞浸润为主要病理特征。目前,国内治疗慢性胃炎多采用药物治疗辅以饮食管理以抑制病情发展,雷贝拉唑是消化道疾病常用药物,能有效抑制胃酸分泌,保护胃黏膜,改善患者临床症状,但长期服用存在不良反应,影响治疗效果[7]。
中医认为,肝主疏泄,可以调畅全身气机,肝失疏泄则气机郁滞,导致脾失健运,滞从中生,脾虚生湿,日久化热,湿热互结以致血行不畅,形成血瘀。自拟莪黄和胃汤中黄连清热燥湿,山药健脾补肺,白术、薏苡仁燥湿利水,党参健脾益肺,陈皮理气健脾,莪术消积止痛,旋覆花健胃利肠,石斛益胃生津,广藿香化湿醒脾,炙甘草益气滋阴。全方共奏化湿祛瘀、健脾行气之功。现代药理学研究表明,莪术中蓬莪术叶精油对金黄色葡萄球菌、大肠杆菌均有抑制作用,具有抗炎镇痛的作用[8];白术所含白术多糖能有效抑制胃黏膜损伤程度,提高胃黏膜抗氧化能力,修复受损黏膜[9];黄连中黄连多糖能调节免疫活化巨噬细胞,具有消炎作用,可改善患者临床症状[10]。本研究结果显示,观察组总有效率高于对照组(P<0.05),治疗后GSRS、VAS评分均低于对照组(P<0.05),提示自拟莪黄和胃汤治疗脾虚湿瘀型慢性胃炎疗效显著,可有效改善患者疼痛程度,与魏群等[11]研究结果基本相符。
PGⅠ作为胃蛋白酶前体物质,胃部反酸时可以转化为胃蛋白酶,导致患者机体内PGR升高,影响患者胃肠功能。慢性胃炎患者胃酸分泌减少,可引起G-17水平升高,加重患者病情。本研究结果显示,治疗后,观察组PGR及血清PGⅠ、G-17均低于对照组,提示自拟莪黄和胃汤可有效改善脾虚湿瘀型慢性胃炎患者胃肠功能,促进病情恢复。刘登等[12]研究结果显示,莪黄和胃汤能够有效改善脾虚湿瘀型慢性胃炎患者胃功能,减轻患者痞满、胃脘痛等胃部不适情况,与本研究结果基本一致。
综上所述,自拟莪黄和胃汤可有效减轻脾虚湿瘀型慢性胃炎患者的疼痛程度,调节PGR及血清PGⅠ、G-17水平,改善患者胃肠功能,疗效显著。但本研究样本量较小,在后续研究中可进一步扩大样本量,以深入研究自拟莪黄和胃汤对于不同证型慢性胃炎患者的作用机制,并进一步完善方组,使其适用范围更加广泛。
