阻塞性睡眠呼吸暂停低通气综合征对2型糖尿病患者骨密度的影响
2022-04-26刘腾飞陆强刘晓丽杨惠惠杨帅马宁贾晓娇尹福在
刘腾飞 陆强 刘晓丽 杨惠惠 杨帅 马宁 贾晓娇 尹福在
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea-hypopnea syndrome,OSAHS)即多原因作用致使患者在睡眠时反复出现低通气和呼吸中断,引起间歇性血氧分压及血氧饱和度下降,伴高碳酸血症以及睡眠结构紊乱,进而出现全身多系统病理生理改变。同时临床上发现OSAHS 和2型糖尿病(type 2 diabetes mellitus,T2DM)常存在于同一个体,属于共病,研究表明糖尿病在一定程度上会增加患者患OSAHS 的风险,而 OSAHS 在某种程度上也会导致糖尿病及其并发症的发生发展。T2DM因能量代谢紊乱继发导致骨代谢(bone metabolism,BM)异常的发生[1],OSAHS导致的低氧状态破坏成骨细胞与破骨细胞之间的平衡进而影响BM[2],故糖尿病患者继发OSAHS将会加剧BM异常。目前关于T2DM 合并OSAHS的患者BM异常的报道相对较少,本研究探讨T2DM合并OSAHS患者BM的状态,以期通过改善低氧血症为有效防治BM的异常提供更多的临床依据。
1 资料与方法
1.1 一般资料 选取2020年9月至 2021年4月于秦皇岛市第一医院内分泌科住院的T2DM患者130例,选择呼气暂停低通气指数(AHI)<5次/h为单纯T2DM组,AHI≥5次/h为T2DM合并OSAHS组。单纯T2DM组44例、T2DM合并OSAHS组86例。其中女性患者分为A1(单纯T2DM)25例,A2(T2DM合并OSAHS)31例,男性患者分为B1(单纯T2DM)20例,B2(T2DM合并OSAHS)54例,男性组及女性组患者性别比、年龄、家族史等一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究经秦皇岛市第一医院伦理委员会批准,受试对象均签署知情同意。见表1。

表1 男性组、女性组一般资料比较
1.2 纳入与排除标准 纳入标准:(1)T2DM诊断标准:依据中华医学会糖尿病学分会(Chinese Diabetes Society,CDS)修订的《中国2型糖尿病防治指南(2020版)》诊断[3]标准;(2)OSAHS诊断标准:参考《2018年成人阻塞性睡眠呼吸暂停低基层诊疗指南(实践版)》诊断[4]标准: AHI≥5 次/h,临床上有典型的夜间睡眠打鼾伴呼吸暂停、日间嗜睡等症状,整夜监测不少于7 h 睡眠过程;(3)分组标准:患者均符合T2DM诊断标准。排除标准:(1)急性糖代谢紊乱;(2)合并神经、精神性疾病者;(3)住院期间发生呼吸道感染者;(4)由耳鼻喉科医生会诊发现明显上呼吸道梗阻者;(5)有中枢性睡眠呼吸暂停者;(6)合并心、肾等重要脏器严重疾病者等;(7)合并甲状腺功能减退症者;(8)排除其他继发性BM异常疾病者;(9)研究者认为受试者存在不适合参加本试验的其他重要疾病。
1.3 一般资料及血液指标 收集研究对象的一般资料:年龄、性别、吸烟、饮酒、糖尿病及OSAHS家族史情况。受试者禁食水8 h后次日清晨空腹抽取静脉血,采用离心分离血清的方法,应用全自动生化分析仪测定,以检测空腹血糖(FPG)、空腹胰岛素(FINS)、糖化血红蛋白(HbA1c)、血清钙(Ca)、磷(P)、碱性磷酸酶(ALP)、25-OH维生素D3,上述所有临床检验项目均由秦皇岛市第一医院检验中心专业人员测定。
1.4 睡眠呼吸检测仪监测及BMD测定 患者于入院后配戴飞利浦公司Alice Night One睡眠呼吸记录仪,夜间监测时间不小于7小时,记录AHI。患者受检日均未饮用咖啡、浓茶及酒等,睡前排尿,避免起夜。由专业医技人员采用美国GE公司 Lunar Prodig骨密度仪测定受试者腰椎骨密度(L1~4 BMD)、股骨颈骨密度(NFBMD)并出具报告。

2 结果
2.1 女性T2DM合并OSAHS患者骨代谢等相关指标比较 女性组A2与A1相比较,L1~4 BMD与NFBMD差异有统计学意义(P<0.05),钙、 磷、ALP、25-OH维生素D3、HbA1c差异无统计学意义(P>0.05)。见表2。
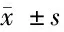
表2 女性T2DM合并OSAHS患者骨代谢等相关指标比较
2.2 男性T2DM合并OSAHS患者骨代谢等相关指标比较 男性组B2与B1相比较,NFBMD差异有统计学意义(P<0.05),L1~4 BMD、钙、 磷、ALP、25-OH维生素D3、HbA1c差异无统计学意义(P>0.05)。见表3。
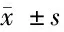
表3 男性T2DM合并OSAHS患者骨代谢等相关指标比较
2.3 男性组及女性组AHI与BMD相关性分析 NFBMD均与AHI呈负相关(P<0.05)。见表4。

表4 男性组、女性组AHI与骨密度相关性
3 讨论
本研究结果显示女性组T2DM合并OSAHS患者L1~4 BMD差异有统计学意义(P<0.05),而男性组T2DM合并OSAHS患者L1~4 BMD差异无统计学意义(P>0.05),同时T2DM合并OSAHS患者不论男性组还是女性组NFBMD差异均有统计学意义(P<0.05),且pearson分析NFBMD与AHI成负相关。分析如下:T2DM患者可通过高血糖、糖基化终末产物(AGEs)、胰岛素生长因子、血清甲状旁腺激素、骨钙素及硬骨素等导致BM的异常[5];而OSAHS诱发的低氧血症、间歇性缺氧、睡眠剥夺加重、全身炎性反应等也可引起骨代谢的异常[6],有相关研究表明T2DM合并OSAHS的患者可通过波动性的高血糖、微血管病变、交感神经病变、低氧血症等因素加重BM异常[7,8]。
陈超等[9]指出:从终身骨量丢失来看,股骨变化较腰椎更为明显,利用股骨评价BMD的状况更有意义;且BMD随着年龄的增长而降低,骨质疏松的患病率女性高于男性。同时有文献指出未绝经女性其腰椎BMD下降明显,其他部位BMD下降不明显,直到闭经后其髋部骨量明显下降[10]。另有报道显示BMD在T2DM患者中存在差异,BMD的结果可升高、降低或不变[11],尤其是腰椎BMD易受周围血管病变、骨质增生、骨折、骨外组织钙化等影响[12]。其次,本实验中测量BMD的仪器为双能X线骨密度仪(DXA),目前DXA是公认的使用较为广泛并且相对成熟的BMD测量技术,是国际公认的测量“金标准”,其对于腰椎BMD的测量可采取前后位(AP)及侧位两个部位来进行测量,测量时采取的体位不同结果会有所偏差[13]:采取侧位测量时可避免上述腰椎BMD相关因素的影响,但其测量范围相对较窄,同时侧位椎体无正常值及峰值,无法进行比较,故临床上一般采取AP位测量,但其易受腰椎BMD相关因素影响,导致测量结果出现一定的偏差。而且WHO推荐使用骨折风险评估工具(FRAX)进行评估骨折风险,其中以NFBMD为优先考虑指标;金雨等[14]学者也证实相对于FRAX联合腰椎BMD,其联合NFBMD能更好的预测骨折风险;国外学者Kanis等[15]指出,对于绝经后女性及50岁以上的男性患者股骨颈的测量可以作为骨质疏松症的金标准;据Zhukouskaya等[16]证实小梁骨分数和NFBMD的联合评估在一定范围内能有效预测患者骨折的发生。本研究样本中相对于男性患者,女性患者年龄相对偏大,其骨量丢失速度相对较快;研究中男性组及女性组T2DM合并OSAHS患者L1~4 BMD结果存在差异,但相关分析未找到L1~4 BMD与AHI之间的相关性,提示T2DM合并OSAHS的患者NFBMD较L1~4 BMD能更好的反映BM状态。
综上所述,对于T2DM患者,在控制血糖的基础上,应积极复查AHI,以便尽早发现OSAHS,并且对发现合并OSAHS的患者应行BMD的检测;同时对于OSAHS患者也应密切关注其血糖及BMD的状况,以期尽早改善和干预病情进展。
