渗出性胸腔积液在内科胸腔镜下特征比较及诊断相关因素分析*
2022-04-24罗凤鸣
凤 婧,罗凤鸣,颜 浩
(1.成都市第二人民医院呼吸与危重症医学科,四川成都 610017;2.四川大学华西医院呼吸与危重症医学科,成都 610041)
胸腔积液是许多疾病的临床表现,常见原因有恶性肿瘤(原发性或继发性胸膜肿瘤)、感染(如结核或疾病)、全身性疾病(如充血性心力衰竭、肾衰竭、结缔组织疾病)、肺栓塞等,20%的呼吸系统疾病患者可伴有胸腔积液[1]。自19世纪初以来,胸腔穿刺术(对胸腔积液进行生化、细胞学和微生物分析)已成为确定胸腔积液原因的标准初始干预措施,但是该方法假阴性率较高,灵敏度约为60%[2]。1955年,DEFRANCIS[3]首先提出使用闭式胸膜活检诊断不明原因的渗出性胸腔积液[2],ZUBERI等[4]报道,其总体特异度为78.7%。尽管进行了广泛的工作,临床上仍有15%~20%的胸腔积液不能明确诊断。内科胸腔镜可以对大部分胸腔进行直观的观察,在直视下钳取足量的标本进行胸膜活检,还可以进行胸膜粘连烙断术、胸膜固定术等治疗性措施,对恶性胸腔积液(malignant pleural effusion,MPE)的诊断率在91%~95%,在结核发病率低的地区对结核性胸腔积液(tuberculous pleural effusion,TPE)的诊断率接近100%[5],被认为是不明原因渗出性胸腔积液诊断的金标准。本研究回顾性分析2018年1月至2020年12月于成都市第二人民医院行内科胸腔镜检查的113例渗出性胸腔积液患者的临床、检验和病理资料,对比不同病因渗出性胸腔积液在临床上的表现差异、胸腔镜下特征,为临床工作提供参考。
1 资料与方法
1.1 一般资料
选取2018年1月至2020年12月于成都市第二人民医院住院治疗行内科胸腔镜检查的渗出性胸腔积液患者为研究对象,共113例,其中男78例,平均年龄(47.65±18.10)岁;女35例,平均年龄(38.07±15.42)岁。男性患者中,吸烟者48例,平均吸烟指数(32.06±14.00);女性患者中,吸烟者4例,中位吸烟指数36.2 。纳入标准:(1)临床资料健全者;(2)胸部计算机断层扫描(CT)或B超发现胸腔积液,且经诊断性穿刺,根据Light标准诊断为渗出性胸腔积液者;(3)胸腔积液原因不明,具有行内科胸腔镜指征。排除标准:(1)严重心肺疾病无法耐受手术者;(2)凝血功能明显异常,或有出血倾向者;(3)广泛胸膜粘连无法行胸膜活检者。本研究符合《赫尔辛基宣言》原则。本研究获得四川省成都市第二人民医院伦理委员会通过。
1.2 方法
1.2.1胸腔镜检测
患者健侧卧位,以腋中线或腋后线第5~7肋为进镜点,常规消毒铺巾,2%利多卡因局部逐层麻醉至壁层胸膜。平行肋缘行一长度为1.5~2.0 cm切口,止血钳逐层钝性分离至壁层胸膜,插入Trocar,取出套管针芯,插入胸腔镜观察胸膜,抽取胸腔积液,松解粘连带,在有病灶或可疑病灶处取5~8块组织送检,操作完毕后放置引流管接水封瓶行闭式引流,缝合伤口。
1.2.2观察指标
(1)纳入患者的一般情况:年龄、性别、吸烟指数;(2)临床表现:体温及临床症状(包括咳嗽、咳痰、胸闷、胸痛、盗汗、咯血、气促、体重下降);(3)胸腔积液常规、胸腔积液生化、胸腔积液肿瘤标志物[细胞角蛋白19片段(CYFRA21-1)、甲胎蛋白(AFP)、癌胚抗原(CEA)、糖类抗原199(CA199)、神经元特异性烯醇化酶(NSE)、鳞状细胞癌抗原(SCCA)、铁蛋白(FER)]、红细胞沉降率(erythrocyte sedimentation rate,ESR)、胸腔积液彩超;(4)胸腔镜下特征、胸膜活检的病理结果。
1.3 统计学处理
2 结 果
2.1 胸膜活检病理结果及并发症情况
纳入113例患者中,108例患者诊断明确,确诊率95.58%。根据胸膜活检结果,恶性肿瘤28例,结核性胸膜炎72例,急慢性非特异性炎症5例,化脓性胸膜炎3例,见表1。术后共有38例患者出现并发症,发生率为35.19%,术后短暂发热11例,发生率为10.19%,伤口疼痛21例(19.44%,12例疼痛程度多轻微可耐受,9例疼痛较为明显,给予对症止痛后缓解),6例(5.56%)患者出现轻度皮下气肿,均自行吸收。术后平均置管时间为4.52 d。
2.2 108例渗出性胸腔积液患者的临床特征
根据病理检查结果将纳入患者分为恶性肿瘤、结核性胸膜炎、急慢性非特异性炎症、化脓性胸膜炎4组,各组患者性别、吸烟史、咳嗽、咳痰、胸闷、胸痛、咯血、气促的比例差异均无统计学意义(P>0.05),但各组间的年龄、体温差异有统计学意义(P<0.05),52.78%的结核性胸膜炎患者年龄在18~34岁,而恶性肿瘤患者中大于59岁患者所占比最高(占78.57%),恶性肿瘤患者体温多正常(占82.14%),结核性胸膜炎患者多为中度发热(>38~39 ℃,占25.00%),化脓性胸膜炎患者的发热温度在>38~39 ℃和>39 ℃者分别占66.67%和33.33%。各组患者在盗汗、体重下降方面差异有统计学意义(P<0.05)。见表2。
2.3 108例渗出性胸腔积液患者ESR、胸腔积液常规、生化及胸腔镜下特征
4组胸腔积液颜色及浑浊度不同(P<0.05),结核性胸膜炎及化脓性胸膜炎多呈浅、深黄色(分别为63.89%和66.67%),恶性肿瘤多为血性(46.43%);20.00%的急慢性非特异性炎症患者的胸腔积液是透明的,62.5%的TPE为轻度浑浊,67.86%的MPE为中度浑浊,66.67%的化脓性胸膜炎患者的胸腔积液为重度浑浊。见表3。

表2 108例渗出性胸腔积液患者的临床特征[n(%)]
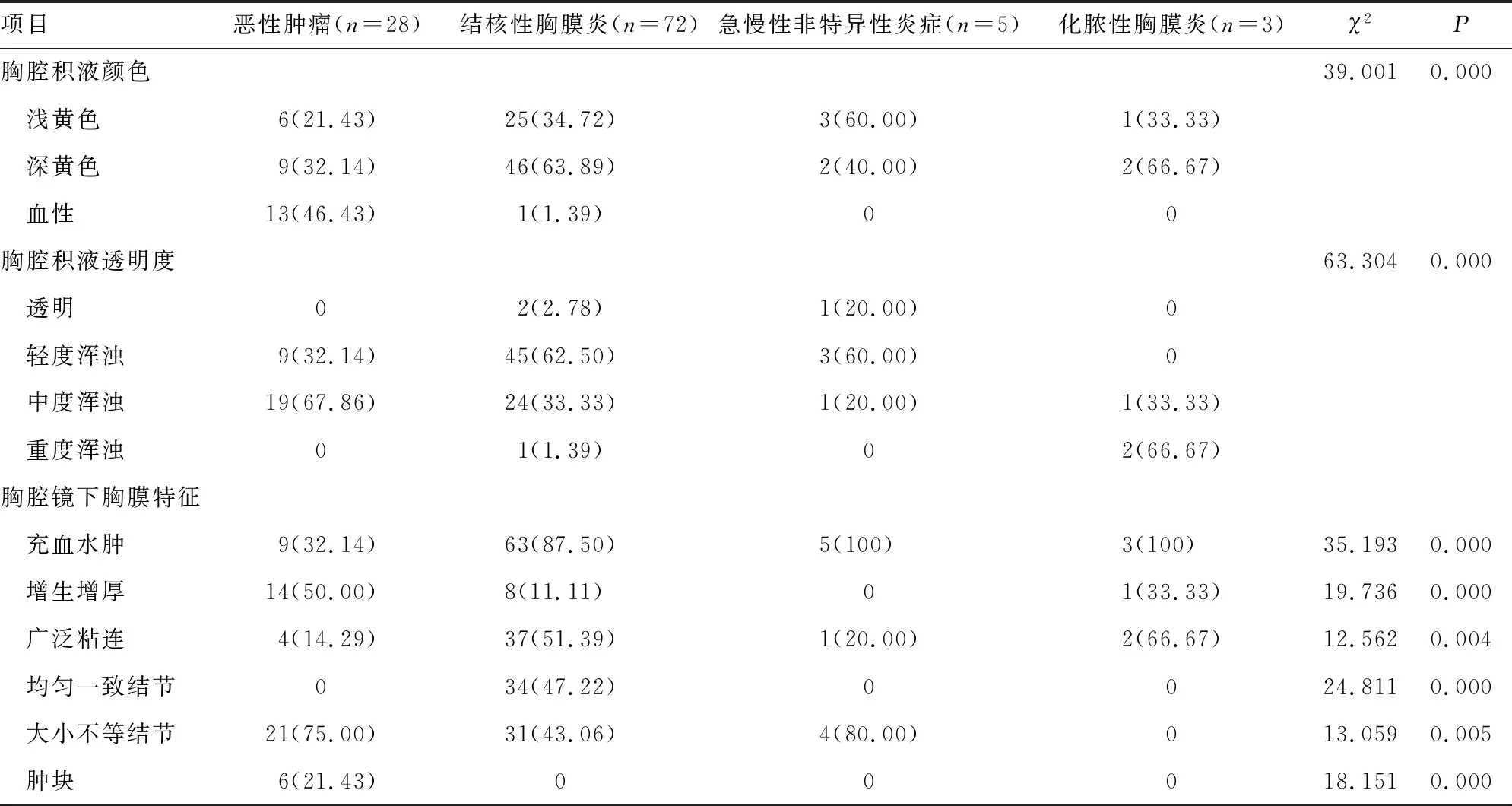
表3 108例渗出性胸腔积液患者胸腔积液特征及镜下胸膜特征[n(%)]
根据赵凡杰等[1]和陈永倖等[6]的研究,将胸腔镜下胸膜表现分为以下6类:(1)充血水肿;(2)增生增厚;(3)广泛粘连;(4)均匀一致结节;(5)大小不等结节;(6)肿块。如表3所示,各类渗出性胸腔积液患者的镜下表现不尽相同,结核性胸膜炎患者镜下以胸膜充血水肿、广泛粘连、均匀一致结节为主(分别为87.50%,51.39%,47.22%);恶性肿瘤患者镜下以胸膜增生增厚、大小不等结节、肿块为主要表现(分别为50.00%,75.00%,21.43%);急慢性非特异性炎症患者镜下以充血水肿、大小不等结节为主要表现(分别为100%,80.00%),20%的急慢性非特异性炎症患者存在广泛粘连;化脓性胸膜炎镜下以充血水肿及广泛粘连为主要表现(分别为100%,66.67%),且未见明显胸膜结节及增生增厚。
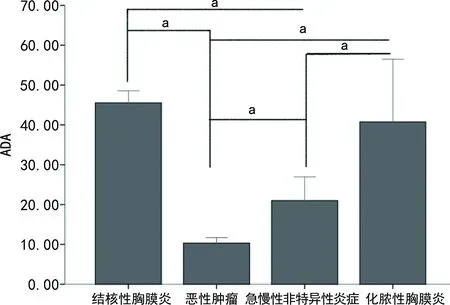
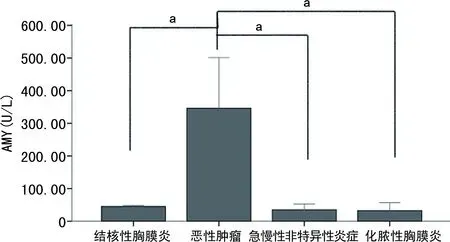
化脓性胸膜炎患者胸腔积液白细胞(WBC)水平明显高于MPE、TPE和急慢性非特异性炎症患者炎性胸腔积液,差异均有统计学意义(P<0.05),见图1。不同患者胸腔积液中的腺苷酸脱氢酶(ADA)、乳酸脱氢酶(LDH)、C反应蛋白(CRP)、淀粉酶(AMY)、葡萄糖(Glu)水平的比较差异有统计学意义(P<0.05),见图2~6。各组患者ESR水平比较差异均无统计学意义(P>0.05),见图7。
2.4 108例渗出性胸腔积液患者的胸腔彩超检查
B超显示各组患者中,胸腔积液的位置和深度差异均无统计学意义(P>0.05),见表4。
2.5 28例恶性肿瘤患者肿瘤生物标志物分析
在纳入的28例恶性肿瘤患者中,胸腔积液中脱细胞的阳性率为53.57%(15/28),19例患者行痰液脱落细胞检查,均未查见肿瘤细胞,超过70%的患者MPE CYFRA21-1(16/19,84.21%)及CEA(19/26,73.80%)水平升高,超过40.00%的患者MPE CA199(9/20,45.00%)及SCCA(7/15,46.67%)水平增高,AFP(16/18,88.89%)和NSE在80%以上的患者MPE中未见显示明显变化。在纳入患者中,所有患者MPE FER水平均升高。

a:P<0.05。
a:P<0.05。
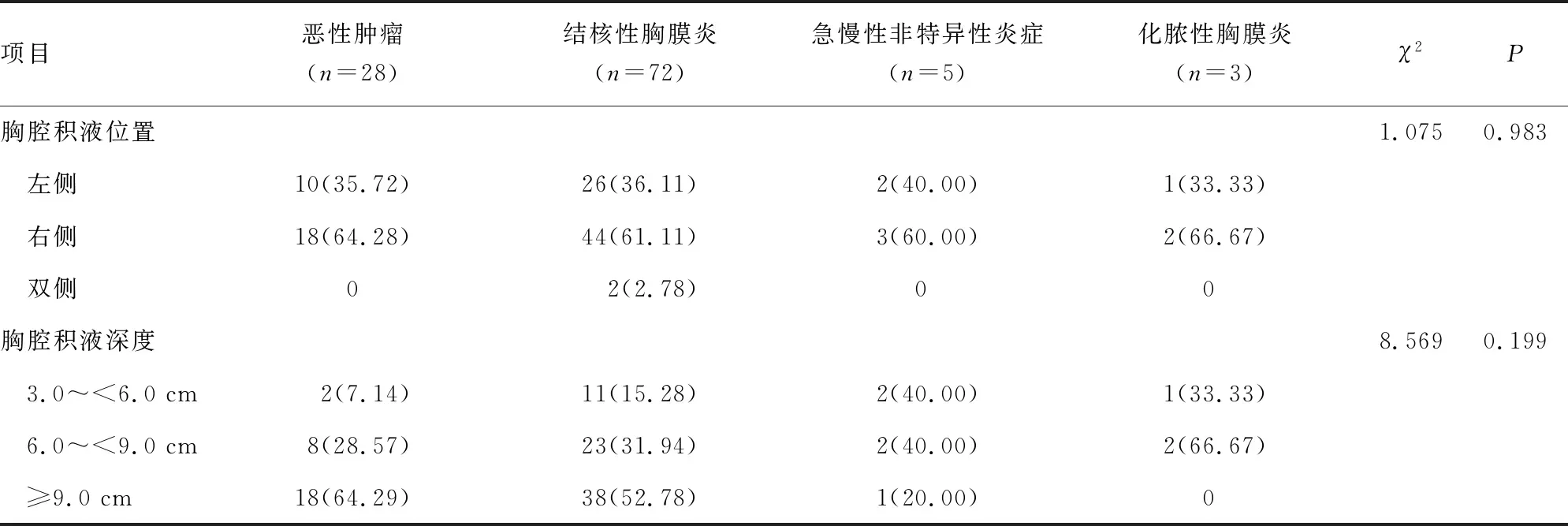
表4 108例渗出性胸腔积液患者的胸腔彩超检查[n(%)]

a:P<0.05。
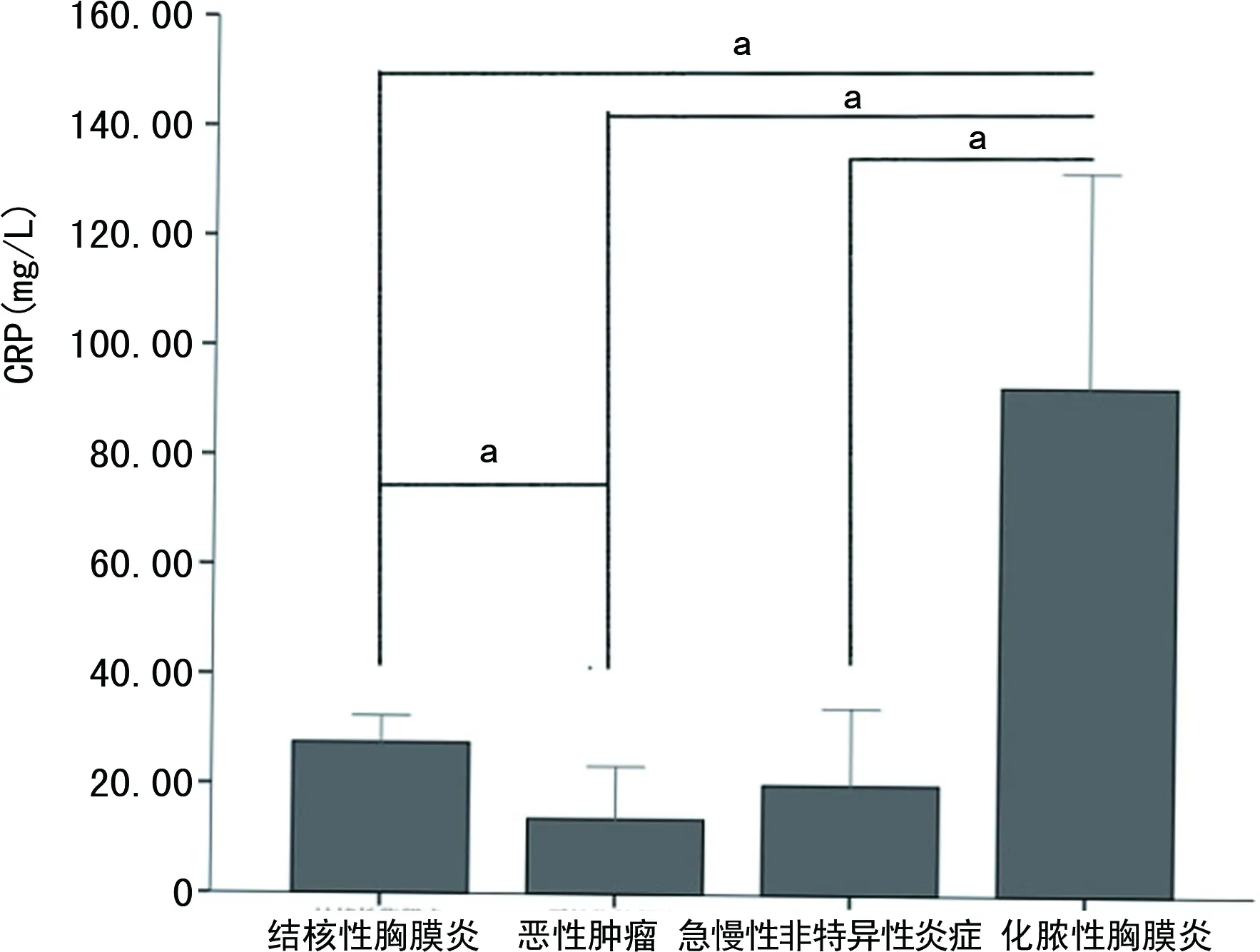
a:P<0.05。
a:P<0.05。

a:P<0.05。
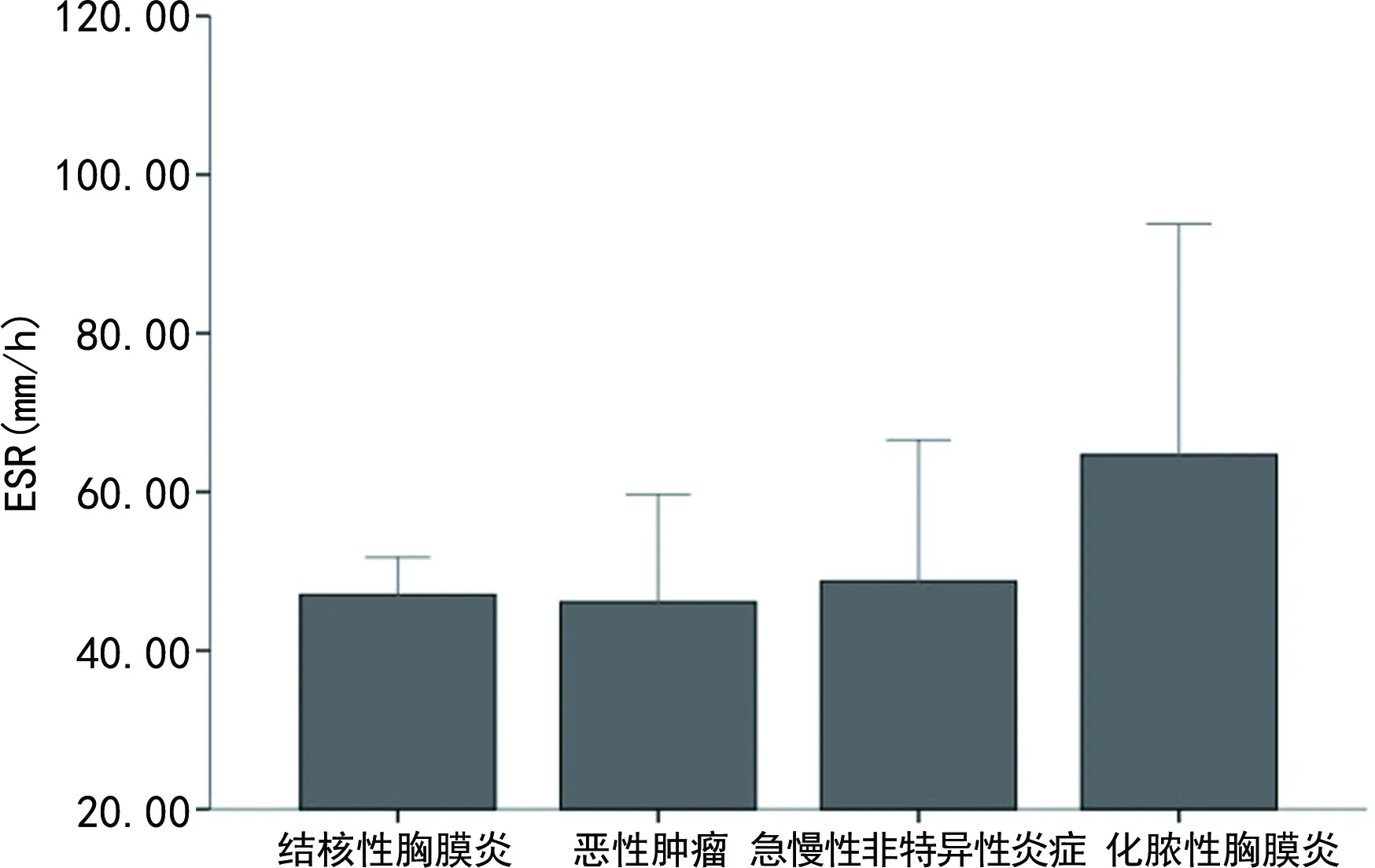
图7 各类型胸腔积液患者ESR水平的比较
2.6 LDH/ADA及ADA对结核性胸膜炎的诊断价值
根据纳入的108例渗出性胸腔积液患者是否确诊为结核性胸膜炎绘制ROC曲线,分析胸腔积液LDH/ADA比值及ADA对协助疾病区分结核性胸膜炎与其他原因的渗出性胸腔积液的临床价值。使用ROC曲线计算LDH/ADA诊断结核性胸膜炎的AUC为0.917(95%CI:0.847~0.962,P<0.001),计算出LDH/ADA比值为16.7时Youden指数最大,其敏感度为94.3%,特异度为85.7%,为最佳临界值;LDH/ADA为11.8时具有更高的特异度(91.4%),此时敏感度为71.4%;LDH/ADA为25.2时具有更高的敏感度(98.5%),但特异度下降至65.7%,并根据曲线计算出BLAKISTON等[7]、WANG等[8]、BEUKES等[9]研究中所建议的LDH/ADA比值在本研究中的诊断效能,见表5。大部分研究以ADA>40 U/L作为诊断结核的临界值,在本研究中计算出ADA>40 U/L时敏感度为64.8%,特异度为94.3%。此外,将是否以淋巴细胞为主的胸腔积液(lymphocyte predominant effusion,LPE)纳入诊断条件,分别计算LDH/ADA或ADA>40 U/L联合LPE诊断结核性胸膜炎的敏感度和特异度,见表5。

图8 胸腔积液LDH/ADA鉴别结核性胸膜炎与其他渗出性胸腔积液的ROC曲线
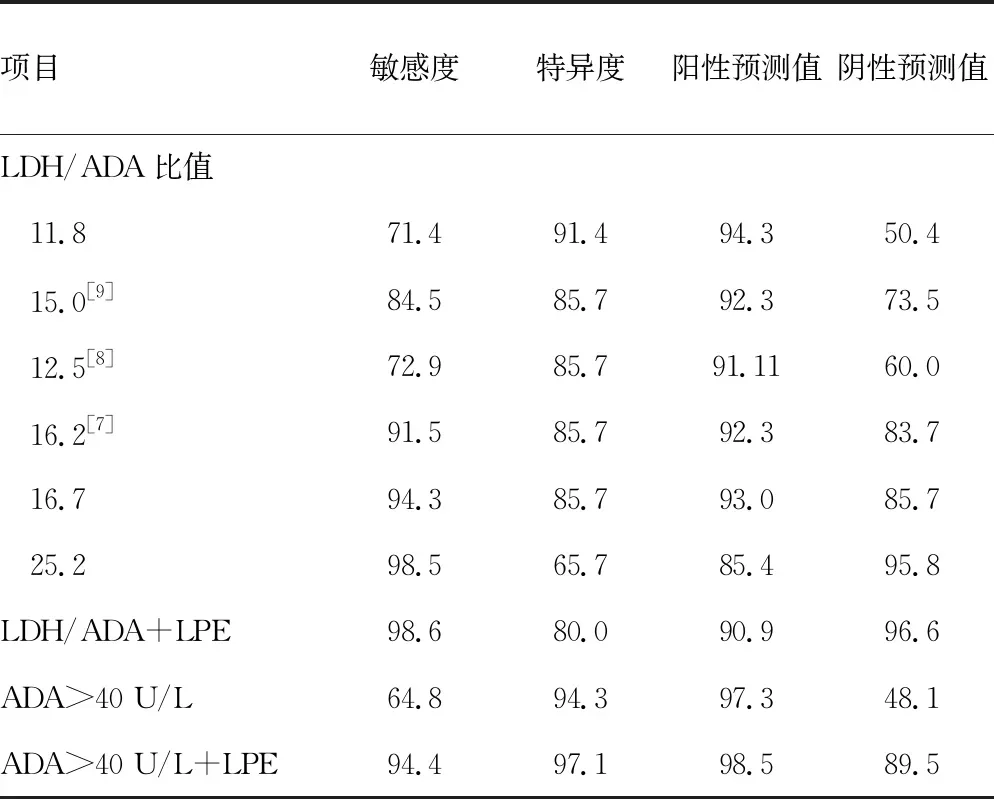
表5 LDH/ADA及ADA对结核性胸膜炎的诊断性能评价(%)
3 讨 论
胸腔积液病因复杂,早期诊断和治疗对患者的预后至关重要。本研究分析了108例渗出性胸腔积液患者的临床特征,在恶性肿瘤、结核性胸膜炎、急慢性非特异性炎症、化脓性胸膜炎各组病例中,性别、吸烟史、咳嗽、咳痰、胸闷、胸痛、咯血、气促患者的比例差异均无统计学意义(P>0.05),结核性胸膜性患者年龄在18~34岁最为多见(52.87%),而恶性肿瘤患者中大于59岁患者所占比例最高(78.57%),结核性胸膜炎患者多为中度发热(25.00%),化脓性胸膜炎患者表现为中度发热及高热(分别为66.67%和33.33%)。盗汗和体重减轻是结核性胸膜炎最常见的症状(分别为27.78%,65.27%),但急慢性非特异性炎症患者胸腔积液的临床特征无明显特异性,仅根据胸腔积液的临床特征很难确定病因。此外,本研究中各类型渗出性胸腔积液患者的胸腔积液位置、深度及ESR差异无统计学意义(P>0.05),表明ESR和B超检查对确定胸腔积液原因的诊断意义不大。
本研究对4类渗出性胸腔积液患者的胸腔积液常规和生化进行了分析,在各组患者中胸腔积液颜色及浑浊度不尽相同,且不同组胸腔积液ADA、LDH、CRP、AMY、Glu水平差异有统计学意义(P<0.05)。临床工作中,以淋巴细胞为主和高ADA水平的渗出性胸腔积液常有助于结核性胸膜炎的诊断。ADA是1种由单核细胞、淋巴细胞、嗜中性粒细胞和红细胞分泌的酶,分为ADA-1和ADA-2。但是,在临床仅常规测量总ADA。ADA-2主要在单核细胞和巨噬细胞中表达并从中释放,与细胞内感染(如TPE)相关;脓胸中始终存在高水平的ADA-1;而LDH作为几乎所有主要器官系统中普遍存在的细胞质酶,通常会以非特异性方式响应细胞损伤或细胞死亡而增加数量[7]。最近研究表明,TPE中LDH/ADA明显低于非TPE[7-9],LDH/ADA可助于区分结核性胸膜炎与其他胸膜渗出液疾病。来自南非的1项前瞻性研究指出,LDH/ADA=≤12.5是最佳临界值,敏感度为86%,特异度为88%[8];在新西兰的1份回顾性报告中,包括57例确诊为结核性胸膜炎的患者,LDH/ADA=15.0的敏感度为89%,特异度为85%[7]。在我国的1项纳入72例结核性胸膜炎患者的研究中,LDH/ADA=16.2是最佳阈值,敏感度为93%,特异度为62%[8]。本研究也证明LDH/ADA对诊断结核性胸膜炎有较高价值的辅助手段,LDH/ADA=16.7具有最佳的总体诊断效率,敏感度为94.3%,特异度为85.7%,联合LPE这一因素后,敏感度明显提高至98.6%,特异度为80.0%。与其他研究一致,ADA≥40 U/L与LPE的联合诊断对TPE具有最高的特异度和阳性预测值[9-10]。以上胸腔积液常规及生化指标对渗出性胸腔积液的诊断有一定的提示价值,但与胸腔镜下胸膜活检比较,上述指标仍缺乏足够的敏感度和特异度。
为了提高MPE的诊断,已有大量研究对肿瘤标志物进行了深入的检查,ZHANG等[11]对271例胸腔积液患者的胸腔积液肿瘤标志物进行分析,结果显示,与其他肿瘤生物标记物比较,胸腔积液CEA以5.23 ng/mL为临界值(敏感度为89.8%,特异度为98.6%)时是鉴别肺癌相关MPE的最有效的生物标志物。联合检测血清CYFRA21-1、NSE水平和胸腔积液NSE值在区分MPE和非MPE方面有较高的临床价值[12]。胸腔积液的细胞学分析在恶性肿瘤的诊断中起着重要作用,该方法具100%的特异度,但敏感度通常只有50%~70%,本研究中,胸腔积液脱落细胞阳性率为53.57%,与上述报道基本相符。
在本研究纳入的113例患者中,依据术后病理结果,108例患者明确诊断,胸腔镜对渗出性胸腔积液诊断率约为95.58%,与文献报道相符[13]。其并发症较少,报道的发生率在2.0%~44.1%,其中包括伤口疼痛(24.9%~44.1%)、皮下气肿(8.0%)、术后发热(5.3%)、轻微出血(4.6%)、低血压(0.5%)、复张性肺水肿(0.5%)和脓胸(0.4%)[5,13-14],本研究中胸腔镜并发症发生率为35.19%,19.44%的患者出现伤口疼痛,10.19%的患者出现并发症,5.56%的患者出现轻度皮下气肿,与文献报道基本相符。根据本文胸膜活检结果,渗出性胸腔积液的最常见原因是TPE,其次是MPE。WANG等[15]分析了833例行胸腔镜的患者,41.1%的患者被诊断为MPE,40.0%的患者诊断为TPE,炎性胸腔积液占8.4%。THOMAS等[16]的研究中,84.5%的渗出性胸腔积液为TPE,只有5.2%的为MPE。在WU等[17]的研究中,最常见的恶性肿瘤是肺癌,占胸膜转移患者的85.3%,其次是胸膜恶性间皮瘤、淋巴瘤。本研究对4组患者镜下特征性表现进行归纳分析,结核性胸膜炎患者镜下以胸膜充血水肿、广泛粘连、均匀一致结节为主,恶性肿瘤患者中,胸膜增生增厚、大小不等结节、肿块更具代表性,化脓性胸膜炎镜下以充血水肿及广泛粘连为主要表现,而未见明显结节与增生,炎性胸腔积液患者镜下以充血水肿、大小不等结节为主要表现,与WANG等[15]、WU等[17]的研究相符合。内科胸腔镜MPE和TPE是最常见的病因。
综上,内科胸腔镜是1种微创手术,创伤小、准确性高、并发症少,通过直视下精确定位,获得高质量组织标本,对胸腔积液的定性诊断具有重要的应用价值。患者的临床表现、胸腔积液常规和生化等指标及内镜下特征性表现对各类型渗出性胸腔积液鉴别有较大提示意义。此外,镜下对胸膜粘连带进行分离可促进胸膜表面毛细血管和淋巴管的畅通,增加胸膜液的重吸收能力,延缓胸腔积液的进展,减少胸膜的粘连,并改善临床症状[18]。但本研究为单中心回顾性研究,病例数偏少,存在一定的局限性,尚待大样本多中心的研究进行进一步验证。
