盆底超声在妊娠期糖尿病孕妇盆底功能障碍评估中的应用价值〔1〕
2022-04-20江渭洁王玉罗烨帅玲燕
江渭洁,王玉,罗烨,帅玲燕
(江西省妇幼保健院,江西 南昌 330006)
盆底功能障碍性疾病(PFD)是目前影响女性身心健康和生活质量的五大疾病之一。随着女性对自身健康关注程度的增加及医学技术的不断发展,盆底功能障碍性疾病逐渐受到国内外学者及医务人员的重视。目前诊断PFD主要依赖临床症状及影像学检查,其中超声在PFD的诊断中具有重要价值,通过对患者不同状态下膀胱颈移动度、尿道旋转角、膀胱后角、盆膈裂孔面积等指标进行测量,可完成对患者盆底功能的评估。妊娠期糖尿病是孕妇常见并发症之一,研究指出[1],妊娠期糖尿病是PFD的危险因素,其主要机制为孕妇长期的高糖状态可造成盆底神经损伤,且妊娠期糖尿病孕妇巨大儿发生率较高,对盆底组织牵拉更大。本研究采用盆底超声评估正常分娩孕妇与妊娠期糖尿病孕妇盆底功能情况,报告如下。
1 资料与方法
1.1 一般资料
选择2020年2月—2021年2月诊断的妊娠期糖尿病孕妇43 例为观察组,选择同期孕周、体质量、年龄、孕产次匹配的健康孕妇50 例为对照组。对照组年龄(26.65±3.21) 岁,身高(158.36±21.54) cm,体质量(63.68±17.54) kg/m2,分娩时孕周(39.21±5.21) 周;观察组年龄(26.79±3.14) 岁,身高(158.47±20.35) cm,体质量(64.21±17.10) kg/m2,分娩时孕周(38.95±5.49) 周。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2 纳入及排除标准
纳入标准:妊娠期糖尿病参考《中华妇产科学》中相关标准[2],经糖耐量筛查明确诊断;单胎妊娠;接受盆底超声检查时间为产后42 d到1 年;既往未接受盆腔手术者;顺产者。
排除标准:盆腔巨大包块及直肠脱垂史、肛门直肠手术史、慢性咳嗽史、肛门括约肌损伤史者;尿路感染者;妊娠期高血压者;瓦尔萨瓦(Valsalva)动作配合较差的。
1.3 方法
采用迈瑞公司生产的Resona 6,7型号仪器,探头型号D8-4V,探头频率5~9 MHz。检查开始前嘱患者排空膀胱和直肠,保证膀胱残余尿量<50 mL。受试者取膀胱截石位,探头套好保护套并涂抹耦合剂后紧贴会阴部,检查过程中避免气体的干扰。选择正中矢状切面、旁矢状切面、横断面等多切面进行观察,以耻骨联合后下缘线为参考线,在静息状态及最大Valsalva状态下,采集尿道内口、膀胱后壁最低点、子宫颈最低点、直肠壶腹部到参考线的垂直距离,并测量尿道旋转角、膀胱后角等参数。收缩状态下,观察2D及3D成像,做肛提肌及肛管横断面断层成像,观察肛提肌、肛门内外阔约肌的完整度及损伤情况。在最大Valsalva状态下,利用3D技术,取盆膈裂孔面积[3]。本研究中所有操作均由经培训的专人完成。
1.4 观察指标
比较两组受试者在最大Valsalva状态下尿道内口、子宫颈最低点、直肠壶腹部至耻骨联合后下缘水平参考线距离,膀胱颈移动度、尿道旋转角、膀胱后角等参数;比较两组受试者最大Valsalva状态盆膈裂孔面积;比较两组受试者膀胱脱垂、子宫脱垂、直肠过度下降、直肠膨出、肛提肌损伤、肛门内外括约肌损伤的发生率。
1.5 统计学方法
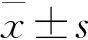
2 结 果
2.1 两组最大Valsalva状态下各指标比较
观察组膀胱颈移动度及尿道旋转角高于对照组,膀胱后角大于对照组,尿道内口、宫颈最低点、直肠壶腹部至参考线距离低于对照组,差异有统计学意义(P<0.05)(见表1)。
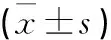
表1 两组最大valsalva状态下各指标比较
2.2 两组最大Valsalva状态下盆膈裂孔面积比较
观察组盆膈裂孔面积为(21.67±3.05) cm2,大于对照组的(16.25±2.14) cm2,差异有统计学意义(t=9.767,P<0.001)。
2.3 两组并发症发生率比较
观察组出现膀胱脱垂14 例,肛提肌损伤3 例,肛门内外括约肌损伤3 例,直肠膨出2 例,子宫脱垂2 例,直肠过度下降1 例,并发症发生率为58.14%。对照组出现膀胱脱垂11 例,肛提肌损伤1 例,直肠膨出1 例,子宫脱垂1 例,直肠过度下降1 例,并发症发生率为30.00%。两组比较,差异有统计学意义(χ2=7.468,P=0.006)。
3 讨 论
随着人们饮食结构的不断改变及生活水平的不断提高,妊娠期糖尿病的发生率呈逐年上升趋势。报告显示[4],中国人群中妊娠期糖尿病发病率为17.5%~18.0%,可引起巨大儿、胎儿畸形、胎儿窘迫、羊水过多等。研究证实[5]巨大儿及羊水过多会引起母体盆底肌肉的负荷加重,是导致PFD的重要危险因素。目前对PFD发病机制的研究显示[6],肥胖、雌激素缺乏、妊娠、分娩、神经损伤等会引起盆底支持结构如韧带、筋膜的损伤及改变,导致盆底整体支持能力下降,进而引起PFD。妊娠及分娩作为PFD的主要危险因素已得到多数研究证实,妊娠过程中盆腔内容物的增加使盆腔脏器压力升高,压迫盆底肌肉引起不同程度损伤。在自然分娩过程中胎儿经过产道时由于头部对阴道及肛门直肠的挤压,可引起相关肌肉纤维撕裂,进而导致产后PFD。目前关于妊娠期糖尿病孕妇产后盆底功能的影像学研究较少,因此,有效评估妊娠期糖尿病孕妇产后盆底功能,适当给予产前盆底功能锻炼,对于降低PFD发生率具有重要意义。
本研究中采用盆底超声对正常孕妇及妊娠期糖尿病孕妇的盆底功能指标进行评价,结果显示观察组膀胱颈移动度高于对照组。膀胱颈移动度是评估盆底肌肉松弛程度的重要指标,也是临床判断尿失禁的重要指标之一。研究显示[7],膀胱颈移动度与女性产后压力性尿失禁的严重程度呈正相关。
本研究结果显示,观察组的尿道旋转角高于对照组。尿道旋转角变化的具体机制为,尿道颈在压力作用下可出现明显角度改变,其下方接受来自盆底的支撑力,而上方接受来自盆腔脏器的压力,当盆腔压力过高或盆底功能出现障碍导致支持力不足时,其变化的角度更大,故尿道旋转角升高通常提示盆底功能障碍。本研究中观察组盆膈裂孔面积大于对照组,且膀胱后角大于对照组,子宫颈最低点以及直肠壶腹部、尿道内口至参考线距离低于对照组,与目前相关研究结果一致[8]。研究显示[9],盆膈裂孔面积是判断女性盆底功能的重要指标之一,该值增大提示盆底功能出现一定损伤。妊娠期糖尿病孕妇由于机体的高糖状态对周围神经的损伤,加上高糖状态可导致巨大儿发生风险增加,明显增加了孕妇盆腔压力。上述因素共同作用下可引起膀胱颈移动度和尿道旋转角增加,盆膈裂孔面积的增大,直肠壶腹部、子宫位置的下降,同时增大了膀胱后角。本研究结果显示,观察组并发症发生率高于对照组,提示妊娠期糖尿病可增加产妇膀胱脱垂等疾病发生率。
