TOPD与COPD系统性及气道炎症因子的差异性研究
2022-04-13何东阳董敬军邓杰方戴广标胡安美罗琼
何东阳,董敬军,邓杰方,戴广标,胡安美,罗琼
深圳市宝安区中心医院 呼吸与危重症医学科,广东 深圳 518000
0 引言
慢性阻塞性肺疾病(COPD)主要是指一组以持续气流受限为特征的疾病,患者病情往往呈渐进性发展,并与肺部对有害刺激的慢性炎症反应有关[1]。目前,全球范围内COPD的发病率、死亡率均呈逐年攀升趋势,极大程度上加重了社会经济负担,属于重大公共卫生该问题之一。随着生活环境的日益恶化,国内肺结核的发病率亦呈逐年攀升趋势,且发病率仅低于印度,尚无根治性手段,患者普遍预后不良。肺结核相关的慢性阻塞性肺疾病(TOPD)一词最早出现在2014年,主要是指肺结核患者于疾病活跃期或治疗后出现的气流阻塞。TOPD与COPD是相同的还是不同的病理生理状态,目前研究较少,两者之间的系统性炎症和气道炎症是否有差异亦尚未见报道。鉴于此,本文通过研究TOPD以及COPD系统性及起到炎症因子的差异性,以期为TOPD的治疗提供新的靶点和思路,现报告如下。
1 资料与方法
1.1 一般资料
选择宝安区中心医院呼吸科住院的TOPD患者及COPD患者各50例,分别记作肺结核相关单纯COPD组及单纯COPD组。肺结核相关单纯COPD组患者诊断标准:符合COPD的诊断标准,同时具有:①明确的肺结核病史;②肺结核病史不确切,但胸部CT显示肺内明确的陈旧性结核病灶。入组标准:①年龄在18~75岁;②符合上述诊断标准;③入组前14d内未接受口服和吸入激素治疗,且未接受过COPD规范化治疗。排除标准:①住院期间病情恶化,需行机械通气者,发生肺性脑病、意识障碍等;②限制性通气功能障碍者;③意识不清,合并昏迷、谵妄、精神疾病、老年痴呆者;④配合意向弱、言语沟通障碍者。单纯COPD组患者诊断标准:参照2020年GOLD指南COPD诊断标准,受检者吸入支气管扩张剂后,第一秒用力呼气容积(FEV1)占用力肺活量(FVC)之比值(FEV1/FVC)<70%,GOLD 1级轻度:FEV1%Pred≥80%,GOLD 2级中度:80%>FEV1%Pred≥50%,GOLD 3级重度:50%>FEV1%Pred≥30%,GOLD 4级极重度:30%>FEV1%Pred。入组标准:①年龄在18~75岁之间;②符合上述诊断标准;③入组前14d内未接受口服和吸入激素治疗,且未接受过COPD规范化治疗。排除标准:①住院期间病情恶化,需行机械通气者;发生肺性脑病、意识障碍等;②限制性通气功能障碍者;③活动性肺结核或陈旧性肺结核;④意识不清,合并昏迷、谵妄、精神疾病、老年痴呆者;⑤配合意向弱、言语沟通障碍者。肺结核相关单纯COPD组男27例,女23例;年龄31~79岁,平均(58.21±10.35)岁。单纯COPD组男性28例,女性22例;年龄29~81岁,平均(58.30±10.37)岁。各组上述资料差异较小(P>0.05),可比性较高。入组人员及其家属在知情同意书上签字,并且医院的伦理委员会已审批通过。
1.2 研究方法
(1)标本获取:标本采集时间为稳定期,采集所有受试者清晨空腹肘静脉血5mL,置于促凝试管中混匀。离心处理获取血清(离心半径取8cm,离心速率取3000r/min,离心时长取10min),放置于-80℃冰箱中保存备用。同时采集所有受试者的自然痰标本。
(2)炎症因子检测:相关指标涵盖白细胞介素-6(IL-6)、白细胞介素-8(IL-8)、肿瘤坏死因子-α(TNF-α)以及基质金属蛋白酶-9(MMP-9)。检测方式为双抗体夹心法,具体操作遵循说明书完成,相关试剂盒均选用武汉博士德生物科技有限公司产品。
(3)肺功能检测:检测仪器选用MS-IOS脉冲振荡肺功能仪(购自德国耶格公司),所有操作均由医院同一名医师独立完成,并记录第1秒用力呼气容积和用力肺活量比值(FEV1/FVC),FEV1占预计值百分比(FEV1%pred)。
1.3 观察指标
比较两组血清、痰液IL-6、IL-8、TNF-α以及MMP-9水平,肺功能指标水平,分析FEV1/FVC、FEV1%pred与IL-6、IL-8、TNF-α、MMP-9水平的相关性。
1.4 统计学分析
数据处理方式由SPSS 22.0软件完成,计量资料表示方式即(),分析开展独立样本t检验。计数资料表示方式即[n(%)],开展χ2检验。以Pearson相关性分析明确FEV1/FVC、FEV1%pred与IL-6、IL-8、TNF-α、MMP-9水平的关系。P<0.05视作差异有统计学意义。
2 结果
2.1 两组血清炎症因子水平对比
肺结核相关单纯COPD组血清IL-6、IL-8、TNF-α以及MMP-9水平分别为(45.18±5.91)ng/L、(126.28±10.37)pg/mL、(56.29±6.92)pg/mL、(244.05±31.22)ng/mL,均高于单纯COPD组的(34.17±3.25)ng/L、(101.25±8.47)pg/ml、(40.81±4.71)pg/mL、(221.38±25.29)ng/mL(P<0.05),见表1。
表1 两组血清炎症因子水平对比()

表1 两组血清炎症因子水平对比()
注:与单纯COPD 组相比,*P<0.05。
2.2 两组痰液炎症因子水平对比
肺结核相关单纯COPD组痰液IL-6、IL-8、TNF-α以及MMP-9水平分别为(31.09±4.34)ng/L、(71.51±6.33)pg/mL、(41.35±3.14)pg/mL、(173.66±22.18)ng/mL,均高于单纯COPD组的(20.21±3.11)ng/L、(52.34±4.29)pg/mL、(28.62±2.66)pg/mL、(145.16±18.71)ng/mL(P<0.05),见表2。
表2 两组痰液炎症因子水平对比()
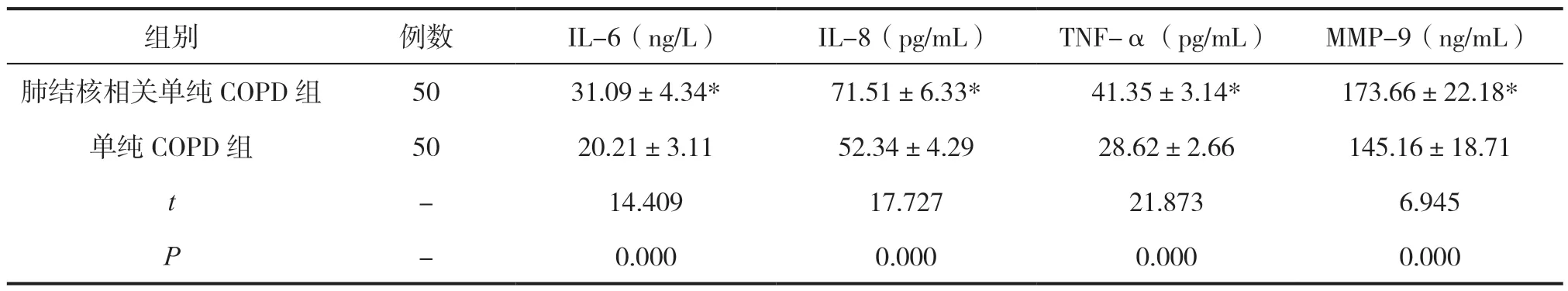
表2 两组痰液炎症因子水平对比()
注:与单纯COPD 组相比,*P<0.05。
2.3 两组肺功能指标水平对比
肺结核相关单纯COPD组FEV1/FVC、FEV1%pred水平分别为(44.12±4.10)%、(4 4.12±4.10)%,均低于单纯COPD组的(50.27±6.04)%、(55.17±5.89)%(P<0.05),见表3。
表3 两组肺功能指标水平对比()
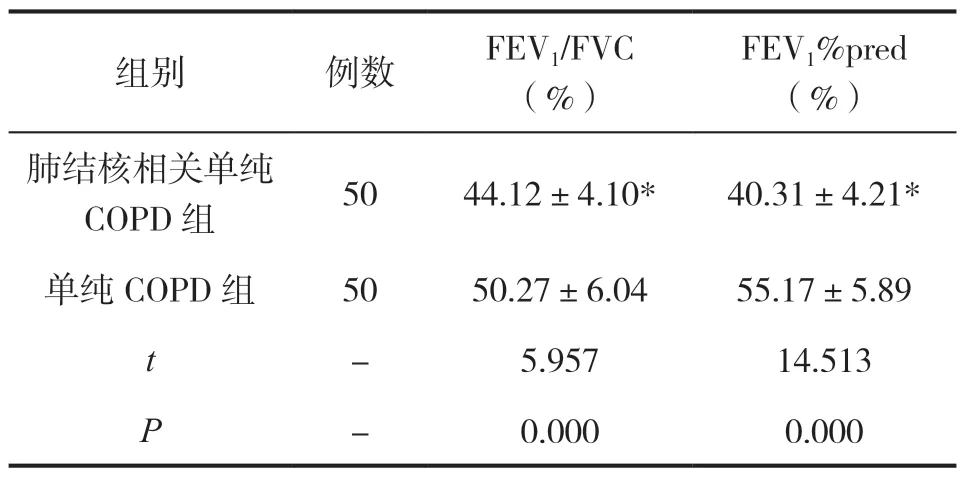
表3 两组肺功能指标水平对比()
注:与单纯COPD 组相比,*P<0.05。
2.4 FEV1/FVC、FEV1%pred与IL-6、IL-8、TNF-α、MMP-9水平的相关性分析
经Pearson相关性分析发现,FEV1/FVC、FEV1%pred与IL-6、IL-8、TNF-α、MMP-9水平均呈负相关关系(P<0.05),见表4。
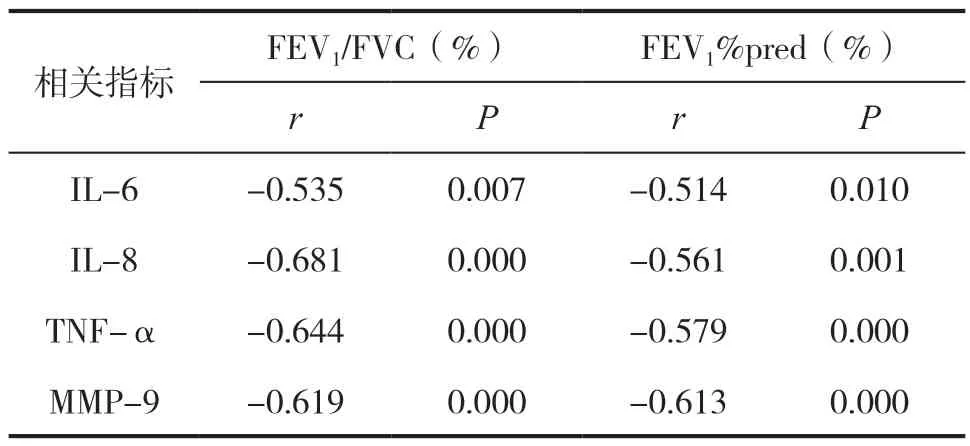
表4 FEV1/FVC、FEV1%pred 与IL-6、IL-8、TNF-α、MMP-9 水平的相关性分析
3 讨论
COPD的发病机制较为复杂,包括氧化应激,炎症反应,蛋白酶/抗蛋白酶失衡,免疫力破坏(自身抗体的产生),细胞凋亡以及细胞衰老等。其主要特征为气道、肺实质以及肺血管的慢性炎症,而炎症细胞会促进一系列炎症介质的释放,进一步损坏组织结构,并维持气道炎症反应,导致气道逐渐出现永久性结构破坏和重塑,引起气流慢性阻塞表现[2]。近年来相关研究表明,早期肺结核和慢性气流阻塞的发展密切相关,其中一项队列研究报道发现,调整性别、年龄和吸烟暴露后,肺结核作为气流阻塞的独立预测因子,OR值为1.37。另有相关系统性综述发现,陈旧性肺结核病史和慢性气流阻塞之间的正相关,且上述关系和吸烟、生物燃料暴露等因素无关[3]。迄今为止,有关肺结核发生气流阻塞的机制研究并不多见,尚无肯定的结论,目前普遍认为可能和小气道阻塞、支气管扩张、基质金属蛋白酶等作用引起的细胞外基质破坏有关。
本文结果发现,肺结核相关单纯COPD组血清、痰液IL-6、IL-8、TNF-α以及MMP-9水平均高于单纯COPD组。这提示了TOPD与COPD系统性和气道炎症因子存在明显的差异性,其中TOPD患者的炎症因子异常表达程度更高。考虑原因,IL-6主要源自淋巴细胞和多种非淋巴细胞,具有多种生物活性,可促进中性粒细胞的激活,延迟吞噬细胞对中性粒细胞的吞噬,继而对中性粒细胞氧化反应起到积极促进作用,诱导B细胞赋值、活化以及增殖,可有效反映机体全身炎症状态[4]。IL-8则是迄今为止所发现的最强中性粒细胞活化因子和趋化因子,可促进血管的扩张,同时诱导血管增生,导致粒细胞的大量增殖,从而在炎症反应过程中发挥着至关重要的调控作用[5]。TNF-α可通过诱导内皮细胞表达黏附分子,继而发挥调节白细胞黏附于血管内皮细胞的作用;同时,TNF-α可诱导IL-6、IL-8等细胞因子的大量释放,促进炎症细胞黏附、浸润及中性粒细胞脱颗粒、呼吸暴发,最终介导了气道慢性炎症发生、发展以及气道重塑过程[6]。MMP-9作为和中性粒细胞以及巨噬细胞相关的蛋白酶,继而参与炎症反应发生、发展过程,提示了MMP-9介导了气道破坏以及重塑[7]。而肺结核与COPD可相互影响,继而加剧肺功能损害以及免疫功能的异常,最终导致上述相关炎症因子水平的升高。此外,肺结核相关单纯COPD组FEV1/FVC、FEV1%pred水平均低于单纯COPD组。这反映了TOPD患者肺功能受损程度明显更大。究其原因,COPD往往呈进行性发展,且伴随着病情的反复发作以及急性加重,会促使患者肺功能逐渐降低。而肺结核主要是由结核分枝杆菌感染所引发的慢性传染性疾病,两者可相互影响,从而增加临床治疗难度,导致患者治疗效果不佳,患者肺功能改善程度较小。另外,Pearson相关性分析发现,FEV1/FVC、FEV1%pred与IL-6、IL-8、TNF-α、MMP-9水平均呈负相关关系。分析原因,IL-6、IL-8、TNF-α、MMP-9水平的升高可能会增高患者胶原蛋白的凝聚性,进一步导致患者细胞外基质出现分解或异常刺激,进一步形成纤维细胞,导致患者气道重塑。同时,炎症因子水平的升高会促进患者内皮血管的损害,导致炎症进一步延续,从而使得患者小气道和肺泡组织结构、功能异常变化,最终形成肺损伤[8]。此外,炎症因子可激活机体凝血系统,对纤溶系统产生一定程度的抑制,继而促进了微血栓的形成,对气体交换产生不利影响。
综上所述,TOPD与COPD系统性和气道炎症因子存在明显的差异性,且肺功能亦有所差异,TOPD患者往往具有肺功能较差以及气道炎症因子水平较高的特点,值得临床重点关注。
