支架实时精显技术指导冠状动脉真性分叉介入治疗效果分析
2022-04-05李利军马宏宇王磊罗建平刘安恒褚亮
李利军 马宏宇 王磊 罗建平 刘安恒 褚亮
北京京煤集团总医院 北京 102300
经皮冠状动脉介入术(PCI)是当下临床治疗冠心病的常用手段。冠状动脉分叉病变(coronary bifurcation lesions,CBL)是指冠状动脉主支血管(MV,Main Vessel)和分支血管(SB,Side Branch)狭窄,形成倒“Y”型并且血管直接狭窄超过50%的病变[1]。由于冠状动脉解剖结构的特殊性,血流在分叉处容易出现漩涡,从而形成冠状动脉粥样硬化斑块。临床上需要介入治疗的CBL约占所有PCI治疗的15% ~ 20%[2]。由于其生理解剖和血流动力学的特殊性,CBL在介入过程中可能出现斑块移位,即“铲雪”效应,易引起侧支狭窄。临床上支架内血栓形成、再狭窄和侧支狭窄的发生率仍然很高。从以往的临床试验分析,清晰显示CBL解剖形态特征是制定技术策略和介入治疗成功的关键因素[3]。目前,冠状动脉造影(coronary angiography,CAG)是评价冠状动脉疾病严重程度和指导PCI的常规影像学技术,但因其为二维平面图像,很难完全评估分叉病变狭窄;同时由于分支血管的重叠和成角因素,CAG不能清楚的显示分支血管开口及被金属支架梁阻挡的位置。血管内超声(IVUS)能精准测量出血管内支架扩张程度,被公认为判断支架扩张的金标准[4];但不能用于严重狭窄病变(如支架覆盖的分支),不能实时评估病变,且并非所有医疗中心都具备实施的条件。
支架实时精显技术(Clear stent live,CSL)是一种提高支架可视化水平的新技术。该技术采用X线透视动态校正技术,可提高支架植入的可视性,有助于评估支架扩张和贴壁的情况。与IVUS相比,具有简单、快速、安全、经济的特点。有研究表明CSL能提高支架的可视性,在引导支架定位和支架后扩张方面与IVUS高度一致[5]。理论上,CSL能规避CAG二维成像不足,为临床医生提供更可靠的实时血管解剖学情况和信息,进而拟定更适宜的治疗方案,指导主支冠状动脉支架定位和扩张,并能指导侧支引导导丝重新进入,以提高手术成功率及分叉病变介入预后。本研究旨在探讨该技术在指导及优化CBL介入治疗中的应用。
1 对象与方法
1.1研究对象 选择2018年1月~7月我院CAG诊断为冠心病并证实为真性分叉病变的患者42例,男30例,女12例,均选用单支支架术,药物洗脱支架(DES)只放置在病变主干,分支不考虑支架放置,侧支建议单纯球囊扩张。收集并比较两组患者的基本临床资料及PCI相关资料。
1.1.1入选标准 ①年龄在18~80岁;②无症状心肌缺血证据;③冠状动脉造影证实冠状动脉分叉狭窄,病灶位于前降支/对角支、回旋支/钝边缘支、后降支/后侧支;分叉病变按Median分型为真分叉病变(1.1.1,0.1.1,1.0.1);④主支血管符合支架置入术的适应证,对于分支,不考虑双支支架置入术,单纯球囊扩张;⑤主支参考血管直径2.5~4.0mm,侧支参考血管直径>1.25 mm;⑥扩张后侧支残余狭窄<50%;⑦受试者愿意遵守所有方案要求的随访评估。
1.1.2排除标准 ①急性心肌梗死行急诊手术;②靶血管曾行PCI治疗;③冠状动脉左主干病变;④既往有冠状动脉搭桥术或搭桥血管疾病;⑤严重钙化病变;⑦造影剂过敏、血流动力学不稳定、活动性出血倾向、不能抗血小板及PCI期间严重并发症可导致死亡、损伤或侵入性治疗。采用定量冠状动脉造影(Quantitative Coronary Angiography,QCA)对分支靶血管进行比较并统计分析,比较两组随访时狭窄程度与术后即刻资料。
1.2手术方法 所有手术均采用右侧桡动脉通路,多体位进行CAG。根据MV及SB血管选择合适大小的预扩张球囊(预扩张球囊直径与参考腔直径1:1)。如果侧支血管出现血管撕裂或C型以上夹层,应植入支架,成为脱落病例。CSL组 以CSL引导支架及球囊定位,评估支架扩张情况,引导指引导丝重新进入。CAG组在CAG指导下植入支架。为确保后续成功交换导丝通过网状支架,可以根据患者自身条件和术者经验采取侧支保护技术,如简易式的引导导丝维护、边支留置球囊或侧支主动球囊维护等。规范的置入支架以后,交换导丝并穿过支架的网眼。用球囊充分扩张主支支架网眼,后沿分支导丝送入合适规格的普通球囊扩张10s。如果有必要主支和边支球囊可行对吻扩张,优化残余狭窄和支架的变形。CSL组以CSL、CAG组以CAG评估支架扩张情况。在扩张满意后,取出球囊观察患者情况。
详细记录PCI手术治疗阶段的参数、病变处、分叉病变种类、MV、SB各自的参照直径值及狭窄严重程度、MV/SB角度、术后SB狭窄情况等信息,定期随访观察。本课题研究的主要终点有心源性死亡或心梗,次要终点有靶病变血运重建(TLR)、支架血栓形成或主要不良心血管事件(MACEs)。心肌梗死定义为肌酸激酶MB (CK-MB)水平上升并至少超出参考值上限的两倍,且伴有>30min的持续胸痛症状或者出现新的心电图异常变化;TLR定义为支架段或支架边界5mm中二次狭窄,有再行PCI或冠状动脉搭桥术的必要。
所有影像学数据进行离线分析。以PCI术前血管造影图像显示狭窄程度最严重的投影角度进行分析,PCI术后即刻和PCI术前以相同投影角度进行QCA[6]。分析节段包括靶病变区、支架节段5 mm以内的近端和远端节段。QCA分析包括最小管腔直径、狭窄率、病变长度、支架植入部位最小管腔直径及术后即刻获得的管腔直径。以上所有数据均经QCA确定两次,最终取平均值作为结果。

2 结果
本研究共纳入42例患者。两组患者的年龄、性别、吸烟史、高血压、糖尿病、高脂血症史、血肌酐水平、体质量指数(BMI)、狭窄发生位置、分叉病变种类等差异无统计学意义(P>0.05),具有可比性,见表1、2。两组患者术前MV直径、MV狭窄程度、病变长度、SB直径、SB狭窄程度、MV/SB夹角比较,差异均无统计学意义(P>0.05)。两组患者术后即刻支架最小直径及术后即刻MV内管腔直径比较,CSL组支架扩张能力优于CAG组,差异有统计学意义(P<0.05),见表3。术后随访MACEs比较,CSL组边支狭窄率显著低于CAG组(19.11±3.25)% /(29.11±4.15)%,差异有统计学意义(P<0.05),见表3;CSL组心肌梗死和支架血栓发生率显著低于CAG组 (4.8% :19%、4.8% :19%),差异均有统计学意义(P<0.05)。两组间心源性死亡及TLR差异无统计学意义(P>0.05),见表4。

表1 两组患者基线资料比较(n=21)

表2 两组患者PCI基本病变数据(例)

表3 两组患者靶病变血管造影结果分析
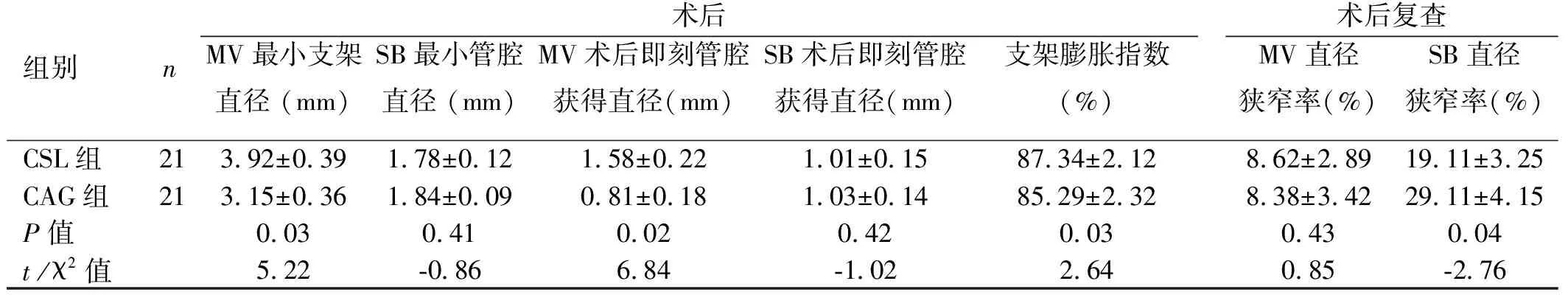
组别n术后MV最小支架直径 (mm)SB最小管腔直径 (mm)MV术后即刻管腔获得直径(mm)SB术后即刻管腔获得直径(mm)支架膨胀指数 (%)术后复查MV直径狭窄率(%)SB直径狭窄率(%)CSL组213.92±0.391.78±0.121.58±0.221.01±0.1587.34±2.12 8.62±2.8919.11±3.25CAG组213.15±0.361.84±0.090.81±0.181.03±0.1485.29±2.328.38±3.4229.11±4.15P值0.030.410.020.420.030.430.04t/χ2值5.22-0.866.84-1.022.640.85-2.76

表4 两组患者术后随访MACEs比较[(例),%]
3 讨论
目前,由于CBL介入治疗中侧支再狭窄发生率高,一直被认为是冠状动脉介入领域的难点之一[7]。临床治疗CBL的主要方法:①单支架技术:DES仅植入主支血管,使用导丝或球囊保护边支血管。当斑块位移导致明显的边支受累,甚至导致边支血流TIMI 2级及以下时,边支行支架植入治疗,并行MV支架近端POT优化技术。②另一种是双支架技术,即DES分别置入主支和边支血管。根据支架植入的方式不同分为:裙带支架、挤压支架、T形支架、V形支架、同步亲吻支架等[8]。上述治疗策略对支架的扩张和贴壁均有很高的要求,这对冠脉介入治疗后的短期和长期预后非常重要;因此,影像学技术在分叉病变中的作用非常重要[9]。支架增强成像技术是近年来发展起来的一种新型介入成像技术。基于其特殊的成像原理,可以清晰地展现支架的轮廓以及支架与周围组织的关系。有研究表明CSL的支架定位及扩张明显优于传统CAG[10]。
本次研究对比 CSL和CAG在指导分叉病变介入治疗中的作用。结果表明CSL技术可为指导最佳支架定位、导丝再进入、球囊扩张、球囊对吻提供重要信息,无围手术期并发症发生。一般情况下,CSL技术弥补了CAG不能充分显示边支血管开口处的支架变形和支架扩张的不足,在大多数患者中的可见性非常理想。本实验研究表明,支架增强成像技术作为一种方便快捷的成像方法,在介入治疗分叉病变的各个方面都能发挥重要作用。
QCA结果也显示CSL组近端及分支血管最小管腔直径明显优于CAG组,远端主血管最小管腔直径也表现出优势。CSL组与CAG组相比,使主支架置入更准确、扩展更充分、贴壁更好。
最新研究表明,单支架技术的临床长期预后与双支架技术相近。最新指南指出,介入治疗分叉病变首选简单策略,边支保护,尽量不采用双支支架置入术,边支严重受累时需采用双支架置入术[9]。本次研究42例患者均采取必要性支架植入策略,手术获得成功,提示单支架置入术及边支球囊扩张是一种简单、可行的CBI介入治疗技术。
术后随访结果显示,与CAG相比,CSL引导DES植入真分叉病变可降低边支再狭窄率,显著降低支架血栓形成和心肌梗死发生率,但并不降低TLR的发生率,而一项荟萃分析也显示IVUS 指导支架植入可以降低靶血管重建率,并不降低 TLR 发生率,与本实验结果一致[11]。
综上所述,在CBL介入治疗中应用CSL为手术提供实时信息,从而精准指导支架定位、导丝重新植入、球囊扩张、球囊吻合术,使主支支架定位更准确,扩张更充分,支架贴壁更良好,术后10个月分支再狭窄的发生率明显降低。从介入成像的角度,优化了CBL的治疗,改善了患者的预后,为CBL的治疗提供了新的思路和方法。
本研究的局限性在于试验样本量小,相关数据的比较不排除研究结果与事实存在一定偏差的可能性;边支斑块移位引起的狭窄不能在短时间内反应出来,需10个月以上更长时间随访;此外,本试验是单中心试验,需要多中心合作观察以评价试验的安全性和有效性。
