静脉+吸入麻醉减轻乳腺癌改良根治术病人的免疫抑制及神经损伤
2022-04-04李斌姜义于奇
李斌,姜义,于奇
乳腺癌是临床常见女性恶性肿瘤,早中期可通过手术治疗达到清除肿瘤病灶的目的,其中乳腺癌改良根治术具有可靠疗效[1-2]。但手术属于有创性治疗手段,可产生严重应激反应,诱发免疫抑制,增加术后感染风险[3]。同时,研究表明,术后认知功能障碍(postoperative cognitive dysfunction,POCD)是全身麻醉后严重并发症之一,显著延缓术后康复进程,降低病人生活质量[4]。故选择合理、可靠麻醉方式抑制手术应激反应至关重要。目前,全凭静脉麻醉和静吸复合麻醉是临床常见全身麻醉方式,前者仅凭借静脉麻醉药物维持麻醉深度,后者则是联合静脉麻醉药物与吸入麻醉药物共同维持麻醉效果[5]。关于两者在乳腺癌改良根治术中对病人免疫功能及神经损伤影响的研究较少。为此,本研究尝试探究静吸复合麻醉对乳腺癌改良根治术病人免疫抑制及血清β淀粉样蛋白-42(Aβ-42)/tau蛋白、神经元特异性烯醇化酶(NSE)、脑源性神经营养因子(BDNF)水平的影响,旨在为临床提供数据支持。现报告如下。
1 资料与方法
1.1 一般资料选取辽宁省健康产业集团阜新矿总医院2016 年5 月至2019 年9 月收治的乳腺癌病人106 例作为研究对象,采用电脑自动生成随机数字表,分为对照组、观察组,各53 例。两组年龄、体质量指数(BMI)、病理类型、发病位置、临床分期、美国麻醉医师协会(ASA)分级等一般资料相比,差异无统计学意义(P>0.05),见表1,病人或其近亲属知情同意,本研究符合《世界医学协会赫尔辛基宣言》相关要求。
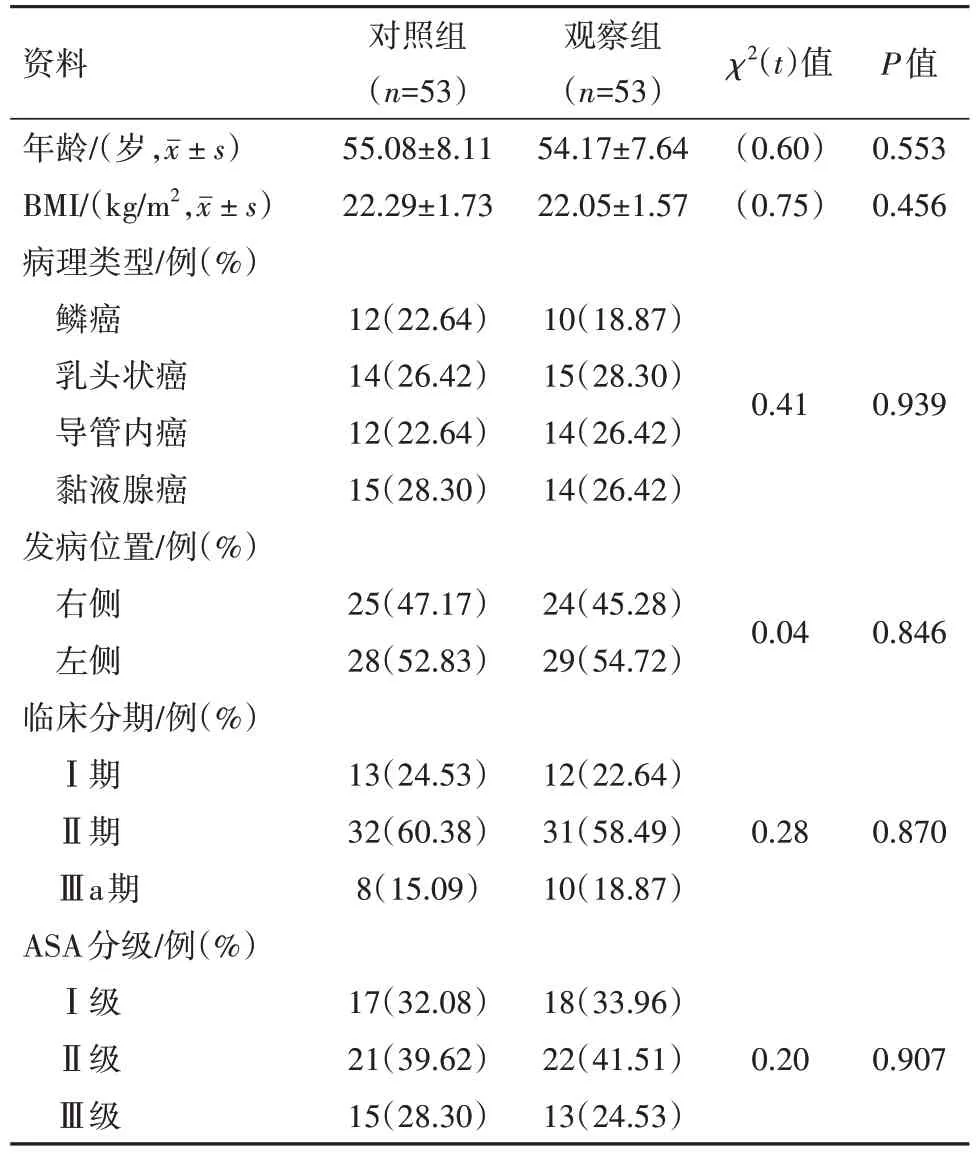
表1 乳腺癌病人106例一般资料
1.2 样本量估算本研究属非注册性临床试验,样本量计算采用简便方式:本研究的最重要观测指标为免疫抑制情况,以CD3+指标术后12 h 数据(此为观测免疫抑制的最关键时点)代表之。据此按计量资料成组研究设计。估算公式来自孙振球主编的研究生教材《医学统计学》[6]。根据预研究和临床实践,CD3+指标术后12 h 数据水平两组均数差约5~7(取最小5),样本标准差S 约6~7 间(取最大7)。据此计算得各组样本量为42。考虑到样本来源广泛,放大20%至50例,实际各组纳入53例。
1.3 纳排标准纳入标准:均经影像学、病理检查确诊为乳腺癌;均具备改良根治术指征与适应证;ASA 分级Ⅰ~Ⅲ级;术前未接受相关放化疗治疗;术前半年无全身麻醉史;临床资料完整;病人及近亲属均知情本研究,自愿签订知情同意书。
排除标准:伴有严重自身免疫性疾病者;存在全身感染性疾病者;合并内分泌代谢性疾病者;存在其他恶性肿瘤者;心肝肾等全身其他系统功能异常者;对本研究相关麻醉药物过敏者;痛觉异常者;无法进行手术治疗者;既往存在乳腺手术史者。
1.4 麻醉方法两组均行乳腺癌改良根治术。
对照组:采取全凭静脉麻醉,麻醉诱导:静脉注射2 mg/kg 丙泊酚(德国费森尤斯卡比股份有限公司,批号J20160089,进口药品注册证号H20150655,规格20 mL∶0.2 g);0.1 mg/kg 咪达唑仑(江苏恩华药业股份有限公司,批号H20031037,批次MZ200105,规格2 mL∶2 mg);3 μg/kg芬太尼(宜昌人福药业有限责任公司,批号H42022076,批次01D07021,规格2 mL∶0.1 mg);0.15 mg/kg 维库溴铵(山西普德药业有限公司,批号H20063122,批次18080101)。完成麻醉诱导后置入气管导管,行机械通气,术中维持麻醉选择微泵静脉持续输注芬太尼0.1 μg·kg-1·min-1、靶控输注丙泊酚2.5~3.5 mg/L,保证脑电双频指数(BIS)维持在45~55之间,根据BIS调整丙泊酚输注量,间断性追加维库溴铵维持肌松,于手术结束前30 min停止给芬太尼、维库溴铵,缝皮时停止给丙泊酚。
观察组:采取静吸复合麻醉,麻醉诱导同对照组,术中维持麻醉除给予丙泊酚外,同时采取七氟醚(鲁南贝特制药有限公司,批号H20080681,批次21082331)1%~2%吸入麻醉,保证BIS 维持在45~55之间,根据BIS调整丙泊酚靶控输注量,间断性追加维库溴铵维持肌松,于手术结束前30 min 停止给芬太尼、维库溴铵,缝皮时停止给丙泊酚。两组术后均行自控镇痛(PICA),将0.5 mg/kg地佐辛(扬子江药业集团有限公司,批号H20080329,批次21081221,规格1 mL∶5 mg)+100 mL生理盐水注入镇痛泵,背景输注速率:2 mL/h,单次泵注药量为0.5 mL,锁定时间15 min,手术结束前20 min 静脉注射2.5 mg 地佐辛,手术结束即可接PICA镇痛泵,48 h持续输注。
检测方法:于两组麻醉前、术后12 h、24 h、48 h采集肘静脉血4 mL,其中2 mL采用索尼生物科技有限公司的流式细胞仪(型号为SP6800Z 型)检测CD3+、CD4+、CD8+水平;剩余2 mL 离心处理,离心速率为2 500 min,离心时间为10 min,离心半径为4 cm,取上清液,保存于-80 ℃条件下待检。采用酶联免疫吸附法检测血清Aβ-42、tau、NSE、BDNF 水平,并计算Aβ-42/tau,试剂盒购自美国贝克曼库尔特公司,所有操作步骤严格遵循试剂盒说明书。
1.5 观察指标(1)两组麻醉前(T0)、麻醉后5 min(T1)、切皮时(T2)、腋窝淋巴清扫时(T3)、术毕(T4)血流动力学。(2)两组术后12 h、24 h、48 h 镇痛效果,采用视觉模拟评分法(VAS)判定,0~10 分,分值越低,提示镇痛效果越好。(3)两组麻醉前、术后12 h、24 h、48 h免疫抑制情况,包括CD3+、CD4+、CD8+。(4)两组麻醉前、术后12 h、24 h、48 h 血清Aβ-42/tau、NSE、BDNF 水平。(5)两组麻醉前、术后12 h、24 h、48 h 认知功能,采用简易智力精神状态量表(MMSE)判定,总分0~30分,分值越高,认知功能越好。(6)两组苏醒质量,包括自主呼吸恢复时间、拔管时间、定向力恢复时间。
1.6 统计学方法使用SPSS 23.0 进行研究资料分析。观测资料中的计量数据,均通过正态性检验,以描述。两组间的比较为成组t检验或校正t检验。重复观测资料则行重复测量方差分析(球检验校正为HF 法,统计量为F)+两两组间比较LSD-t检验+两两组内(时间维度)比较差值t检验。计数资料以例数及率描述。组间比较为χ2检验或校正χ2检验。统计推断的检验水准α=0.05。
2 结果
2.1 两组血流动力学资料比较整体比较知:各指标组间差异、交互作用均差异无统计学意义(P>0.05)。两两精细比较并结合主要数据分析:两组T0时MAP、HR相比,差异无统计学意义(P>0.05);两组T1~T4时MAP、HR波动幅度相比,差异无统计学意义(P>0.05),见表2。
表2 乳腺癌病人106例血流动力学比较/
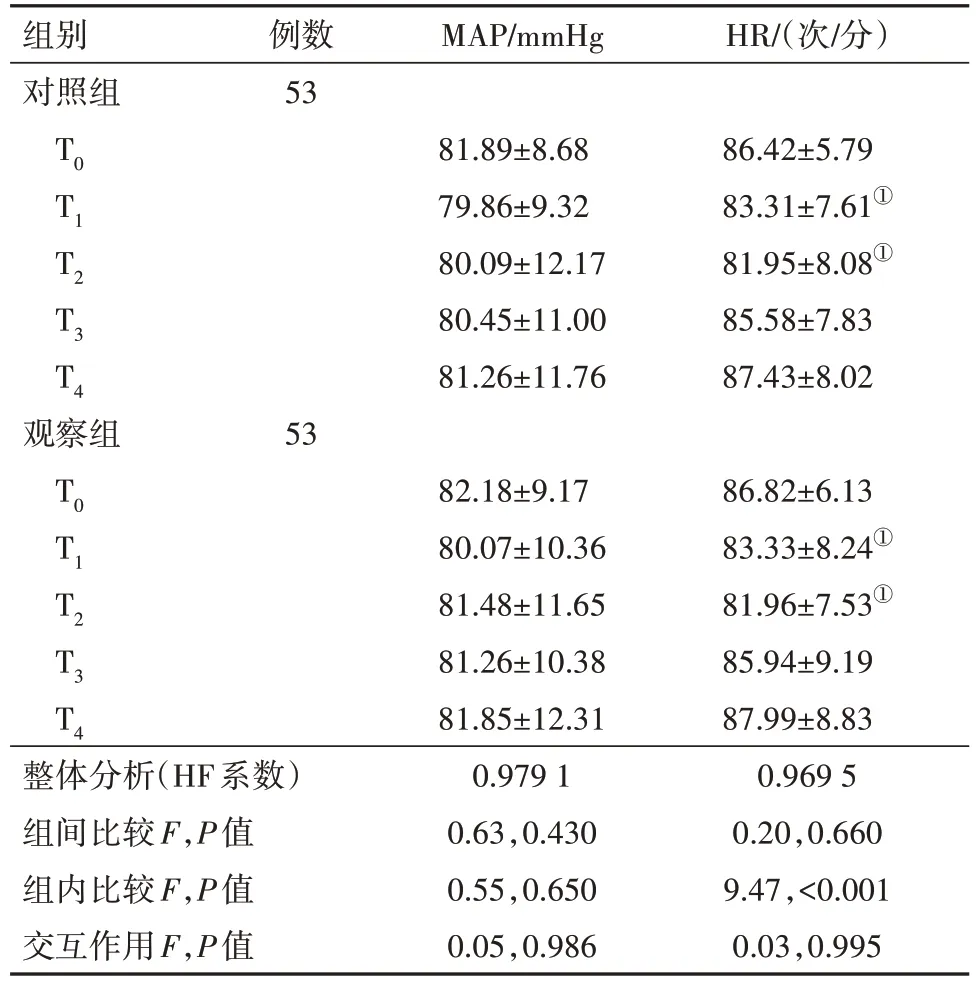
表2 乳腺癌病人106例血流动力学比较/
注:整体分析为两因素重复测量方差分析,资料球型性校正采用HF 系数法,组内(时间维度)精细比较为差值t 检验,组间精细比较为LSD-t检验。①与同组T0 时间点比较P<α',α'为Bonferroni 校正后的检验水准=0.05/4=0.013,4为时间维度上精细比较的次数。
2.2 两组镇痛效果资料比较整体比较知:各指标组间差异、时间差异均差异有统计学意义(P<0.05)。两两精细比较并结合主要数据分析:观察组术后12 h、24 h、48 h VAS评分低于对照组(P<0.05),见表3。
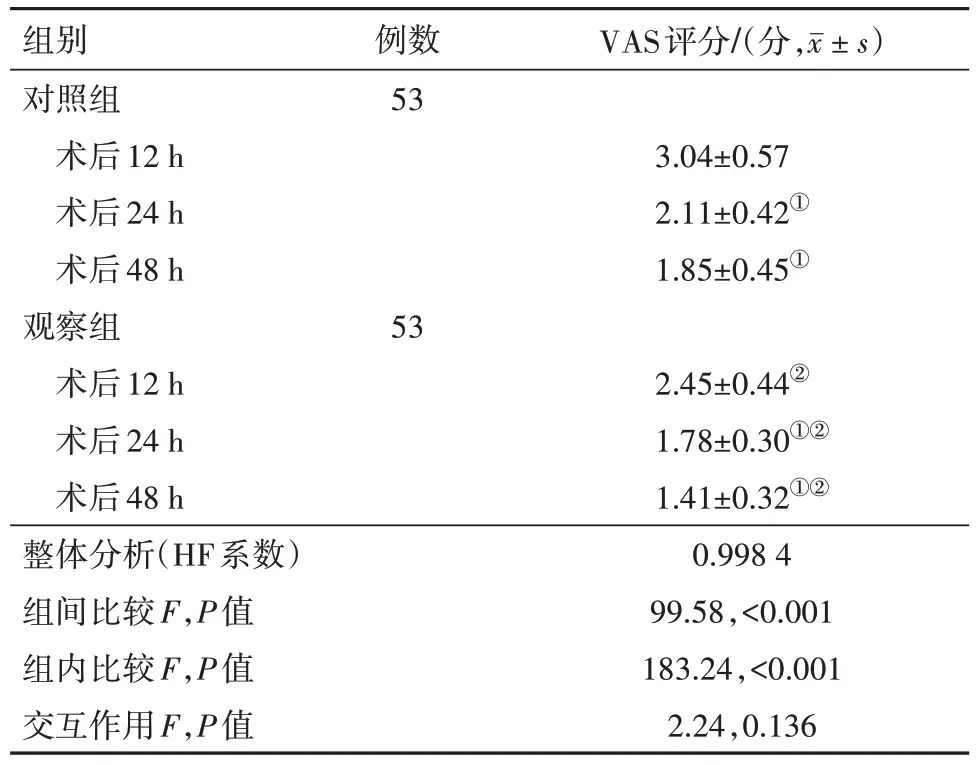
表3 乳腺癌病人106例镇痛效果比较
2.3 两组免疫抑制情况比较整体比较知:各指标组间差异、时间差异及交互作用均差异有统计学意义(P<0.05)。两两精细比较并结合主要数据分析:麻醉前,两组CD3+、CD4+、CD8+相比,差异无统计学意义(P>0.05);观察组术后12 h、24 h、48 h CD3+、CD4+高于对照组,CD8+低于对照组(P<0.05),见表4。
表4 乳腺癌病人106例免疫抑制情况比较/
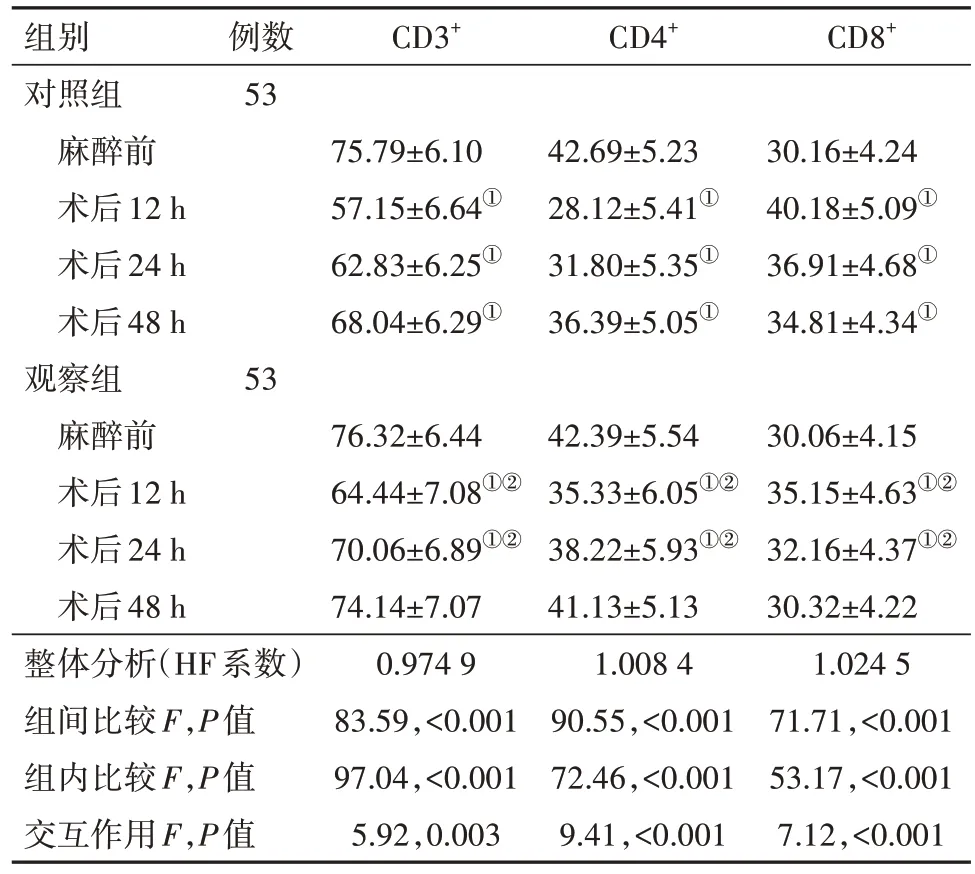
表4 乳腺癌病人106例免疫抑制情况比较/
注:整体分析为两因素重复测量方差分析,资料球型性校正采用HF系数法,组间精细比较为LSD-t检验。①与同组麻醉前比较,P<α',α'为Bonferroni 校正后的检验水准=0.05/3=0.017,3 为时间维度上精细比较的次数。②与对照组同时点比较,P<0.05。
2.4 两组血清Aβ-42/tau、NSE、BDNF 水平比较整体比较知:各指标组间差异、时间差异及交互作用均差异有统计学意义(P<0.05)。两两精细比较并结合主要数据分析:麻醉前,两组血清Aβ-42/tau、NSE、BDNF 相比,差异无统计学意义(P>0.05);观察组术后12 h、24 h、48 h血清Aβ-42/tau、BDNF水平高于对照组,NSE水平低于对照组(P<0.05),见表5。
表5 乳腺癌病人106例血清Aβ-42/tau、NSE、BDNF水平比较/
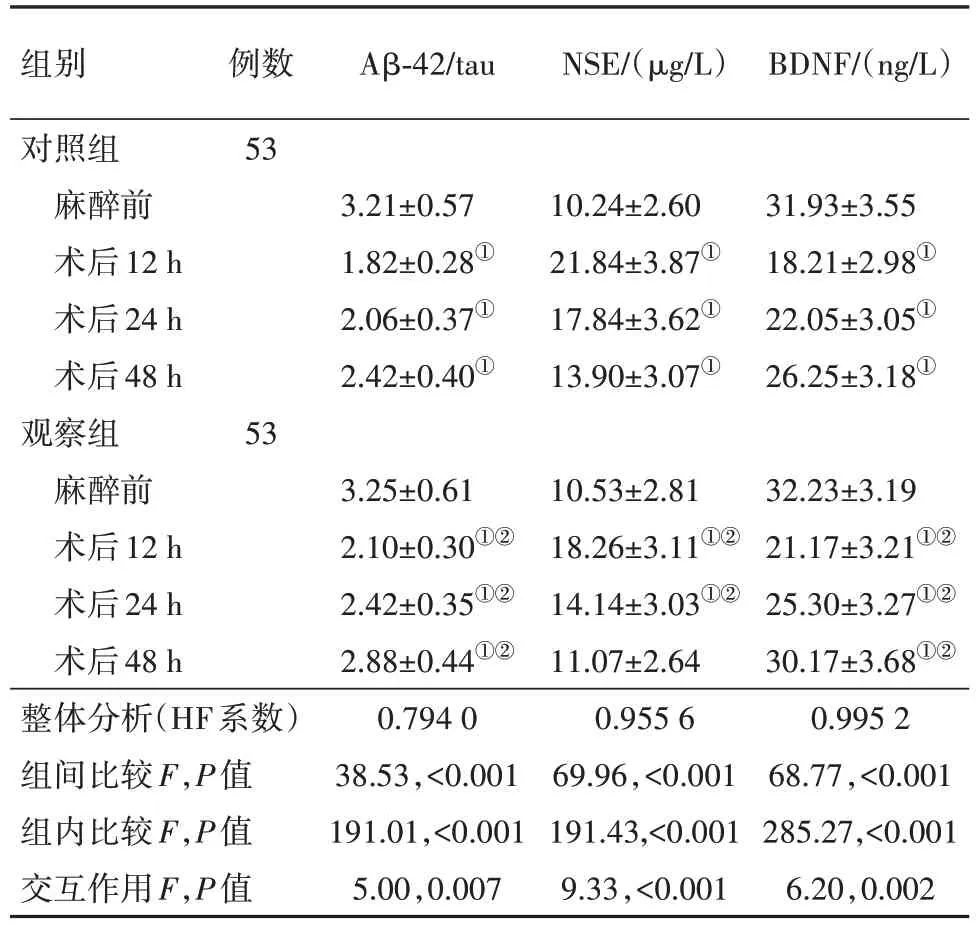
表5 乳腺癌病人106例血清Aβ-42/tau、NSE、BDNF水平比较/
注:整体分析为两因素重复测量方差分析,资料球型性校正采用HF系数法,组间精细比较为LSD-t检验。①与同组麻醉前比较,P<α',α'为Bonferroni校正后的检验水准=0.05/3=0.017,3 为时间维度上精细比较的次数。②与对照组同时点比较,P<0.05。
2.5 两组认知功能整体比较可知,各指标组间差异、时间差异及交互作用均差异有统计学意义(P<0.05)。两两精细比较并结合主要数据分析:麻醉前,两组MMSE 评分相比,差异无统计学意义(P>0.05);观察组术后12 h、24 h、48 h MMSE 评分高于对照组(P<0.05),见表6。
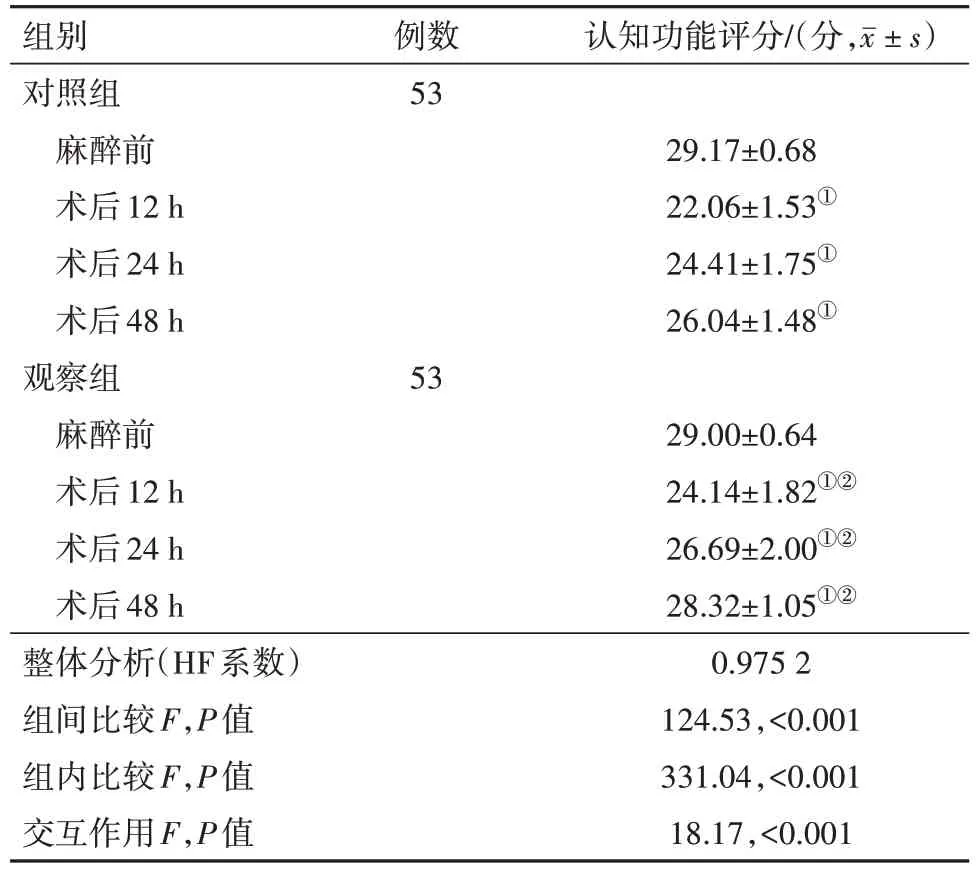
表6 乳腺癌病人106例认知功能比较
2.6 两组苏醒质量观察组自主呼吸恢复时间、拔管时间、定向力恢复时间短于对照组(P<0.05),见表7。
表7 乳腺癌病人106例苏醒质量比较/(min,)

表7 乳腺癌病人106例苏醒质量比较/(min,)
3 讨论
流行病学调查证实,乳腺癌在所有女性恶性肿瘤发病率与病死率中居于首位,且发病群体呈现年轻化趋势,严重威胁女性生命安全[7-8]。乳腺癌改良根治术是临床治疗早中期乳腺癌病人主要手段,疗效良好,可有效延长病人生存期,提高生存质量[9-10]。但临床实践表明,麻醉方式的选取对手术效果和安全性具有明显影响[11]。因此,积极探索合理、可靠的麻醉方式成为临床重要研究方向。
全凭静脉麻醉是临床常用气管插管全身麻醉方法之一,主要是通过静脉注射或靶控输注麻醉药物达到维持手术所需麻醉深度的目的,具有起效迅速、诱导过程刺激性小、使用方法简单等优势,且能取得良好麻醉效果[12]。但有文献指出,仅采取全凭静脉麻醉可增加麻醉药物用量,导致术后苏醒时间延长、并发症风险增加[13]。本研究发现,静吸复合麻醉与全凭静脉麻醉在维持血流动力学稳定方面效果相当,而静吸复合麻醉能取得更为可靠镇痛效果,且苏醒质量较高。静吸复合麻醉在静脉注射麻醉药物的同时,给予七氟醚进行吸入麻醉,对药物流量控制性较强,可在合理剂量范围内维持适当麻醉深度,从而减少静脉麻醉药物用量,促进术后苏醒[14]。同时,七氟醚具有麻醉起效迅速、血/气分布系数较低、最低肺泡有效浓度小等特点,不仅具有可靠镇静作用,还能加强非去极化肌松剂的肌松作用、强化镇痛效果,且有利于维持血流动力学稳定[15]。因此,静吸复合麻醉应用于乳腺癌改良根治术中可取得更为显著的麻醉效果。
临床研究表明,手术创伤及应激反应对机体细胞免疫功能影响较大,能明显降低机体免疫功能,同时多种麻醉药物会对机体自然杀伤细胞活性、粒细胞黏附、趋化、吞噬等多种免疫细胞功能产生不同程度抑制作用,从而进一步影响免疫功能,故免疫抑制情况是反映手术麻醉方法是否合理的最重要客观指标[16]。CD3+、CD4+、CD8+是T 淋巴细胞主要效应细胞,其中CD3+、CD4+可促进淋巴细胞分化,激活细胞免疫反应,从而增强机体免疫功能,CD8+具有抑制抗体生成作用,过多表达则产生免疫抑制现象[17]。王贵、杨雪芬[18]研究表明,在相同麻醉深度下,乳腺癌改良根治术病人应用静吸复合麻醉可减轻免疫抑制程度,与本研究结果相符。推测是由于静吸复合麻醉过程中实施七氟醚吸入麻醉,一方面能通过抑制中性粒细胞聚集、减少肿瘤坏死因子-α、白细胞介素-6 释放,控制并降低机体炎症应激反应,从而减轻对机体免疫功能的干扰,另一方面可减少静脉麻醉药物使用剂量,降低麻醉药物对机体免疫功能的抑制作用,减轻免疫抑制程度,还有助于降低术后感染等并发症发生风险,促进术后恢复[19]。但凌晨等[20]观点认为,全凭静脉麻醉更能减轻免疫抑制,与本研究结果不一致,可能与手术方法不同、纳入对象个体差异等因素有关。
POCD 属于全身麻醉术后严重并发症,发生机制尚未完全明确,临床普遍认为与手术操作刺激、术中麻醉用药、全身应激反应、机体内环境紊乱等多种因素相关。相关报道指出,血清Aβ-42/tau浓度比值与认知功能关联紧密,其比值增加可反映出神经功能增强[21]。BDNF 是一种脑内神经蛋白,在维持神经系统正常生理功能、促进神经系统发育、抑制神经元凋亡方面具有重要作用,其血清水平可反映神经病理状态[22]。NSE 是神经损伤的重要标志物,在神经系统损伤后呈现异常升高状态[23]。本研究证实,静吸复合麻醉能减轻神经损伤,促进认知功能恢复。全凭静脉麻醉仅可阻断大脑皮质投射系统,难以抑制手术创伤性刺激的中枢性传导,导致术后应激反应加剧,增加神经系统损伤程度,最终影响认知功能恢复。而静吸复合麻醉中加入七氟醚吸入麻醉可减少创伤性刺激的中枢传入,减轻机体应激反应,为术后认知功能恢复创造良好条件。
综上可知,静吸复合麻醉应用于乳腺癌改良根治术病人可维持血流动力学稳定,能减轻免疫抑制及认知损伤,促进认知功能恢复,且镇痛效果及苏醒质量较好。但本研究属于单中心研究,且未详细探究免疫抑制与POCD 之间的关系,需进一步采取多中心的研究获取更为可靠的数据支持。
