基于单中心的中枢神经系统感染的疾病谱及预后分析
2022-03-18陈菲菲刘青侠
陈菲菲,刘青侠
中枢神经系统感染(central nervous system infection,CNSI)是临床常见疾病之一,有着较高的病死率与致残率,该病表现多样且发病因素较为复杂,严重影响患者生活品质[1]。CNSI实质上为中枢神经系统的实质、被膜、血管等被各类病原体侵犯所引发的急性或慢性的炎症或非炎症疾病,这些病原体主要包含病毒、真菌、细菌、寄生虫、螺旋体及立克次体等,分为病毒性脑膜炎、脑囊虫病、结核性脑膜炎、隐球菌脑膜炎及化脓性脑膜炎等[2]。临床主要表现为发热、意识障碍、头痛、瘫痪、颅内血压升高、感染中毒症状、精神症状及抽搐等[3]。CNSI的治疗原则主要为消灭或抑制病原体,需要抗菌药物与清除病灶等外力作用,激发或促进机体的体液与细胞免疫机制有适度改善,增强防御与修复能力也很重要。同时,校正或调解生理机制从而减轻炎性反应对靶器官的损害、保护脑功能、维持水电解质的平衡亦是较为重要的辅助手段[4-5]。CNSI病情发展迅速,若不能及时有效地控制,患者预后较差,严重时可能导致患者死亡或遗留智能低下、肢体瘫痪及继发性癫痫等严重后遗症,对患者生命健康安全造成严重危害[6]。本研究旨在对CNSI疾病谱与预后进行分析,以期为CNSI患者的治疗方案提供临床依据。
1 对象与方法
1.1 研究对象
回顾性分析河南科技大学第一附属医院神经内科2019年5月至2020年12月收治的102例CNSI患者的病例资料。纳入标准:(1)所有患者均符合《神经外科中枢神经系统感染诊治中国专家共识》相关诊断标准[7];(2)患者出现细菌或病毒感染引发的炎症反应;(3)具有完整随访记录。排除标准:(1)伴有心脑血管疾病患者;(2)伴有呼吸系统疾病患者;(3)存在精神病家族史。本研究经院伦理委员会审核通过。依照纳入、排除标准共入组患者102例,其中男73例,女29例;平均年龄(38.69±4.21)岁;平均病程(7.68±2.02)d;平均体质量(61.02±3.86)kg。
1.2 研究方法
1.2.1 患者入选标准及基本资料收集
收集整理CNSI患者的病历资料,包括临床表现、住院结果等,计算CNSI发病率、死亡率。其中隐球菌脑膜炎诊断标准为脑脊液隐球菌涂片或乳胶凝胶试验阳性。结核性脑膜炎诊断标准为脑脊液抗酸涂片阳性或结核性分枝杆菌培养阳性;脑脊液颜色浑浊,白细胞(WBC)计数高于1.00×103/L、淋巴细胞占比高于30%、蛋白高于1.0 g/L。病毒性脑膜炎诊断标准为脑脊液WBC计数正常或淋巴细胞轻度升高,糖与蛋白正常或轻度升高,临床主要表现为急性或亚急性起病,头痛、注意力不集中、发热和性格改变等。弓形虫脑病诊断标准为脑脊液或血清抗弓形虫IgG或IgM抗体阳性,头颅核磁共振表现为多发结节状或圆形病灶,伴四周水肿带。脑白质并发脑病诊断标准为进行性加重神经系统症状出现,头颅核磁共振表现为经典的多发白质病变,脑脊液JC病毒DNA聚合酶链反应(PCR)阳性。化脓性脑膜炎诊断标准为脑脊液WBC计数显著升高,临床主要表现为头痛和发热等。脑脊液采集:所有患者入院未接受治疗时于无菌操作室内进行腰椎穿刺,抽取3 mL脑脊液置于-20 ℃冰箱中低温保存,在3 h内进行检测。
收集患者的年龄、性别、临床表现(抽搐、意识障碍、精神症状、神经系统定位症状)、脑脊液压力升高、脑脊液生化、脑脊液病毒学、血常规、肝肾功、电解质、脑电图及治疗用药等项目。
1.2.2 预后指标
预后判断标准采用格拉斯哥预后评分(glasgow outcome score,GOS),1级为死亡;2级为植物人;3级为严重残疾,即生活无法自理;4级为中度残疾,即可以勉强进行日常生活行为;5级为恢复良好,可进行日常生活,步入社会并恢复工作,可能存在轻度后遗症。
1.3 统计学方法
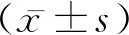
2 结果
2.1 CNSI发病率
102例CNSI患者中,化脓性脑膜炎16例(15.7%),结核性脑膜炎21例(20.6%),弓形虫脑膜炎17例(16.7%),病毒性脑膜炎25例(24.5%),脑白质并发脑病12例(11.8%),隐球菌性脑膜炎11例(10.8%)。
2.2 CNSI患者的死亡率比较
102例CNSI患者中死亡率为19.6%(20/102),其中脑白质并发脑病死亡4例(3.9%),结核性脑膜炎死亡3例(2.9%),病毒性脑膜炎死亡4例(3.9%),弓形虫脑膜炎死亡5例(4.9%),隐球菌性脑膜炎死亡1例(1%),化脓性脑膜炎死亡3例(2.9%)。
2.3 CNSI患者预后GOS评分
GOS评分1分有3例(2.9%),2分有3例(2.9%),3分有12例(11.8%),4分有28例(27.4%),5分有56例(54.9%);将GOS评分1~4分患者划为预后不良组,共计46例(45.1%),GOS评分为5分者划为预后良好组,共计56例(54.9%)。
2.4 CNSI患者的预后影响因素分析
按预后良好与预后不良分组比较两组患者的基线资料,结果显示精神症状、脑脊液压力升高、白细胞计数升高、影像学异常、年龄等因素与预后不良相关(P<0.05)。结果详见表1。
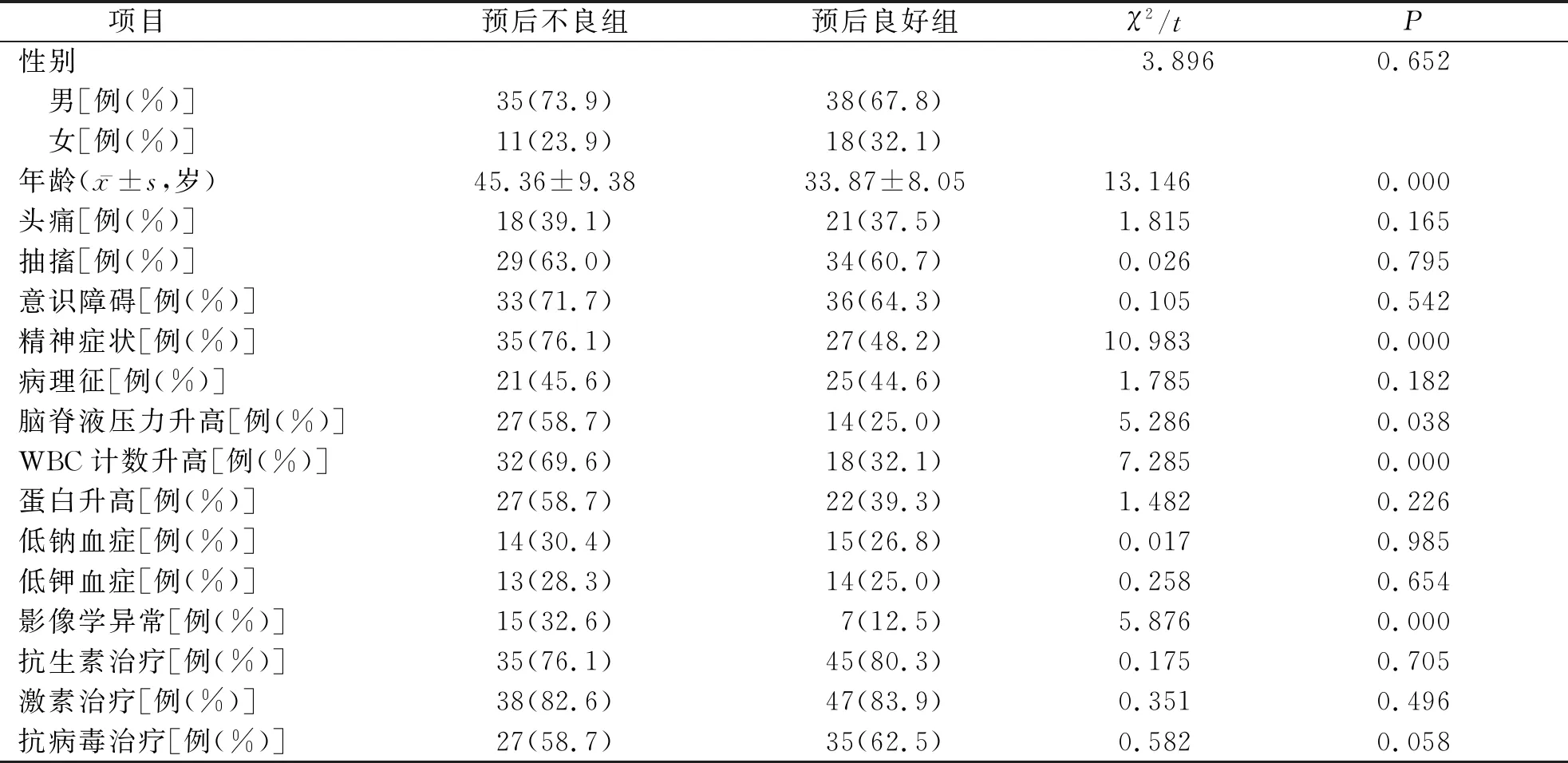
表1 CNSI患者的预后影响因素比较
2.5 CNSI预后多因素logistic回归分析
多因素logistic回归分析结果显示年龄、精神症状、白细胞计数、影像学与CNSI的预后呈正相关。结果详见表2。

表2 CNSI的预后多因素logistic回归分析
3 讨论
CNSI是严重危害人类健康的疾病之一,迄今为止仍保持着较高的发病率、致残率与致死率,部分患者经治疗后仍遗留有不同程度的中枢神经系统后遗症[8-9]。本研究结果显示,化脓性脑膜炎发病率为15.7%,结核性脑膜炎发病率为20.6%,弓形虫脑膜炎发病率为16.7%,病毒性脑膜炎发病率为24.5%,脑白质并发脑病发病率为11.8,隐球菌性脑膜炎发病率为10.8%,与何超等[10]的研究结果相近。病毒性脑膜炎发病率较高原因可能主要与病毒种类繁多有关,且易变异产生新的病毒菌株;近年结核病患病率因结核杆菌基因突变出现回升情况,结核性脑膜炎发病率也居于较高水平[11];因临床治疗中抗生素的广泛应用,化脓性脑膜炎发病率明显不高,本文中比率为15.7%,但抗生素的广泛使用会导致疾病典型症状不明显[12];隐球菌感染在艾滋病患者中的发病率较高,但在免疫功能正常的人群中,隐球菌感染率显著较低,在本文中比率仅为10.8%。鲁雁秋等[13]对重庆地区的499例艾滋病合并CNSI患者进行回顾性分析,发现总体病死率为18.84%,结核性脑膜炎病死率为17.59%,弓形虫脑膜炎病死率为11.11%,脑白质病变病死率为15.00%,病毒性脑膜炎病死率为33.33%,本研究结果与之相似,但隐球菌病死率为15.97%。本研究CNSI患者中脑白质并发脑病死亡率为3.9%,结核性脑膜炎死亡率为2.9%,病毒性脑膜炎死亡率为3.9%,弓形虫脑膜炎死亡率为4.9%,隐球菌性脑膜炎死亡率为1%,化脓性脑膜炎死亡率为2.9%。其中隐球菌性脑膜炎死亡率为1%有所出入,占比不是最低,原因为其研究对象为艾滋病合并CNSI患者,相关研究表明艾滋病患者隐球菌感染脑膜炎发病率高达30%。
CNSI患者因脑部病变累及额叶底部和颞叶边缘系统,故病情较为严重的患者可出现智力减退等后遗症,说明患者脑实质遭受不同程度的损害,可影响预后。脑脊液检测是中枢神经系统疾病的诊断与预后最为重要的指标;白细胞是一种炎性标志物,体内发生感染可导致WBC计数升高,但体内发生病毒感染时,白细胞计数升高幅度较低,细菌感染时白细胞计数升高较为明显;头颅影像学是一种反映大脑功能障碍程度较为敏感客观的指标,通过扫描可检测患者颅内结构改变与周围关系的组织。随着年龄的增长,机体器官功能下降、自身免疫状态不佳,导致高龄CNSI患者预后较差[14]。本研究结果显示,精神症状、脑脊液压力升高、白细胞计数升高、头颅影像学异常、年龄等与CNSI患者预后不良有关,logistic回归分析上述因素是CNSI患者预后不良的影响因素。
综上所述,CNSI有着较高的发病率与病死率,精神症状、脑脊液压力升高、WBC计数升高、影像学异常、年龄偏大等与临床预后相关,故临床上应该积极控制不良因素以改善患者预后。
