运动性引导想象对无创正压通气COPD患者睡眠和焦虑、抑郁情绪的影响
2022-03-16朱晓慧潘园杨海丽于小花
朱晓慧 潘园 杨海丽 于小花
慢性阻塞性肺疾病(COPD)是一种以持续性、不完全可逆的气流受限为特征的肺部疾病[1]。2010~2019年我国40岁及以上成人COPD患病率约为9.4%,且呈缓慢上升趋势[2]。随着病情进展各种诱因导致患者COPD急性加重(AECOPD),此时患者可出现呼吸困难、低氧血症,二氧化碳潴留等症状,最终发生Ⅱ型呼吸衰竭[3]。无创正压通气(NPPV)已成为COPD合并呼吸衰竭患者的重要呼吸支持治疗手段[4]。然而施行NPPV的患者,除了临床症状,呼吸机面罩导致不适可导致患者睡眠障碍,进而发生焦虑及烦躁情绪[5]。睡眠障碍及其引发的焦虑、抑郁等情绪,不仅影响患者的精神心理状态,加重其主观症状感受,甚至影响患者的疾病转归[6]。运动性引导想象是患者在中枢神经系统参与下,感受器官在未受到刺激时,利用自身想象及心理处理能力感知视觉、听觉、运动等感官感知的情境的非药物干预方法[7]。对患者进行运动性引导想象干预时,患者未进行肢体运动,而是在思维中对动作进行演练,该干预方法已应用于脑卒中、膝关节置换手术患者[8,9]。本研究针对COPD患者进行NPPV时的特点,建立运动性引导想象护理干预方法,以期改善患者睡眠障碍及焦虑、抑郁情绪,报道如下。
1 资料与方法
1.1 一般资料 经南京中医药大学附属南京市中西医结合医院医学伦理委员会批准,选取2018至2020年我院住院治疗的AECOPD患者,样本量估算公式参照其中n1、n2分别为对照组和研究组样本量,一类错误α设为0.05(双侧),二类β设为0.80(单侧),参照周静等[10]报道,确定样本含量为100例,按照随机数字表法分为对照组和研究组,每组50例。入组患者及其家属均知情同意并签署知情同意书。2组患者临床资料比较,差异无统计学意义(P>0.05)。见表1。

表1 2组患者临床资料比较 n=50
1.2 纳入与排除标准
1.2.1 纳入标准:①年龄>18岁;②COPD符合《慢性阻塞性肺疾病诊治指南(2013年修订版)》中的诊断标准[11];③合并Ⅱ呼吸衰竭;④进行经鼻(面)罩无创正压通气治疗。
1.2.2 排除标准:①中途行气管插管或气管切开治疗的患者;②合并上消化道出血、急性心力刷街、心率失常等影响本项研究的患者;③合并肺结核、间质性肺病、哮喘等其他呼吸系统疾病的患者;④意识障碍、昏迷、或合并精神系统疾病的患者。
1.3 方法
1.3.1 对照组:患者住院期间采用常规护理,护理人员选择适合患者的鼻罩或面罩,保持合适体位,以保障患者呼吸道通畅,加强气道湿化,鼓励患者进行有效咳痰,对人机配合情况进行定期检查,定时观察漏气情况,做好预防感染的护理措施,治疗期间缓解患者焦虑、紧张等负性情绪,护理操作时动作轻柔,合理安排诊疗时间避免影响患者休息,为患者营造舒适、有利于睡眠的环境,同时密切观察患者病情变化,避免鼻面部压力性损伤等并发症的发生。
1.3.2 研究组:住院期间在常规护理基础上采用运动型引导想象训练,具体方法如下:①成立干预小组:由1名康复科医师(负责选取模拟运动方法)、1名心理医师(负责心理干预)、1名呼吸内科护士长(负责协调护理干预)、1名呼吸科医师(负责干预期间的患者医疗安全)、6名呼吸内科(负责具体干预)组成干预小组,小组成员工作年限均>5年。②构建运动型引导想象训练:参考De Paolis等文献[12],结合《GOLD慢性阻塞性肺疾病全球倡议:COPD诊断、治疗与预防全球策略(2017版)》[13]中相关内容制订干预方案,经我院护理部3名专家,呼吸科1名专家,康复科1名专家共同论证,形成最终方案:按干预步骤、干预内容、参与感受器官等模块行程干预方案。③实施方案:a按照干预方案护理人员制作PPT、视频通过平板电脑储存内容;b待患者病情稳定时,每日午间(12∶30~1∶30)、晚间(19∶30~20∶30)取患者卧位,护理人员通过平板电脑展示干预场景,引导患者放松,采用耳机播放音频,患者在护理人员引导下实施运动性引导想象训练,音量调节以患者舒适为准,每次进行20 min左右的引导训练;c干预过程中,护理人员注意观察患者在训练时的反应,并听取反馈及时对干预内容进行适当调整;d干预时间自患者入组开始至患者出院前1 d结束;e制订应急预案,密切关注患者病情,若出现加重,按照应急预案进行及时救治,并终止干预。见表2。
1.4 观察指标 (1)睡眠质量使用匹兹堡睡眠质量指数(pittsburgh sleep quality index,PQSI)进行评价,PSQI总分越高代表睡眠质量越差, Cronbach’α系数为0.823[14]。(2)焦虑及抑郁评价使用医院焦虑抑郁量表(hospital anxiety and depression scale,HADS)进行评价,得分越高说明焦虑、抑郁程度越严重,在COPD患者中该量表Cronbach α系数为0.89[15]。(3)测定2组患者干预前后肺功能指标:用力肺活量(forced vital capacity,FVC)、1 s用力呼气容积(forced expiratory volume in one second, FEV1),FEV1/FVC比值。

2 结果
2.1 2组护理干预前后PQSI评分比较 护理干预前,2组患者PSQI量表中各维度评分及总分比较,差异无统计学意义(P>0.05)。护理干预后2组患者PSQI量表中各维度评分及总分均降低,研究组优于对照组,差异有统计学意义(P<0.05)。见表3。
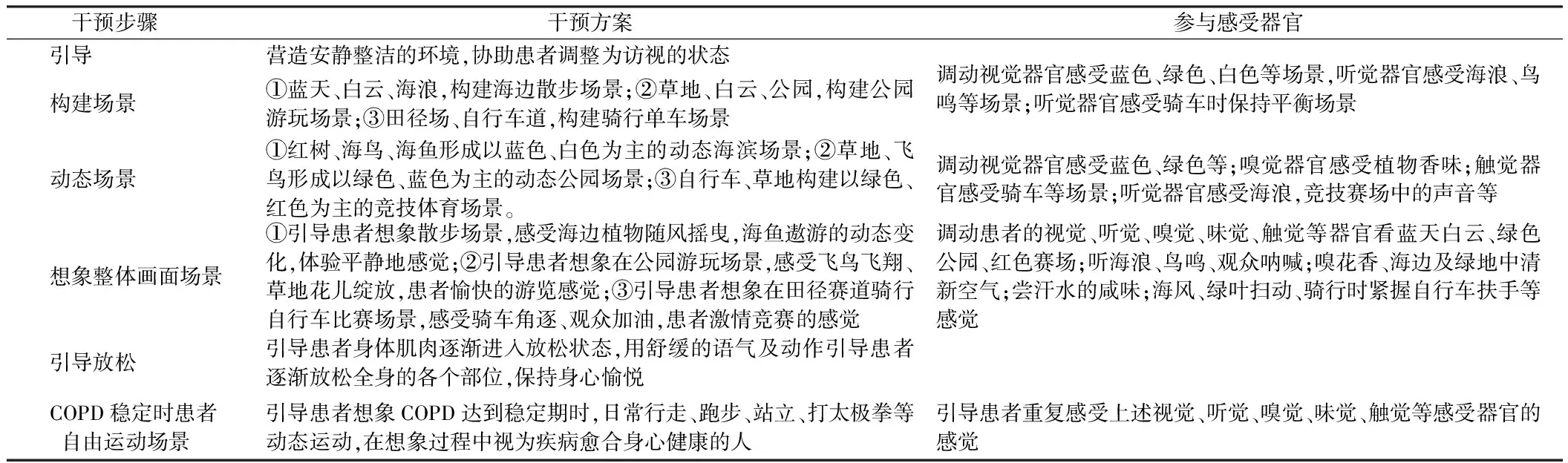
表2 运动型引导想象训练护理干预方案
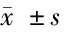
表3 2组患者护理干预前后PQSI评分比较 n=50,分,
2.2 2组护理干预前后HADS评分比较 护理干预前2组HADS各分量表评分比较,差异无统计学意义(P>0.05)。护理干预后2组患者HADS各分量表评分均降低,研究组优于对照组(P<0.05)。见表4。
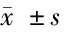
表4 2组患者护理干预前后HADS评分比较 n=50,分,
2.3 2组护理干预前后肺功能比较 护理干预前2组FVC、 FEV1、FEV1/FVC比较,差异无统计学意义(P>0.05)。干预后,2组肺功能指标均得到改善,研究组优于对照组(P<0.05)。见表5。
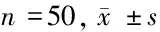
表5 2组患者护理干预前后肺功能指标比较
3 讨论
3.1 运动性引导想象干预对无创正压通气COPD患者睡眠的影响 进行无创正压通气的COPD患者易发生睡眠障碍[16]。而发生睡眠障碍的患者呼吸频率及昼夜节律发生紊乱、免疫力降低,导致患者疾病恶化,致残、死亡的风险增加[17]。本项研究发现,护理干预后研究组患者睡眠质量的改善情况优于对照组,其原因可能为:(1)运动想象过程中患者专注力提高,刺激大脑边缘系统引起内源性5-羟色胺、内啡肽释放增加,患者产生愉悦感,能够顺利入睡;(2)想象运动场景过程中,患者因疾病导致的肌肉紧绷,关节紧张,紧张、烦躁等情绪得到放松,自主神经系统趋于静化,深睡眠得以延长,睡眠质量进一步提高;(3)构建的场景以自然为主,辅以竞技赛场,患者感觉器官感知体验丰富,注意力集中于舒适的环境中,自身警觉水平降低,血管平滑肌松弛,夜间觉醒的次数进一步降低,日间功能障碍得到改善[18]。
3.2 运动性引导想象干预对无创正压通气COPD患者焦虑及抑郁情绪的影响 运动性引导想象训练作为一种非药物干预方法,在改善肿瘤、卒中患者焦虑、抑郁等负性情绪中已得到广泛应用[19]。本项研究发现护理干预后,研究组患者焦虑、抑郁评分的改善情况优于对照组。其原因可能为:(1)与传统的被动锻炼相比,运动受限的无创正压通气COPD患者在运动性引导想象训练中顺应了正常运动过程中由中枢神经系统到肢体的神经传递,大脑运动皮层受到刺激后患者处于放松状态其焦虑、抑郁情绪得到缓解[20];(2)在三种不同的构建场景中,护理人员将患者的注意力集中于想象运动中,引导患者感受器官的感知体验过程可影响中枢神经系统中的情感系统,散步、游玩、骑自行车竞技可激活平衡自主神经系统,降低了紧张、焦躁、压力等引起的交感神经系统兴奋;(3)运动性引导想象并不依赖患者的残存运动功能,能够激活患者大脑皮层中与运动相关的神经网络,患者处于放松状态。
3.3 运动性引导想象干预对无创正压通气COPD患者肺功能指标的影响 本项研究进一步发现,研究组患者肺功能三项指标改善效果优于对照组,分析其原因可能为:(1)运动性引导想象干预改善了患者睡眠质量,缓解了患者因低质量睡眠导致的炎性因子水平升高,降低了患者气道中的炎症负荷[21];(2)运动性引导想象干预改善了因焦虑、抑郁等精神症状引发的全身炎性反应[22];(3)患者在干预过程中,通过想象训练,大脑到肢体的正常传导运动反复被强化,患者相应的肌肉反应也得以激活,获得了运动锻炼的效果。
综上所述,对于运动功能受限的无创正压通气患者,运动性引导想象训练可改善其睡眠质量,缓解其焦虑、抑郁情绪,对肺功能指标也具有一定的改善效果,在进一步研究中,应进一步探索该方法与运动锻炼结合的护理干预模式,以期进一步改善COPD患者的康复效果。
