结肠透析序贯中药保留灌肠治疗多囊肾CKD 4~5期患者25例的临床效果
2022-03-16陈建丽赵孟德
陈建丽 赵孟德
1.甘肃省武威市人民医院肾内科,甘肃武威 733000;2.甘肃省武威市人民医院普外二科,甘肃武威 733000
成人多囊肾(adult polycystic kidney disease,APKD or PKD)是一种遗传性肾囊肿性疾病,包括常染色体显性遗传性多囊肾病(autosomal dominant polycystic kidney disease,ADPKD)和常染色体隐性遗传性多囊肾病(autosomal recessive polycystic kidney disease ARPKD)。ADPKD较常见,患病率约1‰~2‰[1]。本病是基因突变导致的遗传性系统性疾病,除累及肾脏外,还可引起肝脏、胰腺、脾脏、卵巢等脏器的囊肿以及心瓣膜病和脑动脉瘤等。60岁以上的患者有50%进入终末期肾功能衰竭(end-stage renal disease,ESRD),占终末期肾衰竭病因的5%~10%[2-3],是继高血压、糖尿病、慢性肾炎之后引起终末期肾脏病的第4位病因[4-5]。早期仅表现为肾脏浓缩功能下降,大部分患者在囊肿增长的40~60年间可维持正常的肾功能,只有在残余肾单位的代偿功能失调后,患者肾小球滤过率逐步下降,一旦肾小球滤过率< 50%,其下降速度每年约为5~6 ml/min,从肾功能受损发展到ESRD时间约为10年。尽可能延缓PKD患者的肾功能进展,争取终末期肾脏替代治疗前的过渡时间,对于提高患者生活质量和缓解心理负担有重要意义。临床上,结肠透析联合中药灌肠治疗在延缓CKD患者肾功能方面取得了良好效果,该法同样适用于PKD患者。为了观察结肠透析联合中药灌注方保留灌肠治疗对多囊肾CKD 4~5期患者的临床疗效,本研究选取2016年4月至2019年5月甘肃省武威市人民医院(我院)住院的50例多囊肾CKD 4~5期患者,进行随机对照分组,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年4月至2019年5月我院多囊肾CKD 4~5期患者共50例,将患者随机分为对照组和试验组,每组各25例。对照组男12例,女13例;年龄28~70岁,平均(50.30±9.60)岁;病程9~30年,平均(15.68±6.21)年。试验组男14例,女11例;年 龄32~65岁,平 均(50.92±7.62)岁;病 程10~26年,平均(16.3±5.6)年。两组原发病均为多囊肾,部分有明确家族史,部分初次发病,就诊时均并发肾损害,GFR < 30 ml/(min·1.73 m2),伴恶心呕吐、食少纳呆等中医临床症状,暂不同意接受血液或腹膜透析治疗。两组一般资料比较,差异无统计学意义(P> 0.05),具有可比性。两组患者均签署临床治疗知情同意书,并经武威市人民医院医学伦理委员会审查批准。
1.2 纳入及排除标准
纳入标准:①参考美国慢性肾脏病及透析的临床实践指南[6],依据慢性肾脏病(chronic kidney disease,CKD)分期为GFR < 30 ml/(min·1.73 m2)属于多囊肾CKD 4~5期的患者;②病情稳定;③患者知情同意。排除标准:①已行肾脏替代治疗者;②有肾移植或肾囊肿、肾脏占位行手术治疗者;③有严重的心肺疾病不能耐受治疗者;④对药物过敏者;⑤有严重胃肠道系统、直肠肝门疾病不宜灌肠治疗者;⑥出凝血功能障碍者。
1.3 方法
两组基础使用促红素、铁剂纠正肾性贫血、排毒、降压、纠正酸中毒等慢性肾衰竭一体化治疗方案一致,均给予高位结肠透析治疗。试验组在对照组治疗基础上序贯中药保留灌肠。具体操作如下:①与患者沟通取得合作,取左侧卧位,臀部垫高约10 cm,蘸取石蜡油3~5 ml润滑硅胶肛管后轻轻插入患者肛门30 cm以上,将37℃温开水灌入肠道,分段清洗全结肠,用水量为2 L。②结肠透析:将血液透析浓缩液A液300 ml、B液192 ml(山东威高药业股份有限公司,批号:T119122502),与清洁水6 L配比并加温至37℃行结肠透析治疗。第一次进液0.5~1 L,保留15 min排空;第二次进液量0.6~1 L,保留30 min排空;第三次进液量0.7~1 L,保留60 min排空。单次进液量及保留时间需根据患者最大耐受程度随机调整,总量可达3 L。③中药保留灌肠:结肠透析完成后排空肠道透析液。采用自拟方:大黄30 g、煅牡蛎30 g、蒲公英30 g、益母草30 g、煅龙骨30 g、附子6 g、甘草6 g,水煎取汁200 ml,经结肠透析机(南京华伟医疗设备有限公司)将200 ml自拟方药液灌入结肠,保留灌肠2 h后排出体外。结肠透析每周5次,4周为1个疗程,治疗2个疗程后观察效果。
1.4 观察指标及评价标准
观察对照组和试验组临床疗效、中医临床症候积分及血肌酐(Scr)、血尿素氮(BUN)、血红蛋白(HGB)水平。临床中医症状按无症状、轻度(恶心呕吐、食少纳呆、腰膝酸软、皮肤瘙痒、水肿)、中度、重度分别按0、1、2、3分进行量化积分,对总积分进行统计学分析[7]。
疗效判定标准:根据《中药新药临床研究指导原则》判断疗效[8]。显效:上述中医临床症候积分减少≥60%,内生肌酐清除率(Ccr)增加≥20%,Scr降低≥20%;有效:60% >临床症候积分减少≥30%,20% >Ccr增加≥10%;20% >Scr降低≥10%;无效:中医临床症状无改善或加重,Ccr降低,Scr增加。治疗总有效率=(显效+有效)例数/总例数×100%。
1.5 统计学分析
本研究数据录入SPSS 20.0统计学软件进行分析,计量资料以均数±标准差()表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验,P< 0.05为差异有统计学意义。
2 结果
2.1 两组患者总有效率比较
试验组显效11例,有效12例,总有效23例;对照组显效6例,有效8例,总有效14例。试验组总有效率92.00%,高于对照组的56.00%,试验组显著高于对照组(P< 0.05)。见表1。

表1 两组患者总有效率比较[n(%)]
2.2 两组患者治疗前后中医症候积分比较
两组治疗前恶心呕吐、食少纳呆、腰膝酸软、皮肤瘙痒、水肿等中医临床症候量化总积分,差异无统计学意义(P> 0.05)。治疗后试验组中医证候量化总积分明显低于对照组,且低于治疗前,差异有统计学意义(P< 0.05)。见表2。
表2 两组患者治疗前后中医症候积分比较(分,±s)
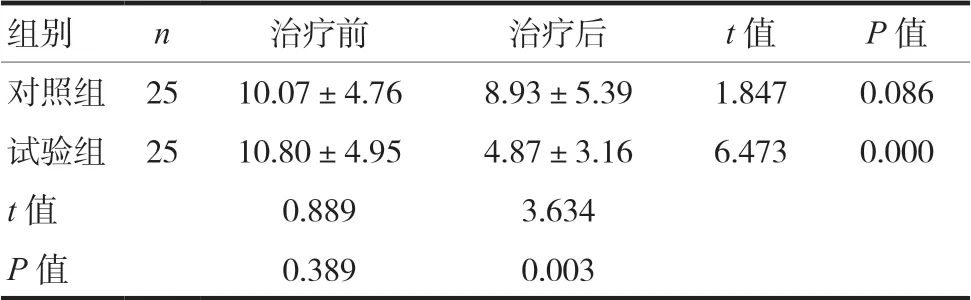
表2 两组患者治疗前后中医症候积分比较(分,±s)
组别 n 治疗前 治疗后 t值 P值对照组 25 10.07±4.76 8.93±5.39 1.847 0.086试验组 25 10.80±4.95 4.87±3.16 6.473 0.000 t值 0.889 3.634 P值 0.389 0.003
2.3 两组治疗前后HGB、BUN、Scr水平比较
两组治疗前HGB、BUN、Scr比较,差异无统计学意义(P> 0.05)。治疗后两组Scr、BUN低于治疗前,且试验组低于对照组,差异有统计学意义(P< 0.05);治疗后试验组HGB高于对照组,但两组组内比较,差异无统计学意义(P> 0.05)。见表3。
表3 两组治疗前后HGB、BUN、Scr水平比较(±s)

表3 两组治疗前后HGB、BUN、Scr水平比较(±s)
注 HGB:血红蛋白;BUN:血尿素氮;Scr:血肌酐
组别 n HGB(g/L) BUN(mmol/L) Scr(μmol/L)治疗前 治疗后 t值 P值 治疗前 治疗后 t值 P值 治疗前 治疗后 t值 P值对照组2586.53±13.1085.93±11.940.0290.97725.61±9.0023.79±6.351.3070.012 504.00±145.38 472.20±127.652.2000.045试验组2582.80±13.3396.33±13.110.3430.73624.44±5.9716.95±2.834.7240.000 533.00±114.72 361.97±35.08 7.0470.000 t值 1.004 3.004 0.457 3.884 0.630 3.119 P值 0.332 0.009 0.655 0.002 0.539 0.008
3 讨论
20世纪60年代,在偏远的西北地区,由于尚不发达的经济水平和落后的思想观念,近亲结婚现象普遍存在,导致家族性多囊肾病患者发病率高。成人多囊肾病是最常见的基因突变导致的遗传性肾脏病,目前尚无有效的干预措施,60%有明确的家族史。临床表现包括肾脏表现和肾外表现,肾脏表现为结构和功能异常,主要结构异常为肾脏皮、髓质存在多发性液性囊肿,囊肿大小、数目随病程进展逐渐加重,肾脏体积也逐渐增大,进而出现背部或肋腹部疼痛,可合并囊肿感染及出血,后期肾功能逐渐下降,最终进展至ESRD。高血压是ADPKD最常见的并发症,见于30%儿童患者、60%合并肾功能不全患者,也是促进肾功能恶化的危险因素之一。早期尿检基本正常,常表现为肾脏浓缩功能下降。除肾脏外,ADPKD还可累及消化、心血管、中枢神经以及生殖系统等,包括多囊肝、肾功能不全、腹部疝、心脏瓣膜异常、胰腺囊肿、颅内动脉瘤和精囊腺囊肿。主要诊断标准为明确的常染色体显性遗传家族史及肾脏皮质、髓质多发液性囊肿,次要标准包括上述肾外表现。只要符合主要诊断和任意一项次要诊断即可确诊[9-10]。临床上,多数患者以肾脏表现或并发症就诊肾内科门诊,依据其临床表现、影像学检查和家族史调查,一般不难诊断。大部分病患在发现时已合并肾功能不全,一旦肾小球滤过率低于30 ml/min,进展至ESRD的速度较快,会给患者带来极大痛苦,给家庭和社会带来沉重的负担[11]。故延缓多囊肾病CKD4~5患者的病程进展成为肾科医师积极努力的方向。
笔者收集了3年来就诊本科的多囊肾CKD 4~5期患者25例为试验组,在高位结肠透析的基础上序贯中药保留灌肠治疗,较单纯高位结肠透析的对照组患者BUN、Scr、体重下降、白蛋白、HGB水平上升明显,中医症候体征缓解显著。多囊肾属中医“积聚”“腰痛”“尿血”范畴[12-13]。肾功能不全患者中医症状以面黄乏力、少尿、腰膝酸软、纳呆、腹胀呕吐、身重、头晕较为突出、多见,可按中医“关格”“水肿”“癃闭”等辨证治疗。其病理变化为脾肾衰惫,气化不利,湿浊毒邪内蕴三焦[14-15]。病理性质为脾肾虚衰为本,湿浊毒邪为标,本虚标实。初起时,病在脾肾,病至后期可损及多个脏器。若肾阳衰竭,寒水上犯,凌心射肺,久则转变为心悸、胸痹;若阳损及阴,肾阴亏耗,肝阳上亢,内风自生,则会眩晕、中风;若浊邪内盛,内陷心包,而成昏迷、谵妄。治疗宜攻补兼施,标本兼顾,用灌肠法加强通腑降浊解毒[16]。方中大黄化湿降浊;附子温补肾阳;蒲公英清热降火,消炎利水;煅龙骨、煅牡蛎平肝潜阳,收敛固涩、软坚散结;甘草和中缓急,调和诸药。诸药合用,共奏清热、利水、泻下、活血之效。
本研究显示,试验组较对照组患者的肾功能有明显改善,提示高位结肠透析序贯中药保留灌肠可使多囊肾CKD患者Scr、BUN等小分子毒素通过肠道增加排泄,延缓肾功进展,充分发挥了中药保守治疗慢性肾功能不全的优势。作为多囊肾患者进入ESRD行肾脏替代治疗前的过渡治疗方案,疗效显著,易于病患接受,适宜基层推广使用。
