基于动脉瘤形态学及影像组学特征模型预测大脑中动脉镜像动脉瘤破裂的价值
2022-03-12王豪周甲丰林博丽陈勇春
王豪,周甲丰,林博丽,陈勇春
温州医科大学附属第一医院 放射科,浙江 温州 325015
颅内动脉瘤因其高致死率及高致残率而备受关注。因此,预测哪些动脉瘤易于破裂以及是否建议进行干预至关重要。目前,很多病例对照研究已经报道了动脉瘤破裂的形态学危险因素[1-6]。但是,这些研究结果可能因患者的个体特征,不同的动脉瘤发生位置而发生冲突。镜像动脉瘤可以很好地避免这些问题,因此,镜像动脉瘤可以作为研究与动脉瘤破裂有关特征的有用模型。
近年来,影像组学已广泛应用于医学领域,并且很多研究已经报道了其在肿瘤病变的风险分层有一定的价值[7-10]。最近,有几项研究将影像组学用于预测颅内动脉瘤的破裂状态。ZHANG等[11]和LIU等[12]证实了影像组学特征与动脉瘤破裂有关。目前鲜见关于大脑中动脉(middle cerebral artery,MCA)镜像动脉瘤且同时涉及传统形态学及影像组学的报道。本研究通过收集MCA镜像动脉瘤患者(其中一侧破裂,另一侧未破),采用三维CT血管造影(computed tomography ngiograph,CTA)测量动脉瘤的形态,使用PyRadiomics提取影像组学衍生的形态学参数,旨在探讨基于动脉瘤形态学及影像组学特征逻辑回归模型预测MCA镜像动脉瘤的价值。
1 对象和方法
1.1 对象 收集2010年5月至2020年10月温州医科大学附属第一医院收治的38 例诊断为蛛网膜下腔出血并经CTA证实为MCA镜像动脉瘤的患者。将动脉瘤根据破裂与否分为破裂组与未破裂组。纳入标准:①CT头颅平扫或脑脊液检查提示蛛网膜下腔出血;②CTA检查发现MCA镜像动脉瘤;③经由DSA或开颅手术证实;④结合临床病史、CT平扫及其他相关检查进行综合判断,确认有且仅有一侧MCA动脉瘤发生破裂。排除标准:①两侧均未发生动脉瘤破裂者;②霉菌性动脉瘤、夹层动脉瘤、外伤性动脉瘤、梭形动脉瘤或与动静脉畸形相关的动脉瘤;③CTA图像质量不佳无法评估动脉瘤几何结构及形态;④无法判别哪侧动脉瘤破裂;⑤造影前已行动脉瘤栓塞或夹闭介入治疗者。本研究经本院伦理委员会批准,患者和患者家属均知情同意并签署知情同意书。
1.2 CTA图像获取与重建 2010年5月至2020年10月,所有患者的CTA检查分别在3台不同的CT机上完成。2010年5月至2012年6月,采用GE Lightspeed pro 16 排螺旋CT机,参数:螺距0.562,准直器 1.25 mm,扫描速度为0.8 s/转,重间间距及重建层厚(0.625 mm,1.25 mm),管电压及管电流 (120 kV,300 mA)。2012年6月至2020年10月,采用GELightspeed VCT 64 排螺旋CT机及Aquilion ONE 320排CT机,前者参数为:螺距为0.984,准直器为0.625 mm,扫描速度为0.5 s/转,重建层厚及重建间距(0.625 mm,0.625 mm),管电压及管电流(100 kV,500 mA);后者参数为:准直器为0.5 mm, 扫描速度为0.5 s/转,重建层厚及重建间距 (0.625 mm,0.625 mm),管电压及管电流(100 kV,300 mA)。扫描范围:自C1水平至颅顶,打描基准线为OML线。在16排螺旋CT机上,使用高压注射器经一侧前臂肘静脉注入非离子型造影剂(碘普胺,含碘300 mg/mL),注射流率3.0 mL/s,注射剂量为1.0~2.0 mL/kg。在64排螺旋CT及320排CT上,使用高压注射器经一侧肘静脉注入非离子型造影剂(优维,含碘300 mg/mL),注射流速为4.0 mL/s,注射剂量为0.8~1.0 mL/kg。扫描监控分别采用Sure Start技术(320排螺旋CT)及Smart Prep技术(64排螺旋CT)来实现。
1.2.1 动脉瘤传统形态学参数的测量标准:所有动脉瘤参数在CTA后处理图像中获得。形态学参数包括动脉瘤大小、动脉瘤垂直高度、动脉瘤高度、瘤颈宽度、动脉瘤垂直高度与瘤颈的比值(AR值)、动脉瘤高度与平均血管管径比值(SR值)。根据动脉瘤形态分为规则、不规则。
1.2.2 影像组学参数的获取:首先使用Software 3D Slicer 4.8.0将血管重建为三维图像,然后由2位放射科医师将血管瘤从载瘤血管中分离出来。使用Python中实现的PyRadiomics软件包为每个动脉瘤自动提取12个形态学特征,包括Compactness1(衡量形状相对于球体的紧密程度)、Compactness2(衡量形状相对于球体的紧密程度的度量)、SurfaceArea(形状的总面积)、SurfaceVolumeRatio (形状的表面积与体积的比率)、球度(形状相对于球体的圆度的度量)、SphericalDisproportion (表面积到具有相同体积的球体的表面积)、Maximum3DDiameter(曲面网格顶点之间的最大成对欧几里德距离)、Maxium2DDiameterSlice(轴向平面中曲面网格顶点之间的最大成对欧几里得距离)、Maximum2DDiameterColumn(最大成对成对冠状平面中的表面网格顶点之间的欧几里得距离)、Maximun2DDiameterRow(矢状平面中网格顶点表面之间最大的成对欧几里得距离)、Elogation伸长率(度量显示形状中两个最大主成分之间的关系)和Flatness平坦度(度量显示形状中最大和最小主成分之间的关系)。具体流程:①动脉瘤ROI勾画(见图1);②数据预处理(归一化、重采样);③影像组学参数特征提取。
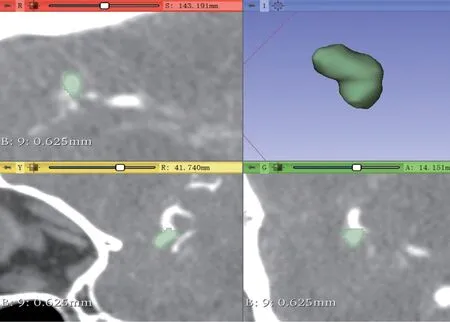
图1 动脉瘤ROI勾画示意图
1.3 统计学处理方法 采用SPSS22.0统计软件进行统计学处理。计量资料采用表示,并进行单样本Kolmogorove-Smirnov检验,若符合正态性分布,使用配对t检验进行统计;若不符合正态性分布,使用配对Wilcoxon符号秩和检验。计数资料使用χ2检验或Fisher确切概率法进行统计分析。将上述筛选出的形态学参数及影像组学参数构建形态学模型、影像组学模型及形态学-影像组学混合模型。采用受试者工作特征曲线(receiver operating characteristic curve,ROC曲线)及曲线下面积(area under curve,AUC)对模型的预测效能进行评估。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 本研究共纳入38例MCA镜像动脉瘤患者,年龄29~81(54.9±11.3)岁,其中男11例(28.9%),女27例(71.1%)。
2.2 2组MCA镜像动脉瘤传统形态学参数比较 破裂组动脉瘤的大小、动脉瘤垂直高度、动脉瘤高度、瘤颈宽度、AR值及SR值均大于未破裂组,差异有统计学意义(P<0.05或P<0.01)。不规则的动脉瘤在破裂组中的发生率是未破裂组的2倍多,见表1。

表1 2组MCA镜像动脉瘤传统形态学参数比较
2.3 2组MCA镜像动脉瘤影像组学参数比较 破裂组动脉瘤的Maximum3DDiameter(P=0.009)、Maxium2D Diameter Slice(P=0.003)、Maximum2DDiameterColumn(P=0.015)、Maximun2DDiameterRow(P=0.010)及SurfaceArea (P=0.003)均大于未破裂组,差异有统计学意义(P<0.05 或P<0.01)。破裂组动脉瘤的 SurfaceVolumeRatio小于未破裂组,差异有统计学意义(P=0.005)。Elongation、Flatness、Compatness1、Compatness2、Sphercity、Spherical disproportion差异无统计学意义(P>0.05)。见表2。
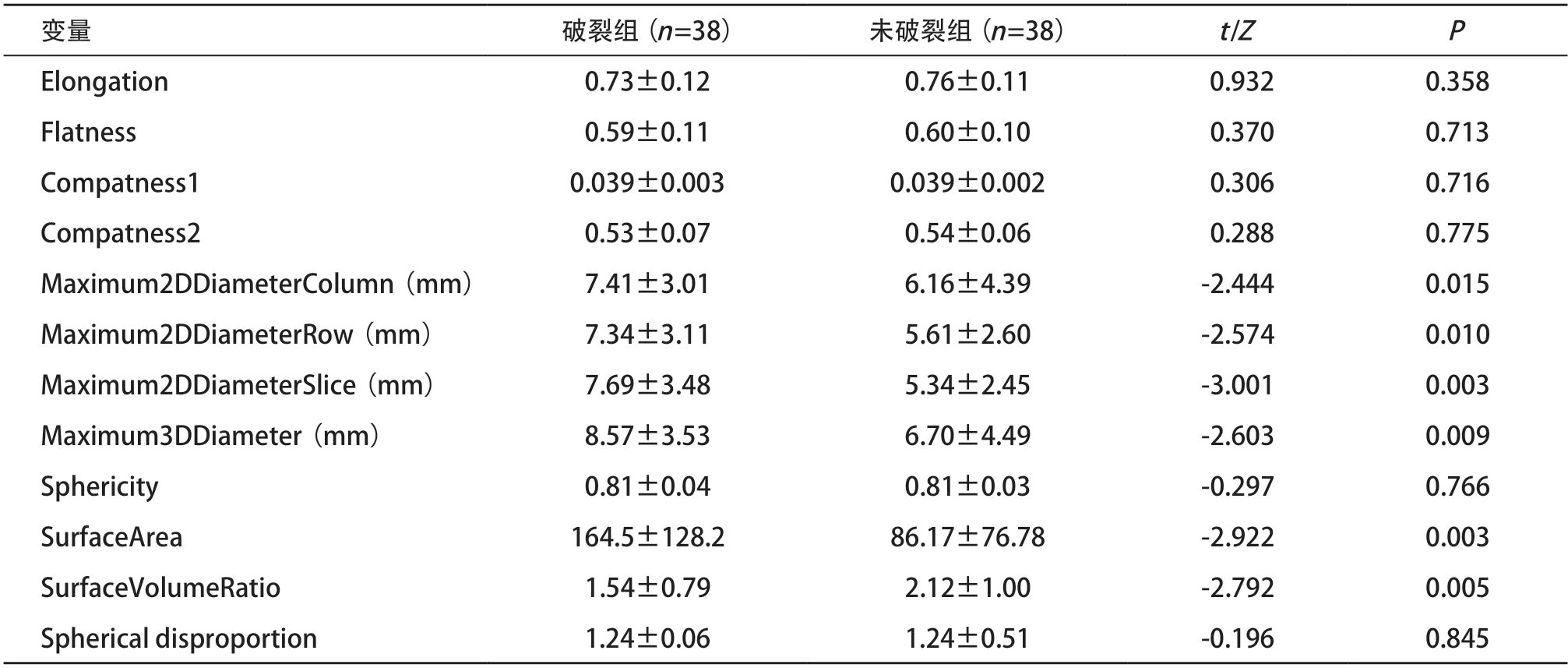
表2 2组MCA镜像动脉瘤影像组学参数比较
2.4 3种模型的诊断效能 将筛选出的7个形态学参数及6个影像组学参数分别构建形态学模型、影像组学模型及混合模型,经ROC曲线分析结果表明,其AUC值分别为0.83、0.71和0.85。见图2。
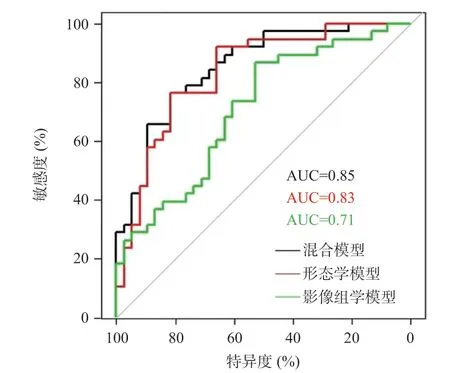
图2 3种模型的ROC曲线
3 讨论
本研究采用MCA镜像动脉瘤的这一特殊配对模型,结合动脉瘤形态学和影像组学特征构建Logistic 回归模型,并评估了其在预测动脉瘤破裂中的诊断效能。结果显示,此模型在预测动脉瘤破裂风险中具有较好的应用价值。
颅内动脉瘤破裂具有很高的致死率及致残率。随着影像检查的普及,越来越多的未破裂动脉瘤被发现,然而对于未破裂动脉瘤是否需要治疗仍存在争议,因为动脉瘤手术具有一定的风险。因此,评估未破裂动脉瘤的破裂风险具有很高的临床价值。研究发现形态学参数在预测动脉瘤破裂风险中具有一定的价值。
动脉瘤大小被认为是影响动脉瘤破裂风险的重要的形态学参数之一,学者们普遍认为动脉瘤越大,其破裂的风险也越大[13-17]。一项关于MCA镜像分叉动脉瘤的研究发现动脉瘤大小是预测动脉瘤破裂的因素之一[18]。本研究发现动脉瘤大小在破裂动脉瘤与未破裂动脉瘤之间差异有统计学意义,破裂动脉瘤[(7.67±3.51)mm]明显大于未破裂动脉瘤[(4.86±2.18)mm]。与此同时,在影像组学衍生的形态学参数中,与动脉瘤大小相关的参数诸如Maximum3Ddiameter、Maxium2DDiameterSlice、Maximum2DDiameterColumn、Maximun2DDiameterRow在两组之间差异亦有统计学意义,且破裂动脉瘤的上述参数明显大于未破裂动脉瘤。这些结果表明与动脉瘤大小相关的影像组学参数同样可以表现出较好的预测价值。
在很多研究中,动脉瘤不规则形态被认为是预测动脉瘤破裂最重要的因素[19-21]。形态不规则的动脉瘤往往更容易发生破裂,这可能跟不规则动脉瘤瘤腔内具有复杂的血流动力学(诸如单个或多个湍流形成)有关[22]。本研究发现破裂动脉瘤中形态不规则的动脉瘤数量是未破裂动脉瘤中形态不规则的动脉瘤数量的2倍多,这也进一步验证了不规则形态的动脉瘤具有更高的破裂风险,需要临床医师密切关注,及时进行干预治疗。
尽管目前动脉瘤形态学参数在预测动脉瘤破裂风险中有着广泛的应用,但是形态学参数在获取过程中存在一定的缺陷。其一是动脉瘤形态学参数会随着测量者选取不同的投影位置而发生变化。其二是在2D投影上进行测量时存在测量误差。然而影像组学参数由计算机自动提取,大大减少了人为误差,且其包含很多传统形态学无法获取的高纬度信息,因此将影像组学参数加入到预测模型使得预测结果更加客观。在本研究中,形态学模型的AUC为0.83,加入影像组学参数后模型的诊断效能得到提升,AUC提高到0.85,这也进一步证实了影像组学参数中包含了传统形态学参数无法获取的形态学信息,进而提高了模型的可靠性。本研究对影像组学参数预测动脉瘤破裂风险进行了初步探索,发现其在预测动脉瘤破裂风险中有较高的临床价值,其在机器学习及深度学习中的应用将在今后的研究中进一步证实。
本研究有几个局限性。首先,这是一项回顾性研究,涉及的患者数量有限,可能会影响破裂和未破裂动脉瘤之间的传统形态学参数及影像组学参数比较的可靠性。其次,动脉瘤破裂是一个瞬时事件,可能会改变动脉瘤的大小和形态。该研究只能记录动脉瘤破裂状态的形态学参数。动脉瘤破裂前后可能 发生形态的变化。第三,鉴于本研究患者数量相对较少,并没有设置验证组来进一步验证模型的效能。
综上所述,基于动脉瘤形态学参数及影像组学参数构建的模型表现出较好的诊断效能。这些动脉瘤的传统形态学和影像组学参数很容易在临床工作中获取,并且可能有助于评估动脉瘤的破裂风险。
