血小板体积分布宽度对经颈静脉肝内门体静脉分流术后早期分流道功能障碍的预测价值
2022-03-05李婉炎邱文倩何丹青张婧姝甘菊芬张超学
李婉炎,邱文倩,何丹青,张婧姝,甘菊芬,张超学
经颈静脉肝内门静脉分流术(transjugular intrahepatic portosystemic shunt, TIPS)是通过在门静脉和肝静脉之间建立起的人工吻合通道,用于治疗肝硬化、门静脉高压及其并发症,TIPS手术能将患者病死率和需要肝移植的风险率降低54%(P<0.01)[1-2]。TIPS术后分流道功能障碍是其重要并发症之一,而半年支架功能障碍率高达12%~25%,尽管聚四氟乙烯(polytetrafluoroethylene, PTFE)覆膜支架的发展大大降低了分流道功能障碍率,但是其术后半年的分流道功能障碍仍然高达12%[3],因此TIPS术后半年是分流道功能监测的重点。超声是TIPS术后随访最常用的检查方法[4],然而多普勒超声检测到分流道血流动力学异常,支架狭窄度往往已经超过50%[3],因此超声检查并不能在早期完全发现分流道功能障碍。该研究通过分析TIPS术后半年内患者的临床和检验指标,探寻早期预测分流道功能障碍的方法。
1 资料与方法
1.1 病例资料2013年1月-2020年1月在本院实施TIPS手术的76例患者在TIPS术后24 h内复查超声、血检验等等各项检查,并在本院随访。随访终止事件是TIPS术后半年内发生分流道功能障碍,如果半年内没有发生分流道功能障碍,截止时间是随访半年。
病例组纳入标准:采用PTFE覆膜支架的患者,术后半年内出现可疑分流道功能障碍(可疑功能障碍包括:食管静脉曲张出血再发、再发胸腹水或腹水进行性增加、超声提示分流道狭窄)、并经DSA造影确诊支架内狭窄导致分流道功能障碍者。排除标准:使用裸支架或者使用两个及以上的患者;DSA考虑支架“盖帽”狭窄,肝脏恶性肿瘤者,随访资料不全患者。
采用1 ∶2匹配对照研究,按照年龄(±2)和性别进行匹配,匹配术后未发生分流道功能障碍纳入对照组。对照组纳入标准:术后半年无分流道功能障碍者且使用一种PTFE支架。
所有TIPS手术均由有经验的放射介入科专家操作,他们对该研究设计完全不知情,严格按照《经颈静脉肝内门体静脉分流术临床技术指南》[3]进行操作。TIPS手术及随访方案获得医院审查伦理委员会的批准,所有患者于术前签订《TIPS知情同意书》,充分告知其利弊。
1.2 超声检查所有患者均由经验丰富的超声医师操作使用GE Logiq700、LogiqE9彩色多普勒超声诊断仪进行检查。所有患者在检查前一天晚上禁食,至少空腹8 h以上。患者仰卧位,特殊患者可左侧卧位,采用凸阵探头,常规超声扫查及评估肝脏大小、形态、回声,脾脏大小,门静脉内径及门静脉血流速度,有无腹水,食管静脉曲张,重点评估观察支架形态,内部回声,放置位置,支架内血流充盈情况及流速。调节彩色量程和增益以尽量降低杂波信号的干扰,调节声束的方向,矫正角度后测量流速,保证声束方向与支架的夹角最小化(≤60°),并进行记录。
超声分流道功能判断方法:分流道功能良好者,分流道光滑、完整;彩色多普勒为全程均匀一致单一的彩色血流,血流速度正常范围(50~200 cm/s);分流道功能障碍者,二维超声探及支架内附壁低回声,彩色多普勒超声提示支架内彩色血流充盈缺损、局部颜色反转,支架内峰值流速≥200 cm/s或≤50 cm/s。
1.3 临床资料及生化检测患者性别、年龄、肝功能分级、病因(病毒性或者非病毒性等临床指标均被记录。收集两组患者静脉血的血常规指标和凝血指标。所有血样本从外周静脉血中获得,放入含有乙二胺四乙酸二钾的标准试管中,进行评估。全自动分析仪血常规指标:红细胞总数(red blood cells, RBC)、血红蛋白(hemoglobin, HGB)、红细胞压积(hematokrit, HCT)、红细胞体积分布宽度变异系数(coefficient of variation of RBC volume distribution width, RDW-CV)、红细胞体积分布宽度标准差(standard deviation of RBC volume distribution width, RDW-SD)、血小板总数(platelet count, PLT)、血小板压积(thrombocytocrit, PCT)、血小板体积分布宽度(width of platelet volume distribution, PDW)、血小板平均体积(mean platelet volume, MPV)、大血小板比率(platelet large cell ratio, P-LCR);STAGO全自动凝血分析仪凝血指标:凝血酶原时间(prothrombin time, PT)、凝血酶原活动度(prothrombin time activity percentage, PT%)、国际标准化率(international standardization rate, INR)、活化部分凝血活酶时间(activated partial thrombin time, APTT)、纤维蛋白原(fibrinogen, FIB)、纤维蛋白原单体(fibrinogen monomer, FDPI)、D-二聚体(D-dimer, D-D)。
1.4 统计学处理所有收集的结果整理录入SPSS23.0软件进行数据分析,先进行单因素分析:计量资料满足正态分布用t检验,不满足正态分布用秩和检验;计数资料采用χ2检验。计量资料符合正态分布采用、95%CI及P值表示,P<0.05为差异有统计学意义;不符合正态分布的采用中位数[P25,P75]表示。比较分析病例组和对照组有统计学意义的相关因素,采用配对设计条件Logistic回归进行分析,检验水准是α=0.05。采用受试者工作特征曲线(subject operating characteristic curve, ROC)下面积(area under operating characteristic curve, AUC)评估有统计意义的指标预测TIPS术后发生分流道功能障碍的效能。
2 结果
2.1 临床资料分析采用1 ∶2匹配对照研究,按照年龄(±2)和性别进行匹配。纳入病例组患者28例,纳入对照组患者56例,两组患者在病因、肝性脑病史、出血史、脾脏切除史及腹腔穿刺史方面差异没有统计学意义,两组患者在脾脏切除史、门静脉血栓史和肝功能方面差异有统计学意义,有脾脏切除史、门静脉血栓史的患者和肝功能分级差的患者TIPS术后易发生分流道功能障碍。见表1。
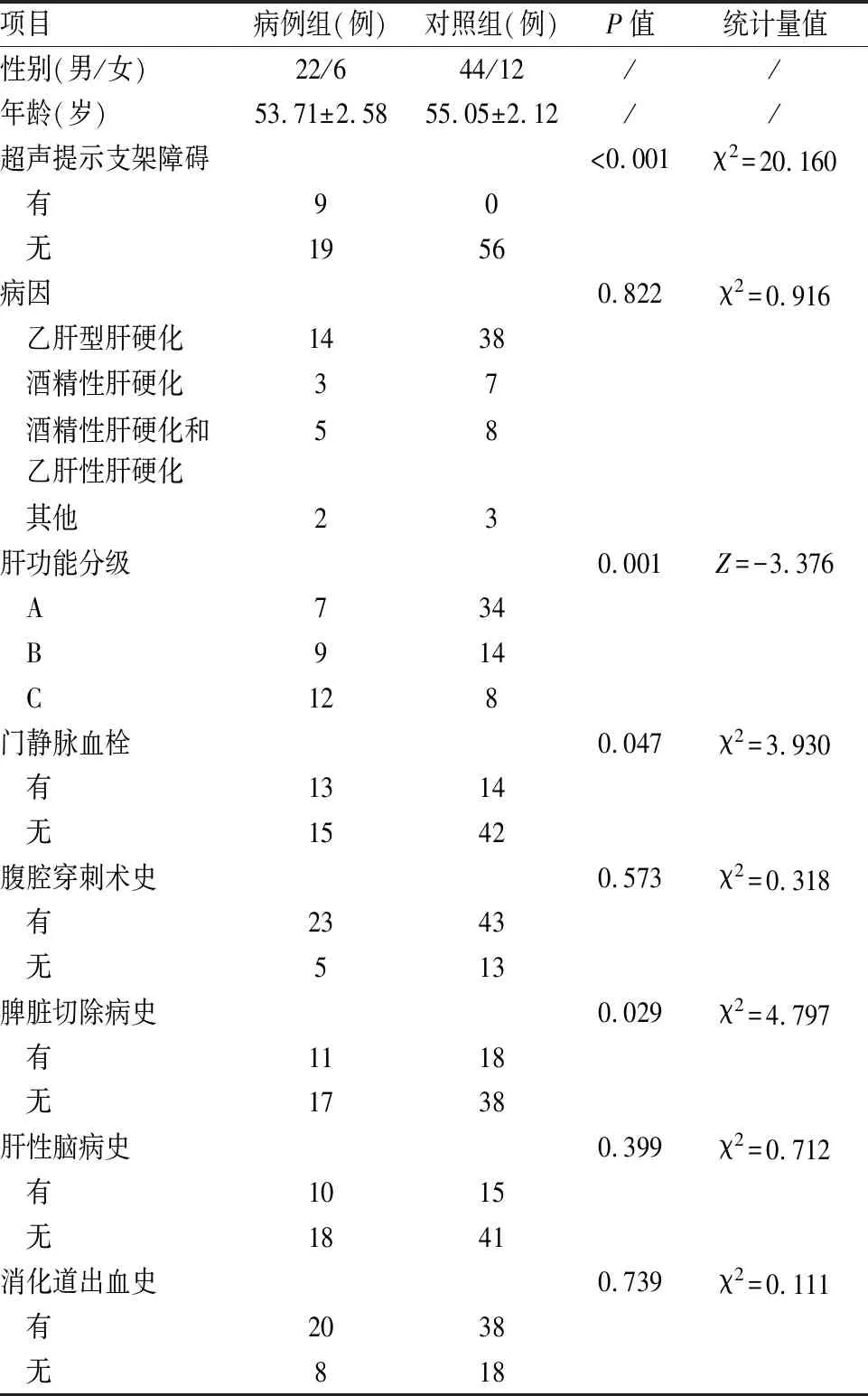
表1 患者一般临床资料分析
2.2 患者超声检查和DSA检查所有患者TIPS手术在放射介入中心由经验丰富的医师实施,手术操作在数字减影血管造影X线机监视下进行。采用局部麻醉,穿刺右颈内静脉,穿刺成功后置入导丝,在导丝引导下送入穿刺套管和穿刺针,经肝实质向门静脉主干方向穿刺,确认穿刺靶点后,测量门静脉压力,并行门静脉造影,观察门静脉主干和分支血流及曲张静脉情况,置入覆膜支架。手术结束拔出导管,加压包扎穿刺点。术后24 h内密切观察患者腹部情况及生命特征,及时纠正水、电解质紊乱,术后3~5 d常规使用抗生素、抗凝剂等治疗,保肝对症治疗。术中测得门体静脉压(PSG)降到1.60 kPa。随后患者在肝病门诊进行随访。在所有组中,TIPS术后PSG中位数为1.17(0.40~1.47)kPa。然而,当发生分流道功能障碍时,行DSA检查中测得PSG为2.80(2.00~5.60)kPa。
所有患者在TIPS术后24 h内超声检查显示分流道血流正常。对照组在常规随访中,没有发现分流道功能障碍,超声结果显示门静脉、门静脉和下腔静脉之间支架清晰显示,支架呈线状高回声,管腔清晰,管壁光滑,彩色多普勒显示分流通道内血流信号充盈良好,频谱为连续、静脉频谱(图1a、b)。病例组中有12例支架内狭窄、6例门静脉血栓形成、1例为流速减慢,9例超声检查没有发现明显血流动力学异常。支架狭窄者超声表现为支架高回声内充填实性低回声,彩色多普勒超声显示血流充盈缺损、血流束变细颜色翻转(图1c),流速增快,频谱多普勒流速大于200 cm/s(图1d)。门静脉血栓者超声检查表现为为门静脉系统内低回声充填,分流道内未见明显血流信号。1例流速减低为45 cm/s。病例组中有9例患者,超声随访检查并没有提示支架功能障碍,其中4例出现再发性腹水、5例食管静脉曲张再出血。病例组均经过DSA进一步检查,见图2。

图1 彩色多普勒超声检测分流道功能

图2 TIPS术后DSA造影显示分流道狭窄或闭塞 ×10a:支架内两处狭窄,箭头所示;b:分流道闭塞

表2 患者血液检测指标统计分析
2.3 患者检验指标分析所有资料首先进行单因素分析,所有患者血常规及凝血功能指标(表2),结果显示D-D、PLT、PDW、MPV、FDPI之差异有统计学意义。病例组D-D、PDW、MPV、FDPI的值高于对照组,PLT病例组低于对照组。
2.4 配对设计条件Logistic回归分析经单因素分析可知D-D、PLT、PDW、MPV、FDPI在TIPS术后半年内支架功能障碍的发生中有统计学差异。把配对因素性别和年龄作为分层因素,实现配对设计条件Logistic回归分析,将这些变量纳入1:2匹配的Cox回归模块进行分析,检验水准是α=0.05。分层变量为配对的对子号,以TIPS术后发生分流道功能障碍为因变量(赋值:发生=1,未发生=2),D-D(赋值:连续变量)、PLT(赋值:连续变量)、PDW(赋值:连续变量)、MPV(赋值:连续变量)及FDPI(赋值:连续变量)为自变量,采用Cox回归分析探讨TIPS术后分流道功能障碍的危险因素。筛选出PDW、MPV、D-D为分流道功能障碍的危险因素,PLT是保护因素。见表3。

表3 分流道功能障碍的配对设计条件Logistic分析
2.5 ROC分析采用ROC曲线对TIPS术后半年内支架功能障碍的曲线下面积进行分析,D-D、PDW、MPV曲线下面积分别为0.746、0.773、0.690,敏感度分别为64%、71%、75%,特异度分别为69%、57%、55%。见表4。三者曲线下面积见图3。
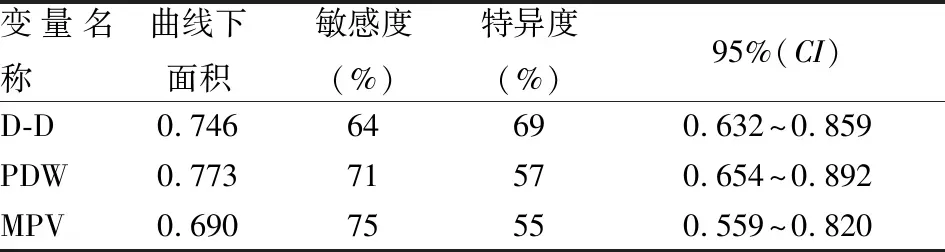
表4 D-D、PDW、MPV曲线下面积分析
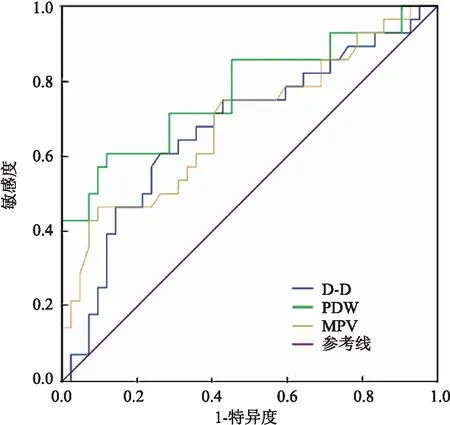
图3 D-D、PDW、MPV三者ROC曲线下面积
3 讨论
TIPS术后分流道功能障碍的早期主要原因是胆汁漏和血栓形成[5]。在TIPS术中,穿刺针从肝静脉穿过门静脉的时候,不可避免的会损伤到胆管,横断的胆道和TIPS管之间形成了胆汁-TIPS管人工瘘道,导致胆汁漏的发生。胆汁酸盐、胆固醇和磷脂形成的混合物促使血栓形成和炎性反应。闭塞支架的组织病理学分析显示,支架血栓中显示有胆色素附着在横断的胆管上。胆汁-TIPS管之间的瘘道和急性血栓以及再发闭塞有关[6]。而且肝脏是多种凝血因子的合成器官,肝硬化失代偿期患者凝血和抗凝机制失调,再加上TIPS术中对因穿刺对血管造成的损伤,植入的支架为异物,血栓形成的风险明显增加[7]。
目前,TIPS术后抗血栓治疗并没有达成共识,但临床仍倾向于在TIPS术后采用抗血栓治疗,陈蒙君 等[8]研究表明,TIPS术后联合使用阿司匹林和氯吡格雷不能降低支架阻塞事件的发生,具有较高的消化道出血的风险。尽管支架技术和抗凝治疗技术方面取得了一定的进展,但是TIPS术后分流道功能障碍仍然是手术失败和死亡的重要原因之一。因此,早期发现TIPS分流道功能障碍是非常重要的。彩色多普勒超声检查是TIPS术后随访的常规检查方法,但是在多普勒超声检测到血流动力学异常,其分流道狭窄往往大于50%,因此无法早期预测TIPS术后分流道功能障碍。
在TIPS分流道发生障碍之前,患者凝血功能和血小板功能已经发生改变。Queck et al[9]指出在失代偿期肝硬化及TIPS术后患者中,门静脉的血小板活性增强,与疾病的严重程度有关,血小板的聚集导致闭塞和实质细胞的消失。在多种血栓性疾病中,会导致凝血功能异常,D-D、FDPI水平升高,提示纤溶活性增强,同样,在肝硬化患者中,D-D、FDPI水平较对照组增高[10]。本研究中病例组D-D水平高于对照组,病例组PLT低于对照组足以说明支架内的血栓形成与其凝血功能密切相关。
PDW反应血小板容积大小的离散程度,增加表示血小板大小差距很大,多见于血栓性疾病、血液性疾病等,减少表示血小板均一性较好。MPV表示单个血小板的容积增高常见于血栓前状态或血栓性疾病。较大的血小板比较小的血小板释放较多的血栓前物质,比如血小板因子、5-羟色胺、血栓素等,并且血小板表面糖蛋白IIb/IIIa(GpIIb-IIIa)受体表达增加、活性增强,容易导致血小板聚集,形成血栓[11-12]。目前,多种疾病证实与PDW、MPV有关联[13-15],原发性胆汁性肝硬化、自身免疫性肝炎、慢性乙型肝炎、血小板减少、充血性心力衰竭和急性肺栓塞等。本研究显示TIPS术分流道功能障碍的患者中PDW、MPV的值较对照组高。
本研究表明病例组中D-D、PLT、PDW的值高于对照组,可能与分流道功能障碍有关系,在预测TIPS术后早期分流道功能障碍具有较高的临床价值。本研究通过对TIPS术后分流道障碍的患者有统计学意义的相关指标进行Cox分层回归分析,得出PDW、MPV、D-D增高时分流道功能障碍的危险因素,PLT是保护因素。通过ROC曲线,得到PDW、MPV、D-D曲线下面积分别为0.954、0.783、0.844。因此,在TIPS术后随访的患者中,对于出现门静脉高压症并发症,但是彩色多普勒超声提示分流道功能正常的患者,密切观察D-D、PLT、PDW这些指标,对临床提示TIPS分流道功能障碍有重要的临床意义。
